 Sindrome del QT lungo
Sindrome del QT lungo
La sindrome del QT lungo (Long QT Syndrome, LTQS) si riferisce a una specifica anomalia congenita o acquisita della ripolarizzazione che determina un prolungamento dell’intervallo QT all’ECG di superficie. Questa circostanza viene definita coma un QTc maggiore di 440 ms
(QTc è pari all’intervallo QT diviso per la radice quadrata
dell’intervallo RR). Condizioni comunemente associate ad allungamento dell’intervallo QT, sono
- Condizioni congenite
- Sindrome di Romano-Ward (senza sordità)
- Sindrome di Jervell e Lange-Nielsen (con sordità)
- Condizioni acquisite
- Antiaritmici di classe Ia e III
- Da farmaci
- Antidepressivi triciclici
- Fenotiazine
- Antibiotici (macrolidi, pentamidina, trimetoprim-sulfametossazolo)
- Terfenadina (soprattutto quando associata a macrolidi o a antimicotici)
- Metaboliche
- Ipokaliemia
- Ipocalcemia
- Ipomagnesiemia
- Nutrizionali
- Diete proteiche liquide.
Le forme acquisite sono il risultato dell’azione di vari farmaci o di anomalie metaboliche. Almeno
quattro mutazioni genetiche distinte sono responsabili delle forme congenite di questa patologia e agiscono attraverso l’alterazione dei canali del potassio o del sodio. Le forme congenite possono essere associate a sordità (sindrome di Jervell e Lange-Nielsen) o presentarsi in forma isolata (sindrome di Rornano-Ward). Nella LTQS si ha la comparsa di un tipo specifico di VT denominata torsioni di punta. Questa aritmia si verifica in presenza di un intervallo QT prolungato, di solito ha inizio quando un VPC compare durante il periodo suscettibile di ripolarizzazione (al picco dell’onda T) ed è caratterizzata da
una tachiaritmia a complessi ampi con complessi QRS dotati di assi e morfologia diversi che sembrano ruotare intorno alla linea di base isoelettrica. Spesso, questi episodi sono autolimitanti, sebbene possano verificarsi sincope e morte improvvisa.
Il trattamento delle torsioni di punta è diverso da quello di altre forme di VT. Molti farmaci antiaritmici prolungano l’intervallo QT e peggiorano l’aritmia. Il magnesio per via endovenosa (2-3 giorni) è efficace nel sopprimere questa aritmia anche in presenza di magnesiemia normale. Il trattamento con isoproterenolo o con un pacemaker temporaneo alla frequenza di 100-120 battiti/min può aiutare a prevenire l’aritmia, probabilmente mediante l’accorciamento dell’intervallo QT indotto dalla tachicardia. La rimozione dell’agente scatenante è di fondamentale importanza nelle forme acquisite. Nei pazienti con sindromi congenite, il trattamento cronico comprende la somministrazione di beta-bloccanti alle massime dosi tollerate. Nei pazienti con aritmia ricorrente nonostante la terapia con beta-bloccanti, è indicato l’impianto di un pacemaker permanente e/o di un ICD. È anche importante valutare i familiari di questi pazienti per identificare i soggetti a rischio di sviluppare tale aritmia.
Sindrome del QT corto
La sindrome del QT corto è una nuova entità clinica associata a un’incidenza elevata di SCD e/o AF. La diagnosi viene formulata quando un paziente presenta sincope e un intervallo QT inferiore a 320 ms. Mutazioni missense nel gene KCNH2 (HERG) associate ad un guadagno di funzione in I(Kr), sono state identificate in due famiglie con morte cardiaca improvvisa familiare. Inoltre, altre due mutazioni del
guadagno di funzione nel gene KCNJ2 che codifica per il canale del potassio rettificatore entrante Kir2.1 e nel gene KCNQl che codifica per la subunità alfa del canale KvLQTl (I[Ks]) hanno confermato una patologia geneticamente eterogenea. Per i pazienti con sincope o SCD, il trattamento di elezione è l’impianto di un ICD. Nel paziente asintomatico, il trattamento resta controverso.
Sindrome di Brugada
La sindrome di Brugada è caratterizzata dalla presenza di un sopraslivellamento del segmento ST in V1- V3 che non è correlato a ischemia, cardiopatia strutturale o alterazioni elettrolitiche. Questa sindrome è stata correlata a mutazioni di SCN5A, il gene che codifica per la subunità alfa del canale del sodio. La sindrome di Brugada è una patologia ereditaria a trasmissione autosomica dominante e penetranza incompleta e presenta un’incidenza che si aggira tra 5 e 66 casi ogni 10000 persone. Purtroppo, la sincope e la SCD causate da una rapida VT polimorfa sono spesso il primo sintomo nei pazienti con questa malattia. A differenza della VT polimorfa indotta dall’ischemia, nei pazienti con sindrome di Brugada l’aritmia spesso si presenta durante il sonno. Nei pazienti con sindrome di Brugada un’attività parasimpatica elevata e i bloccanti il canale del sodio come la procainamide e la flecainide esacerbano la comparsa di aritmie ventricolari. D’altro canto, gli stati di catecolamine elevate, l’Isuprel e i bloccanti i
canali del potassio Ito come la chinidina sono efficaci nel sopprimere le aritmie ventricolari in tali pazienti. Analogamente ad altre sindromi cliniche associate a SCD, l’impianto di ICD è la terapia di scelta nei pazienti con sindrome di Brugada e un’anamnesi di quasi-sincope, sincope o SCD. Nel paziente asintomatico, è stato suggerito di eseguire uno studio EP diagnostico per un’ulteriore stratificazione del rischio. Nei pazienti con aritmie ventricolari sostenute inducibili, l’impianto di ICD ha dimostrato di migliorare l’outcome a lungo termine. Nel paziente asintomatico con un risultato negativo
allo studio EP, di solito è sufficiente un attento follow-up.
Per approfondire:
- Sindrome del QT lungo: valorie, cause, cura, farmaci, sportivi
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
Leggi anche:
- Morte cardiaca improvvisa: cause, sintomi premonitori e cure
- Rottura di cuore: cos’è, sintomi, terapia
- Anatomia macroscopica del cuore, sistema circolatorio e circolazione coronarica
- Sistema di conduzione dell’impulso elettrico nel cuore e innervazione del miocardio
- Miocardite: terapia, conseguenze, recupero, morte
- Miocardio, miofibrilla, sarcomero e contrazione muscolare calcio-dipendente
- Fisiologia della circolazione: ciclo cardiaco e performance cardiaca
- Fisiologia della circolazione coronarica, sistemica e polmonare
- Risposta cardiovascolare allo sforzo ed all’esercizio fisico
- Com’è fatto il cuore, a che serve e come funziona?
- Come si muove il sangue all’interno del cuore?
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Circolazione coronarica, arterie e vene coronarie: anatomia e funzioni
- Riduzione della riserva coronarica: cos’è e come si studia
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Sindrome coronarica acuta: sintomi, terapia, classificazione, cura
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Angina pectoris stabile, instabile, secondaria: sintomi, interpretazione e terapia
- Palpitazioni (cardiopalmo) a riposo, da ansia, notturne, dopo mangiato
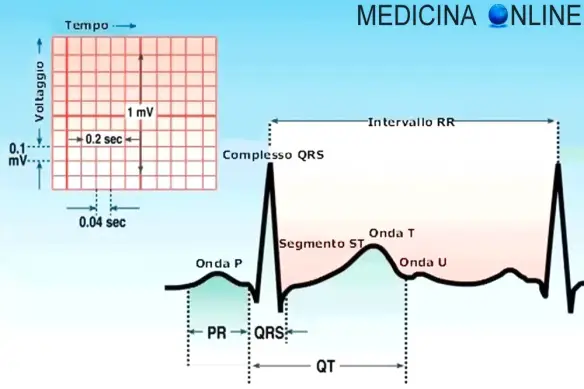
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Ipossia: valori, conseguenze, sintomi, cure
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Difetto del setto interventricolare: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Difetti del setto interventricolare: cause, sintomi, diagnosi e terapie
- Sindrome di Eisenmenger: diffusione, cause, sintomi, segni, diagnosi, terapia, attività sportiva
- Tetralogia di Fallot: caratteristiche, diffusione, comorbilità, etimologia e cenni storici
- Difetti del setto interatriale: cause, sintomi, diagnosi, terapia, rischi, prognosi, mortalità
- Stenosi aortica congenita e valvola aortica bicuspide
- Stenosi congenita della valvola polmonare e anomalia di Ebstein
- Coartazione aortica: cause, sintomi, diagnosi, terapie complicanze e rischi
- Dotto arterioso pervio: cause, sintomi, diagnosi, terapie complicanze e rischi
- Tetralogia di Fallot: cause, sintomi, diagnosi, terapie complicanze e rischi
- Trasposizione completa e corretta delle grandi arterie, cuore univentricolare e intervento di Fontain
- Differenza tra difetto del setto interatriale, interventricolare e dotto arterioso pervio SCHEMA
- Ipertensione polmonare persistente nel neonato: trattamento, prognosi, mortalità
- Pervietà del dotto di Botallo: cause, sintomi, diagnosi, terapia, prognosi, rischi nell’adulto
- Forame ovale pervio: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Shunt in medicina: cardiaco, cerebrale, polmonare ed altre tipologie
- Pentalogia di Cantrell: il cuore batte fuori dal corpo [VIDEO]
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Bimba nata con organi fuori dal corpo, glieli avvolgono con una pellicola
- Il miracolo della bambina nata con mezzo cuore
- Anastomosi vascolare arteriosa e venosa: tipi e differenze
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Endocardite batterica: profilassi in bambini ed adulti
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Valvole cardiache: cosa sono, quali sono ed a che servono?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Insufficienza mitralica lieve, moderata, severa e sport
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Prolasso mitralico: gravità, sintomi, sport, ansia, intervento minivasivo
- Insufficienza aortica: lieve, sport, pressione differenziale, acuta
- Insufficienza tricuspidale: lieve, severa, sport, soffio, sintomi
- Stenosi aortica: lieve, severa, sintomi, intervento, nell’anziano
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Enzimi cardiaci: alti, bassi, tempi, risultati, ogni quante ore
- Coronarografia: preparazione, stent, angioplastica, è pericolosa
- Angioplastica coronarica: convalescenza, dieta, stent, dolori, durata
- Holter cardiaco (ECG dinamico) 24 ore: lettura risultati, valori, costo
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Farmaci trombolitici (fibrinolitici): nomi commerciali e indicazioni
- Antiaggreganti piastrinici: nomi commerciali, effetti collaterali
- Farmaci anticoagulanti : elenco ed effetti collaterali
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
