 Il surfattante polmonare è un complesso tensioattivo fosfolipoproteico (cioè composto da lipidi e, in minor misura, da proteine), secreto dalle cellule alveolari (pneumociti) di classe II. Le proteine ed i lipidi che compongono il surfactante presentano sia una regione idrofila che una regione idrofoba. La componente lipidica principale del surfactante è la dipalmitoilfosfatidilcolina(DPPC), una molecola in grado di ridurre la tensione superficiale ponendosi all’interfaccia aria-acqua a livello alveolare, con la componente idrofilica di testa rivolta verso l’acqua e la parte idrofoba della coda rivolta verso l’aria.
Il surfattante polmonare è un complesso tensioattivo fosfolipoproteico (cioè composto da lipidi e, in minor misura, da proteine), secreto dalle cellule alveolari (pneumociti) di classe II. Le proteine ed i lipidi che compongono il surfactante presentano sia una regione idrofila che una regione idrofoba. La componente lipidica principale del surfactante è la dipalmitoilfosfatidilcolina(DPPC), una molecola in grado di ridurre la tensione superficiale ponendosi all’interfaccia aria-acqua a livello alveolare, con la componente idrofilica di testa rivolta verso l’acqua e la parte idrofoba della coda rivolta verso l’aria.
Funzioni
Il surfactante impedisce il collasso degli alveoli più piccoli e l’eccessiva espansione di quelli più grandi.
- Aumenta la compliance polmonare (la capacità del polmone di variare il proprio volume quando viene applicata una determinata pressione).
- Previene l’atelettasia (il collasso del polmone) alla fine dell’espirazione.
- Facilita il reclutamento delle vie aeree collassate.
Gli alveoli possono essere paragonati a gas in acqua, in quanto umidi e circondati da uno spazio centrale aereo. La tensione superficiale (una particolare tensione meccanica che si sviluppa lungo la superficie di separazione, interfaccia, tra un fluido e l’aria) agisce sull’alveolo all’interfaccia aria-acqua e tende a rendere la bolla più piccola. Grazie alla sua azione il surfactante diminuisce la tensione superficiale all’interno degli alveoli con raggio minore e ne impedisce il collasso durante l’espirazione, in accordo con la relazione di Laplace (dove P è la pressione, T è la tensione superficiale e r è il raggio dell’alveolo. Come si vede dalla relazione al crescere di P cresce la tendenza dell’alveolo a collabire):
P=2T/r
Compliance polmonare
La compliance indica la capacità di polmoni e torace di espandersi. La compliance polmonare è definita come la variazione di volume cui è soggetto il polmone per unità di variazione di pressione. Se si effettuano delle misurazioni del volume polmonare durante il gonfiaggio e lo sgonfiaggio controllato di un polmone normale, si può verificare che i volumi ottenuti durante lo sgonfiaggio superano quelli riscontrati in corso di gonfiaggio, per una data pressione. Questa differenza dei volumi di gonfiaggio-sgonfiaggio ad una data pressione è chiamata isteresi ed è dovuta alla tensione superficiale aria-acqua che si verifica all’inizio del gonfiaggio. Il surfactante polmonare diminuisce proprio la tensione superficiale alveolare, come è possibile verificare nei neonati prematuri affetti da sindrome da distress respiratorio infantile. Il valore normale della tensione superficiale dell’acqua è di 70 dine/cm (70 mN/m) e nei polmoni raggiunge il valore di 25 dine/cm (25 mN/m). In ogni caso, al termine dell’espirazione, le molecole di fosfolipidi del surfactante riducono la tensione superficiale a livelli bassissimi, prossimi allo zero. È grazie alla azione del surfactante polmonare, ed all’abbattimento della tensione superficiale da esso causato, che il polmone può essere gonfiato con relativa facilità, riducendosi così il lavoro respiratorio.
Regolazione della dimensione alveolare
Quando gli alveoli aumentano di dimensioni, il surfactante viene a distribuirsi su una superficie maggiore di liquido. Questa diluizione su un’area più vasta comporta un aumento della tensione superficiale che a sua volta determina un rallentamento nell’espansione degli alveoli. Questo meccanismo comporta che tutti gli alveoli polmonari tendano ad espandersi alla stessa velocità, poiché quelli che si espandono più rapidamente sono inevitabilmente sottoposti ad un forte aumento della tensione superficiale rallentando così la loro velocità di espansione. Similmente anche la velocità di contrazione degli alveoli diviene più regolare ed uniforme. Il surfactante riduce la tensione superficiale più facilmente quando il diametro alveolare è minore perché viene ad essere più concentrato.
Prevenzione dell’accumulo di fluidi
Le forze di tensione superficiale tendono ad attrarre fluidi dai capillari verso gli spazi alveolari. Il surfactante riduce l’accumulo di questi liquidi e mantiene le vie aeree asciutte, proprio perché viene a contrastare queste forze.
Immunità innata
La funzione immunitaria del surfactante viene attribuita principalmente a due proteine: SP-A e SP-D. Queste proteine possono legarsi agli zuccheri presenti sulla superficie dei patogeni e quindi causarne l’opsonizzazione facilitandone la fagocitosi. Il surfactante regola anche le risposte infiammatorie e interagisce con la risposta immune adattativa. La degradazione od inattivazione del surfactante può contribuire ad una maggiore suscettibilità alle infezioni ed alla infiammazione polmonare.
Leggi anche:
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
Composizione
- 40% Dipalmitoilfosfatidilcolina (DPPC);
- 40% Altri fosfolipidi (PC);
- 5% Proteine associate al surfactante (SP-A, B, C e D);
- colesterolo;
- tracce di altre sostanze.
Dipalmitoilfosfatidilcolina (DPPC)
Si tratta di un fosfolipide con due catene a 16 atomi di carbonio sature, ed un gruppo fosfato con un gruppo amminico quaternario attaccato. Il DPPC è la molecola dotata di più forte azione tensioattiva nella miscela di cui è composto il surfattante polmonare. La molecola si caratterizza anche per una capacità di compattazione superiore rispetto ad altri fosfolipidi, poiché la sua coda apolare è meno curva. Tuttavia, senza le altre sostanze presenti nella miscela del surfattante polmonare, la cinetica di adsorbimento di DPPC è molto lenta. Ciò avviene principalmente perché la temperatura della fase di transizione tra gel e cristalli liquidi di DPPC puro è di 41 °C, una temperatura decisamente superiore a quella del corpo umano.
Altri fosfolipidi
Le molecole di fosfatidilcolina rappresentano circa l’ 85% dei lipidi del surfactante e presentano catene di acidi saturi. Il fosfatidilglicerolo (PG) rappresenta circa l’ 11% dei lipidi del surfactante, ha catene di acidi grassi insaturi che fluidificano il monostrato lipidico all’interfaccia. Sono presenti anche lipidi neutri e colesterolo. I componenti di questi lipidi diffondono dal sangue verso le cellule alveolari di tipo II in cui sono assemblati e preparati per la secrezione in alcuni organelli secretori chiamati corpi lamellari.
Proteine
Le proteine costituiscono il restante 10% del surfactante. La metà circa di questo 10% sono proteine plasmatiche. La quota restante è costituito dalle apolipoproteine SP-A ( SFTPA1 ), B ( SFTPB ), C ( SFTPC ) e D ( SFTPD ) (la sigla SP sta per “proteina associata al surfactante”). Le apolipoproteine sono prodotte dalla secrezione delle cellule alveolari di tipo II. Queste proteine subiscono molte modificazioni e rimaneggiamenti, finendo nei corpi lamellari. Questi ultimi sono anelli concentrici di lipidi e proteine, di circa 1 µm in diametro.
- SP-A e SP-D conferiscono immunità innata in quanto hanno domini di riconoscimento di carboidrati, i quali consentono loro di rivestire batteri e virus, promuovendone la fagocitosi da parte dei macrofagi. Si ritiene che SP-A sia anche coinvolta in un meccanismo di feedback negativo nel controllo della produzione di tensioattivo.
- SP-B e SP-C sono proteine di membrana idrofobe che aumentano le proprietà tensioattive del surfactante. SP-B e SP-C sono necessarie per una corretta funzione biofisica del polmone. Gli esseri umani e gli animali che nascono con un deficit congenito di SP-B soffrono di insufficienza respiratoria intrattabile. Coloro che nascono privi di SP-C tendono a sviluppare una polmonite interstiziale progressiva.
Le proteine SP riducono la temperatura critica della fase di transizione della dipalmitoilfosfatidilcolina (DPPC) ad un valore inferiore ai 37 °C,migliorandone l’assorbimento e la velocità di diffusione all’interfaccia.
Dal 2012 negli Stati Uniti e successivamente anche in Europa è stato commercializzato il primo surfattante polmonare di origine sintetica e non animale.
Leggi anche:
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Atelettasia postoperatoria: cause, fattori di rischio, fisiopatologia
- Atelettasia postoperatoria: sintomi, segni, diagnosi, esami
- Atelettasia postoperatoria: terapia, insufflazione polmonare, ventilazione meccanica
- Sindrome da distress respiratorio (ARDS): cause, anatomia patologica, fisiopatologia
- Sindrome da distress respiratorio (ARDS): sintomi, segni, diagnosi
- Sindrome da distress respiratorio (ARDS): terapia, ventilazione meccanica, monitoraggio
- Sindrome da distress respiratorio (ARDS): prognosi, mortalità
- Sindrome da distress respiratorio del neonato: cause, fattori di rischio, fisiopatologia
- Sindrome da distress respiratorio del neonato: sintomi, segni, gravità
- Sindrome da distress respiratorio del neonato: diagnosi, esami
- Sindrome da distress respiratorio del neonato: terapia, complicanze
- Sindrome da distress respiratorio del neonato: prevenzione, prognosi, mortalità
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Bronchi polmonari: anatomia, posizione e funzioni in sintesi
- Bronchioli e ramificazioni dell’albero bronchiale: anatomia e funzioni
- Bronchioli terminali: anatomia, posizione e funzioni in sintesi
- Polmoni: differenza tra funzioni respiratorie e non respiratorie
- Differenza tra vie aeree superiori ed inferiori
- Differenza tra pneumociti di tipo I e di tipo II
- Diramazioni delle vie aeree inferiori: spiegazione e schema
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Bronchiolite nei bambini: quando chiamare il medico?
- Bronchiolite nei bambini: qual è la migliore terapia?
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Versamento pleurico, scompenso cardiaco, neoplastico, conseguenze
- Chilotorace: cause, sintomi e trattamento
- Empiema pleurico, subdurale, della colecisti: cause e cure
- Differenza tra empiema ed ascesso
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Asma bronchiale: spirometria e diagnosi differenziale
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Tumore al polmone in chi non fuma: da cosa viene causato?
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tutti gli articoli sullo smettere di fumare
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Che significa malattia autoimmune? Spiegazione ed esempi
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Polmoni: anatomia e funzioni in sintesi
- Differenza tra laringe, faringe e trachea
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
- Differenza tra costola incrinata e rotta
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola rotta (frattura costale): sintomi, diagnosi e terapia
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Muscoli respiratori volontari ed involontari
- Frattura costale multipla, volet costale e pneumotorace
- Differenza tra dispnea, apnea e tachipnea
- Differenza apnea statica, dinamica e profonda
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Crisi respiratoria acuta e rischio di morte: cosa fare?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

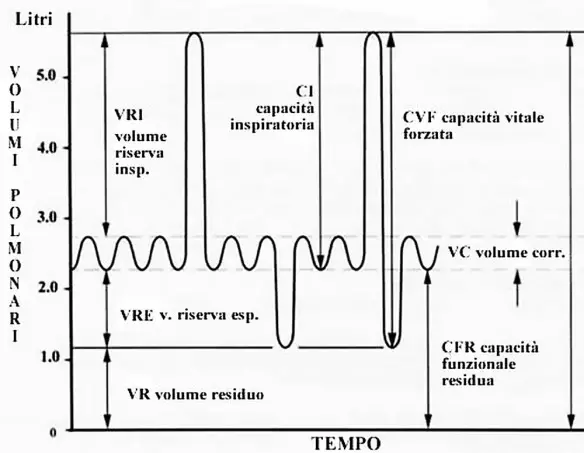 Sono molti i parametri che possono essere misurati durante un esame spirometrico, i più frequenti sono:
Sono molti i parametri che possono essere misurati durante un esame spirometrico, i più frequenti sono: