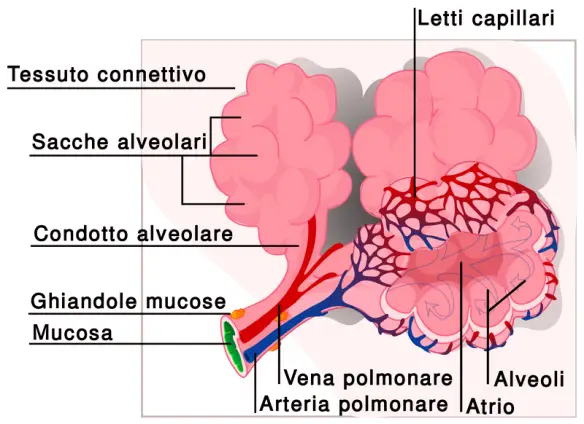
Alveoli polmonari
La sindrome da distress respiratorio (in inglese “acute respiratory distress syndrome” da cui l’acronimo “ARDS”) è una patologia respiratoria determinata da varie cause e caratterizzata da danno diffuso ai capillari alveolari che determina grave insufficienza respiratoria con ipossiemia arteriosa refrattaria alla somministrazione di ossigeno. La ARDS è quindi caratterizzata da una diminuzione della concentrazione di ossigeno nel sangue, la quale è resistente alla O2 terapia, cioè tale concentrazione non sale in seguito alla somministrazione di ossigeno al paziente. L’insufficienza respiratoria ipossiemica è dovuta ad una lesione della membrana alveolo-capillare, che aumenta la permeabilità vascolare polmonare, determinando un edema interstiziale ed alveolare.
Sintomi e segni
I sintomi e segni di ARDS, sono:
- tachipnea (aumento della frequenza respiratoria);
- dispnea (difficoltà respiratorie con “fame d’aria”);
- crepitii, rumori sibilanti, rantoli sparsi all’auscultazione polmonare;
- astenia (mancanza di forze);
- malessere generale;
- respiro affannoso, rapido e superficiale;
- insufficienza respiratoria;
- cianosi (comparsa di chiazze o colorazione bluastra sulla cute);
- possibile disfunzione di altri organi;
- tachicardia (aumento della frequenza cardiaca);
- aritmie cardiache;
- confusione mentale;
- letargia;
- ipossia;
- ipercapnia.
Altri sintomi possono essere presenti in base alla patologia a monte che ha determinato l’ARDS. L’ARDS si sviluppa, in genere, entro 24-48 ore dal trauma o dal fattore eziologico, ma può verificarsi anche 4-5 giorni dopo.
Fasi della malattia ed aspetti clinici
Qualunque ne sia l’eziologia, il decorso clinico della ARDS segue in genere uno specifico andamento composta da quattro fasi:
- insulto iniziale;
- apparente stabilità respiratoria;
- deterioramento e successiva insufficienza della funzione respiratoria;
- stadio terminale.
Dopo l’insulto iniziale, è presente un intervallo libero durante il quale i pazienti non sembrano presentare alcuna anomalia polmonare. Questo periodo può durare da alcune ore ad un giorno. Il peggioramento della funzione respiratoria si associa a dispnea, apparente aumento del lavoro respiratorio, tachipnea, tachicardia e tosse. La radiografia
polmonare e l’auscultazione toracica sono spesso normali, in questa fase.
L’emogasanalisi arteriosa (ABG) dimostra un’alcalosi respiratoria scompensata, con moderata ipossiemia ed aumento della differenza alveolo-arteriolare della pressione parziale di ossigeno P(A-a)O2.
Col progressivo accumularsi di liquidi negli spazi interstiziali ed alveolari, la disfunzione respiratoria diviene sempre più severa. In questa fase, i pazienti con ARDS presentano in genere, all’esame fisico, tachipnea, dispnea e cianosi. All’auscultazione si evidenziano, tipicamente, rantoli inspiratori da edema polmonare ed atelettasia. In genere è pre-
sente, a questo stadio, una grave ipossiemia.
La comparsa dell’acidosi respiratoria nei pazienti con ARDS è, frequentemente, tardiva, e si associa all’esaurimento muscolare conseguente all’aumentato lavoro respiratorio. La grave ipossiemia e l’accelerato metabolismo, associati alla bassa gittata cardiaca, possono determinare un’acidosi metabolica, per l’aumentata produzione di acido lattico che
caratterizza il metabolismo anaerobico. Anche i risultati di altri esami diagnostici, come elettrocardiogramma (ECG), emocromo (CBC) , dosaggi ematochimici di routine, risultano in genere alterati, in risposta allo stress associato alla patologia di base, ma solo raramente si dimostrano di ausilio per la definizione della eziologia della sindrome.
I diversi quadri radiografici dimostrabili in corso di ARDS, possono essere distinti in tre stadi, in base all’entità della compromissione polmonare;:
- nello stadio I (radiograficamente latente), le alterazioni patofisiologiche della sindrome sono in evoluzione, mentre l’evidenza radiografica è ancora modesta;
- lo stadio II (acuto) si realizza in genere circa 24 ore dopo l’evento iniziale, ed è caratterizzato dalla presenza di infiltrati alveolari ed interstiziali bilaterali, diffusi, dall’aspetto “a batuffolo”, che sono caratteristici della ARDS. A differenza dell’edema polmonare “cardiogeno”, i diametri cardiaci dei pazienti con ARDS sono normali. l’accumulo di liquidi all’interno del polmone mette in risalto l’aria contenuta nelle vie aeree, e determina l’aspetto radiografico del cosiddetto “broncogramma aereo”;
- lo stadio III (cronico) inizia verso la fine della prima settimana dopo l’episodio iniziale. I liquidi endoalveolari cominciano ad essere riassorbiti, lasciando soltanto l’edema interstiziale. Può determinarsi, inoltre, la formazione di un enfisema polmonare interstiziale.
Nella maggior parte dei pazienti che sopravvive ad unaARDS, sia l’ematosi che il quadro radiografico polmonare vanno incontro ad una progressiva normalizzazione. La pressione di incuneamento capillare polmonare (PCWP), misurata con un catetere in arteria polmonare è, nei pazienti con ARDS, in genere normale o bassa. Tale reperto è esattamente opposto a quanto si osserva in pazienti con edema polmonare cardiogeno, nei quali la PCWP è nettamente aumentata.
Patologie associate
L’ARDS coinvolge spesso altri organi ed apparati. Nella seguente tabella riportiamo la frequenza dell’insufficienza di organi ed apparati diversi da quello respiratorio, in corso di ARDS:
- apparato cardiovascolare: 10-33%
- rene: 40-55%
- fegato: 12-95%
- apparato gastroenterico in generale 7-30%
- sistema nervoso centrale 7-30%
Da Dorinsky, PM and Gadek, JE: Mechanisms ofmultiple nonpulmonary organ failure in
ARDS. Chest 96:885, 1989
Le patologie più frequentemente associate ad ARDS, sono:
- Shock (di qualunque eziologia)
- Infezioni (polmoniti, sepsi)
- Traumi (toracici e non toracici)
- Aspirazione (liquidi gastrointestinali, mancato annegamento)
- Intossicazioni da farmaci (sovradosaggio o effetti tossici)
- Lesioni da inalazione ( tossicità da ossigeno, inalazione di fumo, caustici chimici)
- Malattie ematologiche (coagulazione intravascolare disseminata, trasfusioni multiple)
- Malattie metaboliche (traumi cranici, tumori cerebrali).
Diagnosi
La diagnosi e la diagnosi differenziale si basano sulla raccolta dei dati (anamnesi), la visita vera e propria (soprattutto auscultazione del torace) e vari altri esami di laboratorio e di diagnostica per immagine, come:
I criteri diagnostici della sindrome da distress respiratorio acuto, sono:
- Esordio acuto;
- Infiltrati polmonari bilaterali suggestivi di edema;
- Nessuna evidenza di ipertensione atriale sinistra (PCWP < 18 mmHg);
- Rapporto PaO2/FiO2 < 200.
Il rapporto PaO2/FiO2 < 300, in presenza degli altri criteri, permette la diagnosi di danno polmonare acuto (Acute Lung Injury, ALI).
L’insufficienza respiratoria determina addensamenti diffusi bilaterali evidenti alla RX torace e frequenti infezioni sovrapposte che portano a morte in più del 50% dei casi. Nella fase acuta i polmoni si presentano diffusamente aumentati di consistenza, rossastri, congesti e pesanti, con un danno alveolare diffuso (istologicamente si osserva edema, membrane ialine, infiammazione acuta). E’ visibile la presenza di liquido negli spazi che dovrebbero essere pieni d’aria. Nella fase di proliferazione e organizzazione compaiono aree confluenti di fibrosi interstiziale con proliferazione di pneumociti di II tipo. Frequenti sono le sovrainfezioni batteriche nei casi fatali. L’emogasanalisi mostra ridotti livelli di ossigeno nel sangue. La diagnosi differenziale si pone con altre patologie respiratorie e cardiache e possono richiedere altri esami, come elettrocardiogramma ed ecografia cardiaca.
Per approfondire:
- Sindrome da distress respiratorio (ARDS): definizione e linee guida
- Sindrome da distress respiratorio (ARDS): cause, anatomia patologica, fisiopatologia
- Sindrome da distress respiratorio (ARDS): terapia, ventilazione meccanica, monitoraggio
- Sindrome da distress respiratorio (ARDS): prognosi, mortalità
- Atelettasia: significato, polmonare, cause, sintomi, cura, riabilitazione
- Surfattante, compliance polmonare, alveoli, composizione e funzioni
- Alveoli polmonari: cosa sono e che funzioni svolgono?
Leggi anche:
- Sindrome da distress respiratorio del neonato: cause, fattori di rischio, fisiopatologia
- Sindrome da distress respiratorio del neonato: sintomi, segni, gravità
- Sindrome da distress respiratorio del neonato: diagnosi, esami
- Sindrome da distress respiratorio del neonato: terapia, complicanze
- Sindrome da distress respiratorio del neonato: prevenzione, prognosi, mortalità
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Differenza tra ipossiemia e ipercapnia
- Differenza tra ipossiemia, ipossia, anossiemia ed anossia
- Alterazioni dell’equilibrio acido-base: acidosi ed alcalosi respiratorie e metabolica
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tumore al polmone: aspettativa di vita, sopravvivenza, fase terminale
- Tumore pleurico e mesotelioma: sopravvivenza e aspettativa di vita
- Cavo, liquido e versamento pleurico: fisiologia e patologia
- Differenza tra PM10 e PM2,5 e rispettivi effetti sulla salute
- Da oggi l’inquinamento dell’aria è ufficialmente un cancerogeno
- Polvere toracica: le case dei fumatori sono inquinate come Pechino
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Broncopolmonite: sintomi iniziali, contagio, prognosi, morte
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Tracheite virale, batterica, allergica: quanto dura e come si cura
- Laringite acuta e cronica: antibiotico, catarrale, cure, rimedi naturali
- Faringite virale e batterica: rimedi, quanto dura, è contagiosa?
- Bronchite: sintomi, durata, cura, rimedi naturali, è contagiosa?
- Differenza tra bronchite acuta e cronica
- Differenza tra bronchite e polmonite
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Cordite in medicina: significato, da reflusso, sintomi, cura
- Laringoscopia diretta e indiretta: anestesia, costo, è dolorosa?
- Differenza tra laringoscopia diretta, indiretta, rigida, flessibile
- Intossicazione da monossido di carbonio: sintomi, danni permanenti, morte
- Laringospasmo: virale, da ansia, da stress, significato
- Broncospasmo in bambini e anziani: rimedi, quanto dura, paradosso
- Differenza tra laringospasmo e broncospasmo
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Cosa si prova a morire annegati, dissanguati, decapitati…
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Laringite ipoglottica (pseudocroup): cause, sintomi, cosa fare
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra croup e pseudocroup
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Fibrosi cistica: storia, organi coinvolti, cause, trasmissione, anatomia patologica
- Fibrosi cistica: sintomi, segni, diagnosi, esami
- Fibrosi cistica: terapia farmacologica e chirurgica, prognosi, mortalità
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsillite, faringite, laringite, tracheite, adenoidite
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Abbassamento della voce: cause, rimedi, quando andare dal medico
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Sensazione di nodo alla gola in medicina: cause, sintomi, diagnosi, cure
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Tonsille gonfie, infiammate e con placche rimedi in adulti e bambini
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsille e adenoidi
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Cianosi in volto, mani o labbra: significato, cause, rischi, cure
- Differenza tra Mucosolvan e Fluimucil
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Sì al bagno dopo mangiato, ecco le vere 8 cause più frequenti di morte in acqua
- Croup nel bambino: significato, cause, sintomi, terapia, mortalità
- Differenza tra asfissia e soffocamento
- Differenza tra soffocamento e strangolamento
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Pallore in viso: significato, sinonimo, cause, ansia, cosa mangiare
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ai liquidi e ai solidi
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Intubazione: rischi, anestesia, rianimazione, dolore alla gola
- Tracheotomia possibilità di parlare, durata, conseguenze, quando si fa
- Tracheostomia: complicanze, parlare, percutanea, cibo e gestione
- Differenza tra tracheostomia percutanea e tradizionale (a cielo aperto)
- Differenza tra tracheotomia e tracheostomia
- Cricotiroidotomia: urgenza, complicanze, procedura ed indicazioni
- Differenza tra tracheotomia e cricotiroidotomia
- Come si misura la frequenza respiratoria?
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Differenze tra respiro normale e patologico
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Sindrome da iperventilazione cronica: cause, sintomi, diagnosi, cure
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Differenza tra dispnea, apnea e tachipnea
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- I migliori elettrocardiografi ed Holter portatili
- I migliori sfigmomanometri e stetoscopi per misurare la pressione arteriosa
- I migliori glucometri di ultima generazione per misurare la glicemia
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Cos’è l’edema, come e perché si forma?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Dipendenza da nicotina: come smettere di fumare sigarette in 20 passi
- Stop alle sigarette: i migliori farmaci per smettere di fumare
- Champix compresse per smettere di fumare: foglio illustrativo, prezzo
- Bupropione per smettere di fumare: meccanismo d’azione, posologia
- Gomme e cerotti: i sostituti con nicotina per smettere di fumare
- Gomme, farmaci, cerotti… Qual è il metodo migliore per smettere di fumare?
- Smettere di fumare: meglio diminuire le sigarette o interrompere di colpo?
- Vareniclina per emettere di fumare: meccanismo d’azione, efficacia
- Champix: funziona davvero per smettere di fumare?
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Falstaff: caratteristiche e cause
- Respiro di Kussmaul: caratteristiche e cause
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Tumore al polmone operabile ed inoperabile: stadiazione
- Massaggio cardiaco: quante compressioni al minuto?
- Toracentesi: procedura, complicanze, rischi, è dolorosa?
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Differenza tra dispnea ed affanno
- Differenza tra polipnea e tachipnea
- Tipologie di respirazione nello yoga
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- I polmoni fanno male: i sintomi di una malattia polmonare
- Dove si trovano i polmoni ed a che servono?
- Esaminare il polmone con le prove di funzionalità respiratoria
- Ipertensione polmonare: lieve, severa, terapia, aspettativa di vita
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Si può vivere senza uno o entrambi i polmoni?
- Si può vivere senza respirare aria? Quanto può durare una apnea?
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Differenza tra NIV, CPAP e BIBAP
- Shock ipovolemico, emorragico, allergico, anafilattico, cardiogeno, ostruttivo, distributivo, settico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Shock cardiogeno: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Insufficienza cardiaca: sintomi iniziali, sinistra, acuta, cronica
- Insufficienza cardiaca (scompenso cardiaco): cause, sintomi iniziali, tipi, cure
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Fisiopatologia dello scompenso cardiaco: performance miocardica e risposta di Frank-Starling
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Gittata cardiaca, indice cardiaco, pre-carico, post-carico e contrattilità
- Cuore polmonare: cause, sintomi, diagnosi, esami, trattamento
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Embolia gassosa arteriosa da immersione: sintomi e cure
- Malattia da decompressione: terapia e fisiopatologia
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
