 Con “insufficienza cardiaca” (IC), anche chiamata “scompenso cardiaco” si intende la pericolosa condizione in cui il cuore, a causa di svariate patologie, è incapace di assolvere parzialmente o totalmente la propria importante funzione contrattile di pompa e quindi di soddisfare un sufficiente apporto di sangue a tutto l’organismo, fatto che porta a vari sintomi e – nei casi più gravi – mette a rischio la vita del paziente. Continua a leggere
Con “insufficienza cardiaca” (IC), anche chiamata “scompenso cardiaco” si intende la pericolosa condizione in cui il cuore, a causa di svariate patologie, è incapace di assolvere parzialmente o totalmente la propria importante funzione contrattile di pompa e quindi di soddisfare un sufficiente apporto di sangue a tutto l’organismo, fatto che porta a vari sintomi e – nei casi più gravi – mette a rischio la vita del paziente. Continua a leggere
Archivi tag: insufficienza cardiaca
Differenza tra insufficienza cardiaca e scompenso
![]() L’ insufficienza cardiaca è una sindrome caratterizzata dall’incapacità del cuore di fornire il sangue in quantità adeguata rispetto all’effettiva richiesta dell’organismo o la capacità di soddisfare tale richiesta solamente a pressioni di riempimento ventricolari superiori alla norma. Tipicamente nell’insufficienza cardiaca si verifica una ridotta contrattilità del miocardio misurata come frazione di eiezione. Ciò può portare un uno stato patologico chiamato scompenso cardiaco acuto, cioè la manifestazione clinica dell’insufficiente lavoro cardiaco.
L’ insufficienza cardiaca è una sindrome caratterizzata dall’incapacità del cuore di fornire il sangue in quantità adeguata rispetto all’effettiva richiesta dell’organismo o la capacità di soddisfare tale richiesta solamente a pressioni di riempimento ventricolari superiori alla norma. Tipicamente nell’insufficienza cardiaca si verifica una ridotta contrattilità del miocardio misurata come frazione di eiezione. Ciò può portare un uno stato patologico chiamato scompenso cardiaco acuto, cioè la manifestazione clinica dell’insufficiente lavoro cardiaco.
Leggi anche:
- Come si muove il sangue all’interno del cuore?
- Differenza tra prolasso e insufficienza mitralica
- Com’è fatto il cuore, a che serve e come funziona?
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Qual è la differenza tra arteria e vena?
- Insufficienza mitralica lieve, moderata, severa e sport
Insufficienza cardiaca compensata
Non necessariamente una insufficienza cardiaca determina uno scompenso cardiaco acuto. Poniamo ad esempio il caso di una stenosi della valvola aortica che ha, come risultato, un maggior lavoro del cuore per riuscire a spingere il sangue nel corpo con livelli pressori adeguati. A causa di questo surplus di lavoro, il cuore cronicamente va incontro ad ipertrofia concentrica per mantenere una adeguata gittata (Legge di Laplace). Finchè ci riesce la situazione è “compensata”, per quanto sia la portata ridotta e fissa. Quindi l’insufficienza c’è ma è compensata.
Insufficienza cardiaca scompensata
Progressivamente (anche dopo anni) l’ostio della valvola aortica ridurrà ulteriormente le sue dimensioni, in alcuni casi passando allo scompenso vero e proprio: il volume residuo nel ventricolo aumenta, non riuscendo al cuore in sistole di emettere un adeguato volume sistolico. Questo porterà ad una dilatazione delle pareti e allungandosi le fibre la tensione esercitata per “spremere” sangue non sarà più sufficiente (Legge di Starling).
Questo comporterà un aumento della pressione telediastolica sinistra e quindi – andando a ritroso nel circolo – ipertensione venosa polmonare passiva. Nei polmoni avremo edema interstiziale e quindi dispnea da sforzo, aumento di postcarico sul cuore destro con edemi declivi e turgore giugulare. A livello renale avremo oliguria per ridotta pressione nelle arteriole essendo la gittata cardiaca ridotta ecc.. Tutto questo è ciò che clinicamente notiamo e che chiamiamo scompenso cardiaco.
Per cui insufficienza cardiaca e scompenso, pur usati come sinonimi nell’uso comune, non lo sono necessariamente perché l’insufficienza cardiaca può avere una fase piuttosto lunga di compenso, una fase in cui il paziente sta bene, piuttosto che determinare immediatamente scompenso cardiaco.
Per approfondire:
- Insufficienza cardiaca sintomi iniziali, sinistra, acuta, cronica
- Scompenso cardiaco (insufficienza cardiaca): cause e fattori di rischio
- Scompenso cardiaco (insufficienza cardiaca): sintomi, segni, diagnosi, esami
- Scompenso cardiaco: trattamento farmacologico e chirurgico
- Shock circolatorio (insufficienza circolatoria): cause, sintomi, diagnosi, cure
- Differenza tra sindrome coronarica acuta ed infarto
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Differenza tra angina stabile ed instabile
Leggi anche:
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Enfisema polmonare: sintomi, tipi, cause, diagnosi, terapia e complicazioni
- Muscoli respiratori volontari ed involontari
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Differenza tra sinapsi elettrica e chimica
- Mitosi: spiegazione delle quattro fasi
- Sinapsi chimica ed elettrica: cosa sono ed a che servono?
- Differenza tra neuroni e nervi
- Qual è la differenza tra arteria e vena?
- Ciclo di Krebs e respirazione cellulare: spiegazione facile e schema
- Differenza tra assoni e dendriti
- Differenza tra cellule eucariote e procariote
- Virus e virioni: cosa sono, come sono fatti, come funzionano e come si riproducono
- Differenza tra cellula aploide e diploide con esempi
- Riproduzione cellulare e ciclo cellulare
- Meiosi: spiegazione di tutte tappe
- Differenza tra neuroni e gangli
- Barriera ematoencefalica: dove si trova, funzioni, quali sostanze la attraversano
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Dopammina: cos’è ed a che serve?
- Neurotrasmettitori: cosa sono ed a che servono
- Giunzione neuromuscolare (placca motrice) cos’è ed a che serve?
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Com’è fatto il cuore, a che serve e come funziona?
- Qual è la differenza tra arteria e vena?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Iperventilazione: significato, sintomi, alcalosi e conseguenze
- Differenza tra dispnea, apnea e tachipnea
- Differenza tra polipnea e tachipnea
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Differenza apnea statica, dinamica e profonda
- Differenze tra respiro normale e patologico
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Kussmaul: caratteristiche e cause
- Per approfondire leggi Respiro di Falstaff: caratteristiche e cause
- Differenza tra insufficienza e stenosi valvolare
- Differenza tra uretra e uretere
- Differenza tra insufficienza renale acuta, cronica e dialisi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
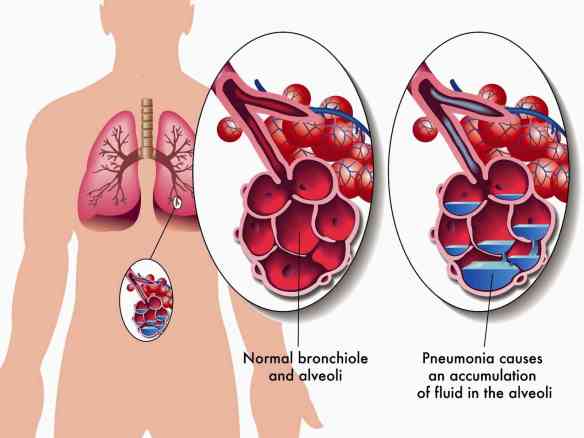 L’edema polmonare è una condizione caratterizzata da un aumento dei liquidi nello spazio extravascolare (interstizio e alveoli) a livello del parenchima dei polmoni. L’edema polmonare acuto può essere secondario ad un aumento della pressione idrostatica nei capillari polmonari (insufficienza cardiaca o scompenso cardiaco acuto in lingua inglese acute heart failure, AHF), stenosi mitralica o ad un’alterazione delle membrane alveolocapillari (inalazione di sostanze irritanti, processi infettivi). Accumulandosi all’interno degli alveoli, le strutture in cui avvengono gli scambi di ossigeno tra l’aria e il sangue, i fluidi causano problemi respiratori.
L’edema polmonare è una condizione caratterizzata da un aumento dei liquidi nello spazio extravascolare (interstizio e alveoli) a livello del parenchima dei polmoni. L’edema polmonare acuto può essere secondario ad un aumento della pressione idrostatica nei capillari polmonari (insufficienza cardiaca o scompenso cardiaco acuto in lingua inglese acute heart failure, AHF), stenosi mitralica o ad un’alterazione delle membrane alveolocapillari (inalazione di sostanze irritanti, processi infettivi). Accumulandosi all’interno degli alveoli, le strutture in cui avvengono gli scambi di ossigeno tra l’aria e il sangue, i fluidi causano problemi respiratori.
I rischi dell’edema polmonare
L’accumulo di fluidi nei polmoni alla base dell’edema polmonare richiede un intervento immediato per evitare gravi complicazioni. Se non trattato può infatti portare all’aumento della pressione nell’arteria polmonare e, in alcuni casi, a una sofferenza del ventricolo destro del cuore. L’aumento di pressione si ripercuote sull’atrio destro e, di conseguenza, su diverse parti del corpo, portando a gonfiori addominali e a livello delle gambe, accumulo di liquidi intorno ai polmoni e congestione e gonfiori del fegato.
Leggi anche:
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
Quali sono le cause dell’edema polmonare?
Nella maggior parte dei casi l’edema polmonare è causato da problemi cardiaci, ad esempio malattie coronariche, cardiomiopatie, problemi alle valvole cardiache e ipertensione. I liquidi possono però accumularsi anche a causa di infezioni ai polmoni, malattie renali, inalazione di fumi chimici, farmaci, uno scampato annegamento e sindrome da stress respiratorio acuto. Le cause esatte dell’edema polmonare da alta quota – una forma che In genere colpisce al di sopra dei 2.400 metri di altitudine o chi pratica sport in quota senza prima essersi acclimatato – non sono note, ma sembra che si tratti di un problema associato all’aumento della pressione causato dalla costrizione dei capillari polmonari.
Edema polmonare da squilibrio delle forze di Starling
L’edema polmonare può essere conseguente ad uno squilibrio delle forze di Starling che trattengono i liquidi plasmatici all’interno del letto capillare o ad un’alterazione delle membrane alveolocapillari:
- Aumento della pressione capillare polmonare (insufficienza cardiaca, stenosi mitralica, edema da iperafflusso);
- Diminuzione della pressione oncotica del plasma (iponchia);
- Diminuzione della pressione interstiziale polmonare (rapida espansione di polmone collassato a causa di pneumotorace);
- Eccessiva diminuzione della pressione endopleurica (aumento del volume di fine espirazione in corso di asma).
Edema polmonare acuto da insufficienza cardiaca
L’edema polmonare acuto cardiogeno (secondario ad una grave insufficienza cardiaca ad esempio da infarto del miocardio o da severe bradiaritmia) è dovuto alla disfunzione di pompa ventricolare conseguente a lesioni acute o croniche a livello delle strutture cardiache. Il deficit di pompa si traduce in un accumulo di liquidi a monte del ventricolo insufficiente, con aumento della pressione idrostatica nei distretti venosi che drenano i tessuti; in tal caso, l’aumento della pressione di deflusso venoso si ripercuote a livello dei capillari polmonari: in questa sede, l’incremento della pressione vascolare porta ad uno stravaso dei liquidi a livello dell’interstizio polmonare. Questa situazione viene definita “edema interstiziale”. A questo punto, un ulteriore innalzamento della pressione capillare può portare alla rottura della giunzioni occludenti degli alveoli polmonari con inondazione degli stessi. Questa situazione è definita “edema alveolare”.
Leggi anche:
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Bradiaritmia: tipi, cause, sintomi, prevenzione e trattamenti
- Astori, l’autopsia: “Morto per bradiaritmia, cuore rallentato fino a fermarsi”
- Edema polmonare acuto, cardiogeno, cause, sintomi e terapie
Quali sono i sintomi dell’edema polmonare?
L’edema polmonare improvviso si manifesta con respiro molto corto e difficoltà respiratorie che si aggravano sdraiandosi, un senso di soffocamento, rantoli o sibili, ansia e preoccupazione, sudorazione eccessiva, tosse (a volte con sangue), cute pallida, palpitazioni e, in alcuni casi, dolore al petto. L’edema polmonare cronico è invece caratterizzato da mancanza di respiro e difficoltà respiratorie mentre si pratica attività fisica, sibili, risvegli notturni per la mancanza di fiato, perdita dell’appetito, gambe e caviglie gonfie, stanchezza e, in caso di insufficienza cardiaca, un rapido aumento di peso. I sintomi dell’edema da alta quota sono mal di testa, insonnia, ritenzione idrica, tosse e fiato corto.
Come prevenire l’edema polmonare?
Spesso l’edema polmonare non è prevenibile, ma uno stile di vita mirato alla prevenzione delle malattie cardiovascolari aiuta anche a ridurne la probabilità. Per questo è importante tenere sotto controllo lo stress, la pressione sanguigna e i livelli di colesterolo, praticare un’attività fisica regolare, mantenere un peso salutare, seguire un’alimentazione ricca di frutta fresca, verdure e latticini a basso contenuto di grassi, limitare il consumo di sale e di alcol e non fumare.
Diagnosi
La diagnosi di edema polmonare richiede una visita medica e una radiografia al torace.
È possibile che vengano valutati i livelli di ossigeno e di anidride carbonica nel sangue e la concentrazione di peptide natriuretico di tipo B, che può indicare la presenza di problemi cardiaci.
Altri possibili esami sono:
- ecografia cardiaca con colordoppler;
- test per la funzionalità renale;
- esami del sangue;
- esami per escludere la possibilità di infarto;
- elettrocardiogramma;
- ecocardiogramma transesofageo;
- cateterismo dell’arteria polmonare;
- cateterismo cardiaco.
Trattamenti
Il trattamento immediato dell’edema polmonare prevede la somministrazione di ossigeno. In alcuni casi può essere necessaria la ventilazione assistita.
A seconda della situazione è possibile che vengano somministrati:
- farmaci per la riduzione del precarico;
- morfina per ridurre l’ansia e l’affanno respiratorio;
- farmaci per la riduzione del postcarico;
- antipertensivi.
Leggi anche:
- Morte cardiaca improvvisa: cause, sintomi premonitori e cure
- Sindrome del QT lungo: valorie, cause, cura, farmaci, sportivi
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Differenza tra ventilazione polmonare e alveolare: spazio morto anatomico e fisiologico
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Edema infiammatorio e vasi sanguigni nell’infiammazione
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Differenze tra respiro normale e patologico
- Trachea: anatomia e funzioni in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Respiro di Biot ed apnee: caratteristiche e cause patologiche e non patologiche
- Respiro di Cheyne-Stokes: caratteristiche e cause patologiche e non patologiche
- Respiro di Kussmaul: caratteristiche e cause
- Respiro di Falstaff: caratteristiche e cause
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
