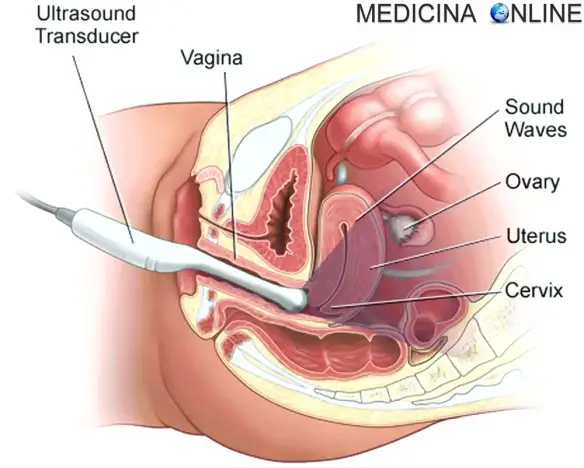
Ecografia transvaginale
Con “fibroma” in medicina si indicano vari tipi di tumori benigni, ognuno con le sue specifiche caratteristiche, che colpiscono un tessuto connettivo fibroso. Esempi di fibroma sono quello “condromixoide” (fibroma a formazione ossea), quello “pendulo” (acrocordo, fibroma cutaneo) e quello “uterino”.
I fibromi uterini (anche chiamati miomi o fibromiomi o leioniomi) sono neoformazioni solide benigne che originano dal tessuto muscolare dell’utero e rappresentano il tumore benigno femminile più frequente: si stima che circa una donna tra i 30 ed i 50 anni si portatrice di almeno un mioma, in alcuni casi senza neanche saperlo. Il fibroma all’utero prende anche il nome di “mioma” poiché origina dalle cellule muscolari lisce del miometrio (la tunica muscolare dell’utero).
ATTENZIONE “Tumore benigno” NON è sinonimo di “cancro”. Un “cancro” è un tumore maligno, mentre i fibromi sono tumori benigni. Per approfondire: Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
Tipi di fibromi uterini
I fibromi uterini possono essere:
- singoli: si osserva un unico fibroma;
- multipli: sono presenti vari fibromi.
I fibromi uterini, inoltre, possono essere:
- fibromi sottomucosi o endocavitari o intracavitari: sono fibromi che si sviluppano verso la cavità uterina;
- fibromi infralegamentario: si interpongono tra i due foglietti del legamento uterino;
- fibromi intramurali: si sviluppano nello spessore della parete uterina;
- fibromi sottosierosi: si sviluppano verso l’esterno dell’utero.
I fibromi sottosierosi e sottomucosi possono anche essere “peduncolati”, cioè sono attaccati all’utero tramite un peduncolo, il quale permette al fibroma anche di muoversi leggermente. Le diverse tipologie di fibroma possono essere contemporaneamente presenti nell’utero.
Dimensione dei fibromi
Le dimensioni sono molto variabili da pochi millimetri fino a vari centimetri: nei casi più gravi l’intero utero è occupato dal fibroma. Nella maggioranza dei casi, un fibroma all’utero ha una crescita molto lenta, mentre un accrescimento rapido è molto raro.
Posizione dei fibromi
Il 95% dei fibromi uterini si localizza a livello del corpo uterino; nel restante 5% dei casi i fibromi sono situati nelle tube uterine e nella cervice.
Cause
Le cause dei fibromi non sono ancora state chiarite: sembra che un ruolo sia giocato dalla predisposizione genetica . Un altro ruolo patogenetico è probabilmente correlato agli ormoni: a tal proposito è interessante notare come – in età fertile – un fibroma uterino tende a espandersi, probabilmente perché nell’età fertile si verifica la massima secrezione estrogenica da parte dell’ovaio; la pillola anticoncezionale (terapia estrogeno – progestinica) sembrerebbe inibire l’insorgenza – o la crescita – del fibroma uterino.
Dopo i 50 anni, età che coincide per molte donne con la menopausa, i fibromi all’utero tendono a regredire o addirittura a scomparire; il fibroma all’utero delle gestanti, invece, tende ad espandersi, pur restando una forma benigna. Se la pillola contraccettiva inibiva la crescita di fibromi uterini, una terapia sostitutiva a base di ormoni, durante la menopausa, potrebbe favorirne lo sviluppo.
Sintomi e segni
La sintomatologia è molto varia e dipende non solo dalle dimensioni del fibroma e dal suo numero, ma soprattutto dalla sua sede. A volte singoli fibromi grandi in determinate sedi possono essere del tutto asintomatici (cioè non forniscono alcun sintomo della propria presenza), mentre altre volte un gruppo di numerosi piccoli fibromi possono essere molto sintomatici se situati, ad esempio, all’interno della cavità endometriale. I sintomi e segni più frequenti, sono:
- dolore in sede pelvica (specie se il fibroma è peduncolato);
- ipermenorrea (mestruazioni abbondanti con rischio di anemia ferrocarenziale);
- dismenorrea (mestruazioni dolorose).
I sintomi e segni meno frequenti, sono:
- malessere generale;
- senso di pesantezza addominale;
- spotting (piccole perdite di sangue rosso scuro o marrone fra una mestruazione e l’altra).
- gonfiore addominale;
- pollachiuria: emissione con elevata frequenza (a meno di 4 ore di distanza) di piccole quantità di urina;
- nicturia: ripetuto bisogno di urinare durante il riposo notturno;
- disuria: difficoltà ad urinare;
- stranguria: dolore durante la minzione;
- dispareunia: dolore durante i rapporti sessuali;
- disturbi intestinali;
- vomito;
- diarrea.
Ripetiamo tuttavia che spesso i fibromi sono del tutto asintomatici, tanto che spesso la paziente si accorge di averli per caso, ad esempio durante un esame ecografico eseguito per altri motivi.
Fibromi uterini e gravidanza
I fibromi uterini, in alcuni casi, potrebbero determinare un rischio maggiore di difficoltà nell’iniziare o nel portare a termine una gravidanza, tuttavia i fibromi uterini sono raramente causa di infertilità o addirittura di sterilità e che, nella maggioranza dei casi, non ostacolano lo svolgimento della gravidanza stessa, anche se il loro volume aumenta costantemente nei primi mesi di gestazione. Spesso il fibroma convive con embrione e con feto senza problemi, più raramente invece il fibroma è responsabile di contrazioni uterine e riduzione della crescita fetale.
Diagnosi
La diagnosi avviene attraverso vari step:
- anamnesi (raccolta dei dati del paziente);
- esame obiettivo (visita vera e propria con, ad esempio palpazione dell’addome ed ispezione dei genitali);
- tampone vaginale;
- tampone uretrale;
- ecografia pelvica transvaginale;
- ecografia addominale;
- ecografia renale;
- Pap test;
- esame del sangue (emocromo);
- VES;
- esame delle urine;
- esame per valutare la funzionalità renale;
- clearance della creatinina;
- azotemia;
- cistoscopia;
- cistografia;
- biopsia renale;
- radiografia, TAC e/o risonanza magnetica;
- test genetici;
- uro-TAC;
- scintigrafia;
- uroflussometria;
- urinocultura.
IMPORTANTE: Non tutti gli esami sono ovviamente necessari per raggiungere la diagnosi, in per la diagnosi di fibroma uterino basta una semplice visita specialistica ginecologica con ecografia transvaginale e/o pelvica (ecografia che indaga la parte inferiore dell’addome). Se si presume che il fibroma possa essere sfociato nel colon e nel retto, si effettua una rettosigmoidoscopia. La maggior parte degli esami prima elencati, specie quelli più invasivi come la biopsia, sono usati raramente e solo in caso di diagnosi differenziale per altre malattie che hanno sintomi simili.
Quando “preoccuparsi”?
In linea di massima, se i fibromi:
- sono asintomatici,
- sono piccoli;
- rimangono stabili in forma, posizione e dimensioni,
- sono in numero ridotto,
- non ostacolano la gravidanza,
non è necessario che vengano rimossi ed in questo caso si procede semplicemente con controlli periodici tramite visita ginecologica ed ecografia: in questo modo si possono controllare eventuale variazione di forma, volume e/o dimensione, fatto che rappresenta un potenziale campanello di allarme per la necessità di rimozione. Quando, invece, i fibromi sono sintomatici, si può pensare a procedere con un trattamento, che può essere sia farmacologico che chirurgico. Il lettore ricordi comunque che queste sono indicazioni generali: ogni caso necessita di valutazioni specifiche e soggettive che devono essere vagliate dal medico e non dalla paziente.
Trattamenti farmacologici
Le possibili terapie farmacologiche, sono:
- pillola contraccettiva estro/progestinica, progesterone naturale o farmaci progestinici. Questi farmaci non sono in grado di eliminare i fibromi, ma possono contrastare il loro accrescimento e, soprattutto, ridurre la quantità del flusso mestruale ed il dolore mestruale.
- Farmaci “analoghi del gn-rh”: si tratta di una iniezione mensile che, bloccando la produzione di ormoni femminili, crea una menopausa “transitoria”, che annulla i sintomi metrorragici e può portare a una certa diminuzione delle dimensioni del fibroma.
Dal momento che i farmaci utilizzati risultano efficaci sui disturbi mestruali, ma spesso non sono in grado di bloccare la crescita dei fibromi e la maggior parte delle volte hanno un’efficacia temporanea (ovvero i sintomi ricompaiono una volta terminata la cura), il trattamento farmacologico viene utilizzato solo in casi specifici (ad esempio, per curare l’anemia provocata dai fibromi o come terapia preparatoria all’’intervento chirurgico).
Trattamenti chirurgici
La terapia chirurgica è volta all’asportazione dei fibromi. In base alla tipologia, alla grandezza e al numero dei fibromi da asportare possono essere impiegate diverse tecniche chirurgiche:
- Laparoscopia: gli strumenti chirurgici e ottici per eseguire l’intervento vengono inseriti nella cavità addominale attraverso piccole incisioni, una sotto l’ombelico, le altre nella parte bassa dell’addome.
- Laparotomia: l’intervento viene praticato attraverso un’ampia incisione della parete addominale (ossia “ a cielo aperto”).
- Isteroscopia: l’intervento viene eseguito introducendo gli strumenti chirurgici in cavità uterina, attraverso la vagina. Questa tecnica permette l’asportazione dei fibromi a sviluppo endocavitario.
La chirurgia laparoscopica o laparotomica può essere utilizzata, oltre che in modo conservativo (miomectomia), anche in modo demolitivo, asportando cioè consensualmente alla patologia, tutto il viscere uterino (isterectomia). La scelta della via a cielo chiuso (laparoscopia) o aperto (laparotomia) dipende essenzialmente dalle dimensioni dei miomi.
Embolizzazione: è una tecnica radiologica, attraverso la quale si identifica l’arteria che “nutre” il fibroma e la si va a occludere, privando così il fibroma dell’apporto di sangue da cui trae nutrimento per crescere. La manovra comporta quindi una progressiva riduzione del volume dei fibromi stessi senza dover far ricorso all’intervento chirurgico. È una procedura che però non è percorribile per tutti i miomi e, spesso, durante la fase di riassorbimento del fibroma, crea dolore e perdite ematiche.
Quando operare?
La chirurgia viene usata qualora i fibromi siano di grandi dimensioni, sintomatici e/o aumentino rapidamente di volume.
Prevenzione
Allo stato attuale, non essendo chiare le cause della loro formazione, non esiste un sistema specifico per prevenirli. La pillola anticoncezionale (terapia estrogeno – progestinica) sembrerebbe inibire l’insorgenza – o la crescita – del fibroma uterino. Si raccomanda eventualmente alle donne che hanno casi di parenti con fibromi uterini, di effettuare un controllo ecografico durante la visita ginecologica, specie se:
- sono presenti sintomi aspecifici (come dolore nella zona pelvica o mestruazioni spesso molto dolorose);
- si è in età fertile;
- si cerca una gravidanza che però tarda ad arrivare.
Leggi anche:
- Polipi uterini endometriali e della cervice uterina: cause, sintomi, cure
- Endometriosi: cause, sintomi, diagnosi, cura, alimentazione
- Procreazione medicalmente assistita (PMA), inseminazione intrauterina (IUI), fecondazione in vitro FIVET e ICSI
- Salpingite acuta e cronica: significato, cura, gravidanza, antibiotici
- Endometrite acuta e cronica: cause, sintomi, cura, infertilità, PMA
- Miometrite e metrite: cause, sintomi, diagnosi, cure, rischi
- Perimetrite: cause, sintomi, diagnosi, cure, rischi
- Cervicite acuta e cronica: cause, sintomi, cure, rischi, è pericolosa?
- Ovarite: cause, sintomi, cure, rischi, è pericolosa?
- Annessite acuta e cronica: cause, sintomi, cure, rischi, è pericolosa?
- Spotting: perdite marroni e rosso scuro dalla vagina, cause e cure
Leggi anche:
- Cosa sono e quali sono le malattie a trasmissione sessuale?
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Dismenorrea: quando le mestruazioni sono dolorose
- Salpingi (tube di Falloppio): cosa sono, dove sono ed a che servono?
- Tube di Falloppio chiuse: cosa sono e come “aprirle”?
- Idrosalpinge: cos’è, ecografia, cura, gravidanza, intervento
- Isterosalpingografia: come si fa, dolore, preparazione, rischi, costo
- Isteroscopia: preparazione, è dolorosa, polipo, quando farla, costo
- Differenza tra isterosalpingografia e isteroscopia
- Differenza tra isteroscopia e laparoscopia
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Differenza tra isteroscopia e colposcopia
- Tumore dell’endometrio: sopravvivenza, metastasi, si guarisce?
- Sindrome da iperstimolazione ovarica dopo pick up
- Endometriosi: cause, sintomi e menopausa
- Differenza tra infertilità e sterilità
- Differenza tra sterilità primaria e secondaria
- Vaginite infettiva e non infettiva: cause, immagini, diagnosi, cura
- Non riesco a rimanere incinta: colpa dell’utero
- Vaginosi batterica: cause, contagio, sintomi, diagnosi, rischi, terapie
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Candida vaginale: cause, trasmissione, incubazione, sintomi, cure, rischi
- Candidosi in uomo e donna: cause, trasmissione, sintomi, cure
- Candidosi orale: cause, cure, rimedi naturali, in quanto tempo si guarisce
- Differenza tra candidosi vaginale o vaginosi batterica
- Differenza tra vaginosi e vaginite
- Trichomoniasi vaginale: cause, sintomi, terapia, rischi, contagio, incubazione
- Sifilide: cause, sintomi, durata, immagini, contagio, prevenzione e cura
- Clamidia: cause, sintomi, terapia, rischi, contagio, incubazione
- Malattia infiammatoria pelvica nella donna: cause, sintomi, rischi, terapie
- Differenza tra infertilità e sterilità
- Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
- Vulvodinia: cause, sintomi, diagnosi, rischi e terapie
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
- Bruciore e stimoli frequenti di urinare: cistite, sintomi e cure
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Visita andrologica completa di pene e testicoli [VIDEO]
- Visita ginecologica: ispezione dei genitali femminili
- Gonorrea: cos’è, incubazione, test, esami del sangue, terapia, cure naturali
- Perché viene la cistite e come curarla?
- Cistite: ne soffro spesso, come diminuire le recidive?
- Candida in uomo e donna: cause, trasmissione e farmaci
- Tampone vaginale: cos’è, come si pratica ed a che serve?
- Tampone uretrale: positivo, candida, risultati, costo, fa male?
- Il Pap test: un esame che può salvarti la vita
- Herpes genitale: saperlo riconoscere, come si trasmette e come si cura
- Differenza tra balanite, lichen planus, verruche, candida e gonorrea
- Perché la cistite è più frequente nelle donne che negli uomini?
- Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
- Pollachiuria: cause, notturna, ansia, psicogena, psicosomatica
- Emazie nelle urine: valori normali, alti, bassi, cause e cure
- Uretrorragia: cause, da catetere, da trauma, femminile, cura e trattamento
- Enuresi notturna in bambini, adolescenti e adulti: cause e terapia
- Disuria: significato, cause, cura, rimedi naturali, bruciore
- Stranguria: significato, dolore alla minzione, cura
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- HIV: sintomi iniziali in donne e uomini
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Condiloma (verruca genitale): isolato, piatto, incubazione, cura definitiva, immagini
- Come si contrae il Papilloma Virus (HPV)?
- Uretrite cronica, traumatica e non infettiva: cure e rimedi naturali
- Smegma: i rischi dell’accumulo di sporco sul pene
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Prurito a scroto, testicoli e ano: cause e rimedi naturali
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- Da cosa dipende l’odore dello sperma ed a che serve?
- Cattivo odore intimo: cause, cure e rimedi facili
- Cattivi odori del pene: cause e consigli per neutralizzarli
- Quel fastido al pene potrebbe essere una infezione: scopri sintomi, cause e terapie
- Il sesso orale provoca cancro alla gola
- Epatite A: cura, incubazione, trasmissione, contagio, vaccino
- Epatite B: cura, trasmissione, incubazione, contagio, si guarisce?
- Epatite C: contagio, saliva, sintomi, cura, si guarisce?
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Smegma: i rischi dell’accumulo di sporco sul pene
- Profilattico: i consigli per evitare che si deteriori e come comportarsi quando si rompe durante il rapporto
- Profilattico: come si usa e come scegliere quello più adatto alle tue esigenze
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Papilloma Virus: sintomi, test e vaccino per difendersi dal cancro del collo dell’utero
- Papule perlacee peniene: cause, sintomi, terapia, sono contagiose?
- Podofillina nelle creme contro i condilomi (verruche genitali)
- Virus del papilloma (HPV): tipi più pericolosi ed a basso rischio
- Trattamento del Virus del papilloma (HPV)
- Infezione da Virus del papilloma, gravidanza e problemi al feto
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
