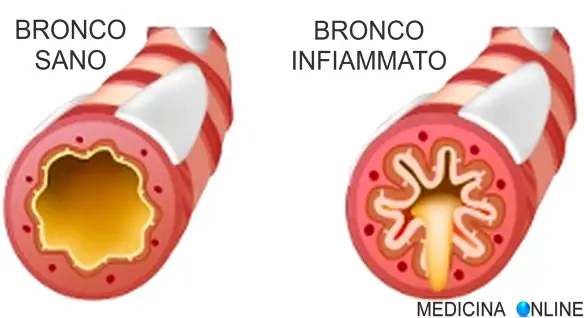
La bronchiolite è un’infezione virale acuta che colpisce il sistema respiratorio, in particolare è caratterizzata da una infiammazione dei bronchioli, i più piccoli passaggi di aria dei polmoni. Interessa soprattutto (ma non esclusivamente) dei bambini di età inferiore ad un anno con maggiore prevalenza nei primi 6 mesi di vita e maggiore incidenza tra novembre e marzo (epidemica in inverno). Il 90% dei casi riguarda bambini tra gli 1 e i 9 mesi. La bronchiolite è la causa più comune di ospedalizzazione durante il primo anno di vita.
La bronchiolite è un’infezione virale acuta che colpisce il sistema respiratorio, in particolare è caratterizzata da una infiammazione dei bronchioli, i più piccoli passaggi di aria dei polmoni. Interessa soprattutto (ma non esclusivamente) dei bambini di età inferiore ad un anno con maggiore prevalenza nei primi 6 mesi di vita e maggiore incidenza tra novembre e marzo (epidemica in inverno). Il 90% dei casi riguarda bambini tra gli 1 e i 9 mesi. La bronchiolite è la causa più comune di ospedalizzazione durante il primo anno di vita.
Cause di bronchiolite e contagio
L’agente infettivo più coinvolto (nel 75% circa dei casi) è il virus respiratorio sinciziale (VRS) ma anche altri virus possono esserne la causa (metapneumovirus, coronavirus, rinovirus, adenovirus, virus influenzali e parainfluenzali). L’infezione è secondaria a una trasmissione che avviene primariamente per contatto diretto con le aeree secrezioni infette. La fase di contagio dura tipicamente da 6 a 10 giorni. L’infezione interessa bronchi e bronchioli innescando un processo infiammatorio, aumento della produzione di muco e ostruzione delle vie aeree con possibile comparsa di difficoltà respiratoria.
Fattori che aumentano il rischio di maggiore gravità nei bimbi:
- prematurità,
- età del bambino < 12 settimane,
- cardiopatie congenite,
- displasia broncopolmonare,
- fibrosi cistica,
- anomalie congenite delle vie aeree,
- immunodeficienze primarie e secondarie.
Sintomi di bronchiolite
Generalmente esordisce con febbricola (o addirittura SENZA FEBBRE) e rinite (infiammazione nasale); successivamente possono comparire tosse insistente, che si aggrava gradualmente, letargia e difficoltà respiratoria – più o meno marcata – caratterizzata da un aumento della frequenza respiratoria e da rientramenti intercostali. Il più delle volte si risolve spontaneamente e senza conseguenze. Tuttavia, in alcuni casi, può rendersi necessario il ricovero, specialmente al di sotto dei sei mesi di vita. In bambini così piccoli è spesso presente un calo dei livelli di saturimetria (ossigeno nel sangue) e può osservarsi una disidratazione causata dalla difficoltà di alimentazione e dell’aumentata perdita idrica determinata dal lavoro respiratorio. Inoltre, nei pazienti nati prematuri o di età inferiore alle 6 settimane di vita, è aumentato il rischio di apnea (episodio di pausa respiratoria prolungata) e ne vanno pertanto controllati i parametri cardio-respiratori. La frequenza respiratoria generalmente supera i 70 atti respiratori al minuto.
Leggi anche:
- Diramazioni delle vie aeree inferiori: spiegazione e schema
- Bronchiolite in neonati e bambini: sintomi, cause, è pericolosa?
- Bronchiolite nei bimbi: mortalità, pericoli, complicazioni e durata
- Bronchiolite nei bambini: quando chiamare il medico?
- Bronchiolite nei bambini: qual è la migliore terapia?
Diagnosi di bronchiolite
La diagnosi di bronchiolite è clinica, basata sull’andamento dei sintomi, sull’anamnesi e sull’esame obiettivo. Solo in casi particolari, ove ritenuto necessario dal medico, possono essere effettuati alcuni accertamenti di laboratorio e/o strumentali. Tra questi:
- la ricerca dei virus respiratori sull’aspirato nasofaringeo,
- la determinazione dell’ossigenazione tramite saturimetro (una saturazione arteriosa <92% è un indicatore di gravità e della necessità di ospedalizzazione),
- l’emogasanalisi arteriosa (un esame che permette di valutare l’ossigenazione del sangue e, attraverso la misurazione dell’anidride carbonica, l’efficacia degli scambi gassosi).
Molto raramente si rende necessaria la radiografia del torace (si possono riscontrare addensamenti ed aree di assenza di aria in più zone dei polmoni dovute alla alterata ventilazione).
Leggi anche:
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Asma bronchiale: spirometria e diagnosi differenziale
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
Come prevenire la bronchiolite nei bimbi?
Alcune semplici norme igieniche possono ridurre il rischio di contrarre la bronchiolite o evitare infezione correlate che possono peggiorare il quadro clinico. Cercare sempre di:
- evitare il contatto dei bambini più piccoli con altri bambini o adulti affetti da infezioni delle vie aeree;
- lavarsi sempre le mani prima e dopo aver accudito il bambino;
- favorire l’allattamento al seno e fornire una quantità adeguata di liquidi;
- fare frequenti lavaggi nasali con soluzione fisiologica o ipertonica;
- non fumare mai in casa, anche in ambienti diversi da quelli dove si trova il bambino.
Trattamento della bronchiolite
Un lattante senza difficoltà respiratoria, con SaO2 > 94 % in aria ed in grado di alimentarsi può essere trattato a domicilio sotto le attente cure del pediatra curante. Il paziente con bronchiolite viene in genere trattato con frequenti lavaggi nasali con aspirazione delle secrezioni e terapia aerosolica con soluzione ipertonica al 3%. Quest’ultima aiuta il piccolo a mobilizzare le abbondanti secrezioni mucose catarrali. È possibile utilizzare broncodilatori (farmaci che dilatano i muscoli dei bronchi e quindi migliorano la respirazione) per via inalatoria per 3-4 volte al giorno se si è osservato un miglioramento clinico dopo una prima somministrazione “di prova” nell’ambulatorio pediatrico o a domicilio. La terapia va invece sospesa in mancanza di evidente efficacia. Talvolta viene prescritto il cortisone per bocca ma la più recente letteratura scientifica non dimostra che i bambini sottoposti a questa terapia vanno incontro ad un miglioramento. L’uso routinario degli antibiotici non è raccomandato, tranne in bambini immunocompromessi o in caso si sospetti un’infezione batterica concomitante. È utile frazionare i pasti aumentandone la frequenza e diminuendo le quantità.Quando occorre il ricovero ospedaliero, il bambino viene sottoposto ad una terapia di supporto per garantire:
– un’adeguata ossigenazione del sangue attraverso la somministrazione di ossigeno umidificato e riscaldato (solo nei casi più gravi si somministra ossigeno ad alti flussi);
– un’adeguata idratazione, qualora l’alimentazione risultasse difficoltosa, attraverso la somministrazione di soluzioni glucosaline per via endovenosa.
Durata della bronchiolite, ricadute e prognosi
Complicanze della bronchiolite
Bronchiolite: quando è necessario ricoverare il bambino?
In tutti i casi di cattiva ossigenazione o rifiuto dell’alimentazione il bambino, secondo le indicazioni del pediatra curante, dovrà essere valutato dal pediatra del Pronto Soccorso per un eventuale ricovero. Vengono considerati fattori di rischio aggiuntivi: la prematurità o l’età inferiore ai due mesi, la concomitanza di patologie croniche (broncodosplasia, cardiopatie congenite, immunodeficienze, patologie neurologiche), la minor reattività, la difficoltà assistenziale a domicilio da parte dei genitori.
Leggi anche:
- Perché viene la tosse e come faccio a farla passare?
- Differenza tra febbre ed influenza
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse e starnuto
- Differenza tra tosse, tosse convulsa e pertosse
- Bronchite: durata, sintomi, cura, rimedi, è contagiosa? Per quanto tempo?
- Differenza tra tosse e bronchite (acuta e cronica)
- Differenza tra bronchite acuta e cronica
- Differenza tra tosse secca, grassa, cronica e con catarro
- Differenza tra Mucosolvan e Fluimucil
- Differenza tra Mucosolvan e Bisolvon
- Differenza tra Fluimucil e Fluibron: sono uguali?
- Differenza tra bronchite e polmonite
- Differenza tra bronchite e bronchiolite
- Differenza tra bronchite, bronchite asmatica e asma bronchiale
- Differenza tra bronchite virale e batterica
- Differenza tra bronchite cronica e BPCO (broncopneumopatia cronica ostruttiva)
- Differenza tra bronchite e asma
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Come e quando si misura la febbre?
- Perché sbadigliamo e ci stiracchiamo? Perché lo sbadiglio è contagioso? Attrazione sessuale, noia ed altri misteri nascosti negli sbadigli
- Lo sciroppo per la tosse e/o per il catarro vanno presi prima o dopo i pasti?
- Influenza: sintomi, virus, vaccino, quanto dura e rimedi
- Mycobacterium tuberculosis: il batterio che causa la tubercolosi
- Sintomi della tubercolosi polmonare ed extrapolmonare
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra soluzione ipertonica e ipotonica per aerosol e lavaggi nasali
- I maschi esagerano i sintomi dell’influenza?
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Differenze tra faringite, laringite e tracheite: non esiste un solo tipo di mal di gola
- Febbre alta: quando rivolgersi al medico
- Come fare un aerosol spiegato in modo semplice [GUIDA]
- Meglio Aspirina o Ibuprofene?
- Raffreddore: rimedi naturali e farmacologici
- Differenza tra febbre, ipertermia e colpo di calore
- Differenza tra febbre, piressia, stato subfebbrile e febbricola
- Perché si arrossisce senza motivo o per amore? Cause e rimedi
- Febbre alta nei bambini e neonati: quali farmaci e cosa fare
- Perché sento freddo e non ho fame quando ho la febbre?
- A che serve la Tachipirina (paracetamolo)?
- Avete sempre freddo? Ecco la dieta che vi riscalda!
- Naso chiuso (congestione nasale): cause, rimedi naturali e farmaci
- Laringite, asma, sinusite, raffreddore: riduci i sintomi con i suffumigi
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- I vari tipi di febbre
- Le fasi della febbre
- Perché quando cambia il tempo fanno male ossa, cicatrici e testa
- Perché quando cambia il tempo ho dolori alle ossa e mal di testa?
- Metereopatia: perché quando cambia il tempo hai dolori a collo e schiena
- Perché quando cambia il tempo fanno male le cicatrici e come far passare il dolore
- Cambio di clima: prevenire e combattere gli effetti sulle articolazioni
- Perché quando piove le ferite fanno male?
- Geloni alle mani e ai piedi: sintomi e rimedi naturali
- Perché viene la pelle d’oca? A che serve?
- Perché ho sempre le mani ed i piedi freddi? Cosa fare e cosa NON fare per scaldarli
- Perché esce il sangue dal naso? Cause, rimedi naturali, cosa fare e cosa NON fare
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. La malattia acuta, nel giro di alcuni giorni guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria. La bronchite può essere acuta, solitamente causata da un’infezione virale, o cronica, come risultato di un danno alle vie aeree dovuto a fumo di sigaretta, inquinamento e altre condizioni. Mentre la bronchite acuta ha una durata limitata ad alcuni giorni, invece la bronchite cronica è invece caratterizzata e definita tale in presenza di una tosse produttiva che dura più di tre mesi all’anno per almeno due anni in assenza di altre patologie.
La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. La malattia acuta, nel giro di alcuni giorni guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria. La bronchite può essere acuta, solitamente causata da un’infezione virale, o cronica, come risultato di un danno alle vie aeree dovuto a fumo di sigaretta, inquinamento e altre condizioni. Mentre la bronchite acuta ha una durata limitata ad alcuni giorni, invece la bronchite cronica è invece caratterizzata e definita tale in presenza di una tosse produttiva che dura più di tre mesi all’anno per almeno due anni in assenza di altre patologie. Sia Bisolvon® che Mucosolvan® sono farmaci espettoranti – mucolitici, indicati quindi per il trattamento delle malattie dell’apparato respiratorio caratterizzate da un aumento della produzione di muco denso e viscoso (ipersecrezione densa e vischiosa) e da tosse grassa (produttiva): fluidificando il catarro – riducendo la viscosità del muco – questi medicinali ne favoriscono l’eliminazione da trachea e bronchi all’esterno (espettorazione). Entrambi i farmaci sono venduti in vari formati tra cui sciroppo e bustine (granulato per soluzione orale).
Sia Bisolvon® che Mucosolvan® sono farmaci espettoranti – mucolitici, indicati quindi per il trattamento delle malattie dell’apparato respiratorio caratterizzate da un aumento della produzione di muco denso e viscoso (ipersecrezione densa e vischiosa) e da tosse grassa (produttiva): fluidificando il catarro – riducendo la viscosità del muco – questi medicinali ne favoriscono l’eliminazione da trachea e bronchi all’esterno (espettorazione). Entrambi i farmaci sono venduti in vari formati tra cui sciroppo e bustine (granulato per soluzione orale).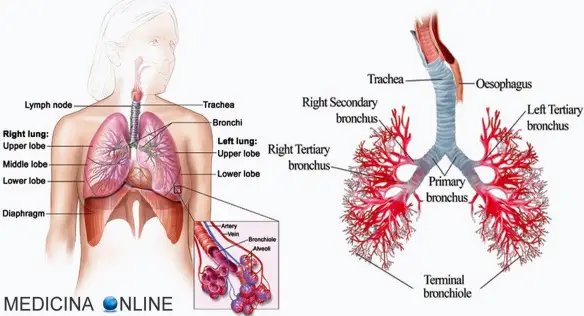 La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace.
La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. Il termine “tosse” indica genericamente una emissione di aria singola o ripetuta, generalmente molto meno violenta dello starnuto, che ha lo scopo principale di liberare le vie aeree (naso, bocca, laringe, faringe, trachea, bronchi) da catarro, polvere, muco agenti irritanti e patogeni (virus e batteri). La tosse, al contrario dello starnuto, può essere sia una reazione spontanea dell’organismo, ma anche procurata volontariamente dal soggetto, inoltre non è legata alla chiusura automatica degli occhi. Un singolo colpo di tosse permette l’espulsione, ad oltre due metri di distanza, di migliaia di goccioline di saliva e di microrganismi, grazie alla violenta emissione di aria, che può raggiungere anche i 70 km all’ora.
Il termine “tosse” indica genericamente una emissione di aria singola o ripetuta, generalmente molto meno violenta dello starnuto, che ha lo scopo principale di liberare le vie aeree (naso, bocca, laringe, faringe, trachea, bronchi) da catarro, polvere, muco agenti irritanti e patogeni (virus e batteri). La tosse, al contrario dello starnuto, può essere sia una reazione spontanea dell’organismo, ma anche procurata volontariamente dal soggetto, inoltre non è legata alla chiusura automatica degli occhi. Un singolo colpo di tosse permette l’espulsione, ad oltre due metri di distanza, di migliaia di goccioline di saliva e di microrganismi, grazie alla violenta emissione di aria, che può raggiungere anche i 70 km all’ora.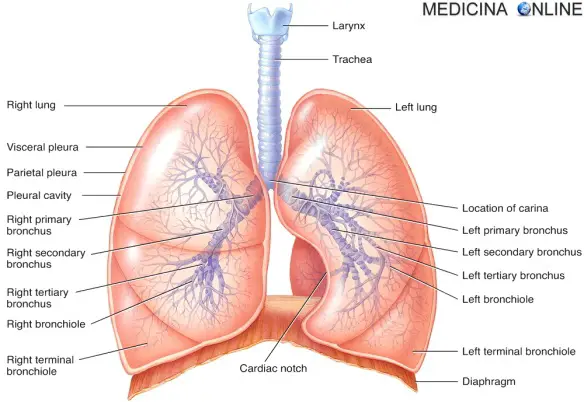 La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. Possono favorirne l’insorgenza alcuni fattori di tipo ambientale, come l’inquinamento atmosferico, il fumo di sigaretta o il freddo intenso o anche alcune condizioni di vita sfavorevoli, come la malnutrizione e l’affaticamento eccessivo. A soffrirne sono 3 italiani su 100. La malattia acuta, nel giro di alcuni giorni, guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria.
La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. Possono favorirne l’insorgenza alcuni fattori di tipo ambientale, come l’inquinamento atmosferico, il fumo di sigaretta o il freddo intenso o anche alcune condizioni di vita sfavorevoli, come la malnutrizione e l’affaticamento eccessivo. A soffrirne sono 3 italiani su 100. La malattia acuta, nel giro di alcuni giorni, guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria.