 Con “anestesia generale” o “anestesia totale” si intende un trattamento che consente al paziente sottoposto ad intervento od operazione chirurgica di dormire durante le procedure mediche, in modo da non sentire alcun dolore, non muoversi e di non ricordare quanto accade.
Con “anestesia generale” o “anestesia totale” si intende un trattamento che consente al paziente sottoposto ad intervento od operazione chirurgica di dormire durante le procedure mediche, in modo da non sentire alcun dolore, non muoversi e di non ricordare quanto accade.
Visita anestesiologica e preparazione all’anestesia
La visita anestesiologica viene condotta dal medico anestesista qualche giorno prima dell’intervento e permette di pianificare con attenzione l’anestesia totale, ottenendo il miglior compromesso possibile tra rischi e benefici per il singolo paziente; in questa sede l’anestesista procederà a stilare un’approfondita anamnesi, valutando per esempio:
- lo stato di salute generale, inclusi eventuali cambiamenti recenti,
- allergie a farmaci o altro,
- informazioni e abitudini, come altezza, peso, abitudine al fumo, consumo di alcolici…
- disturbi di salute cronici:
- pressione alta,
- diabete,
- malattie cardiache,
- asma,
- sindrome delle apnee notturne,
- interventi subiti in passato,
- passate esperienze con l’anestesia e relativi eventuali problemi.
Al termine di questa verifica verranno esposte le diverse possibilità di anestesia, con relativi rischi, vantaggi e svantaggi; in alcuni casi non è possibile offrire una scelta e ne verranno spiegati approfonditamente le ragioni.
Questa visita permette al medico anestesista di calibrare correttamente l’anestesia, per garantire al paziente prima di tutto la necessaria sicurezza, in secondo luogo ridurre al minimo il rischio di disagi ed effetti collaterali.
L’anestesia generale attenua la naturale inclinazione del corpo a mantenere gli alimenti nello stomaco e fuori dai polmoni, quindi il paziente verrà istruito sui tempi necessari di digiuno (generalmente 6-8 ore per il cibo, poco meno per l’acqua).
Altrettanto, se non più importante, è la discussione sui farmaci in uso: potrebbe essere necessario evitare alcuni farmaci, ad esempio i fluidificanti del sangue come l’aspirina e soprattutto gli anticoagulanti come Coumadin, per diversi giorni prima dell’intervento.
Prima dell’anestesia generale
Poco prima di essere sottoposti a un’operazione chirurgica in genere al paziente viene somministrata una qualche forma di pre-anestesia, in cui uno o più farmaci tranquillanti permettono al paziente di essere portato in sala operatoria con relativa tranquillità. Questo approccio è particolarmente importante nel caso di pazienti particolarmente ansiosi.
Leggi anche:
- Differenza tra sedazione cosciente e profonda, anestesia ed ipnosi
- Sedazione cosciente: via inalatoria, endovenosa e gastrointestinale
- Differenza tra anestesia generale e sonno
- Perché l’anestesia generale è così pericolosa? Effetti collaterali e pericoli
- Anestesia cosciente o risveglio intraoperatorio: risvegliarsi durante una operazione chirurgica ma non poter parlare né muoversi
- Cosa mi succede durante una anestesia generale?
- Dopo l’anestesia generale: come ci si sente e quanto tempo serve per smaltire l’anestetico
- Anestesia generale: perché si fa e quali sono i suoi obiettivi?
- Ipertermia maligna: sinonimi, diffusione, cause, patogenesi, trasmissione
- Farmaci che innescano l’ipertermia maligna e fattori di rischio
- Ipertermia maligna: sintomi, segni, esordio, temperatura raggiunta
- Ipertermia maligna: diagnosi, test genetici e biopsia
- Ipertermia maligna: cura, terapie, raffreddamento, dandrolene
- Ipertermia maligna: complicanze, prognosi, mortalità, prevenzione
- Differenza tra anestesia epidurale e spinale
- Differenza tra anestesia locale, regionale, generale, spinale ed epidurale
- Differenza tra anestesia generale e totale
- Lidocaina: cos’è, a cosa serve e quali sono le controindicazioni
- Anestesia spinale (subaracnoidea): vantaggi, rischi, pericoli e procedura
- Anestesia epidurale: quando viene usata, vantaggi e pericoli
- Anestesia epidurale e parto: vantaggi, procedura e rischi
- Perché sogniamo? Perché ricordiamo alcuni sogni e altri no? Cos’è un sogno lucido e la fase REM?
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Perché abbiamo gli incubi?
- Dormire dopo pranzo: la pennichella fa bene o male alla salute?
- Quali sono i benefici del sonno?
- Come interpretare correttamente i sogni
- Come imparare a controllare i sogni
- Come imparare a ricordare i sogni
- Differenze tra fase REM e NON REM del sonno
- Cosa sente chi è in coma?
- Che significa malattia terminale?
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Quanto tempo mi rimane da vivere?
- Che significa malattia autoimmune? Spiegazione ed esempi
- Cosa si prova a morire annegati, dissanguati, decapitati… Morti diverse, sensazioni diverse
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Cosa si prova a vivere il proprio funerale?
- Differenza tra morte assistita (suicidio assistito), eutanasia e testamento biologico
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Capire se si ha un tumore: come viene diagnosticato un cancro
- Mark Sloan e il recupero fittizio: il mistero del cervello pochi attimi prima di morire
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Differenza tra adenocarcinoma e carcinoma con esempi
- Esperienze di pre-morte: uno scherzo del cervello o la prova che esiste il paradiso? Finalmente sappiamo la risposta
- Quando il paziente deceduto “resuscita”: la Sindrome di Lazzaro
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Differenze tra ileostomia, colostomia e urostomia
- Differenza tra atrofia, distrofia ed aplasia con esempi
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Differenza tra morbo di Alzheimer e morbo di Parkinson: sintomi comuni e diversi
- Tumore del colon retto: diagnosi, metastasi, prognosi e stadiazione
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Tumore del colon retto: trattamento chirurgico, radioterapia e chemioterapia
- Tumore del colon retto con metastasi: chirurgia, chemioterapia e terapie biologiche
- Tumore del colon retto: terapia personalizzata col test RAS
- Rigor mortis (rigidità cadaverica): perché avviene e dopo quanto tempo dalla morte?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

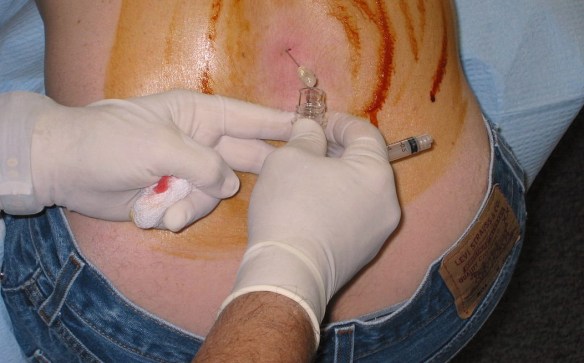 Con i termini “toracentesi”, “paracentesi” (anche chiamata peritoneocentesi) e “rachicentesi” (chiamata anche puntura lombare) si indicano tre tecniche chirurgiche diagnostiche e terapeutiche che vengono condotte introducendo un ago sottile, di solito sotto guida ecografica, rispettivamente nel torace, nell’addome e nella cisterna lombare.
Con i termini “toracentesi”, “paracentesi” (anche chiamata peritoneocentesi) e “rachicentesi” (chiamata anche puntura lombare) si indicano tre tecniche chirurgiche diagnostiche e terapeutiche che vengono condotte introducendo un ago sottile, di solito sotto guida ecografica, rispettivamente nel torace, nell’addome e nella cisterna lombare. C’è un luogo a Roma, dove ci si prende cura delle vite spezzate. Si chiama
C’è un luogo a Roma, dove ci si prende cura delle vite spezzate. Si chiama