 Con “fenomeno delle dita di Babinski” o “segno di Babinski” o “riflesso di Babinski” in semeiotica neurologica si intende una risposta anomala al riflesso cutaneo plantare, la quale indica la presenza di una lesione a carico del tratto corticospinale del sistema nervoso (che provvede ai movimenti volontari fini dei muscoli e che, in condizioni fisiologiche, esercita un’inibizione tonica del riflesso). Il segno di Babinski si può quindi notare in caso di lesioni corticospinali (o piramidali), mentre risulta assente nelle lesioni extrapiramidali; può comparire ad esempio nei pazienti con sclerosi laterale amiotrofica e nelle fasi terminali di malattie come rabbia, encefalopatia epatica e leucodistrofia metacromatica. Tale segno prende il nome dal celebre neurologo francese Joseph Babinski, che lo descrisse per primo nel 1898.
Con “fenomeno delle dita di Babinski” o “segno di Babinski” o “riflesso di Babinski” in semeiotica neurologica si intende una risposta anomala al riflesso cutaneo plantare, la quale indica la presenza di una lesione a carico del tratto corticospinale del sistema nervoso (che provvede ai movimenti volontari fini dei muscoli e che, in condizioni fisiologiche, esercita un’inibizione tonica del riflesso). Il segno di Babinski si può quindi notare in caso di lesioni corticospinali (o piramidali), mentre risulta assente nelle lesioni extrapiramidali; può comparire ad esempio nei pazienti con sclerosi laterale amiotrofica e nelle fasi terminali di malattie come rabbia, encefalopatia epatica e leucodistrofia metacromatica. Tale segno prende il nome dal celebre neurologo francese Joseph Babinski, che lo descrisse per primo nel 1898.
Riflesso di Babinski nei bambini
Il riflesso si verifica in bimbi al di sotto di un anno ed in questo caso NON è indice di patologia. Quando si verifica nei bambini tra 1 e 3 anni il segno positivo non è generalmente indice di patologia, ma potebbero essere necessari ulteriori accertamenti.
Come evocare il riflesso plantare ed il segno di Babinski
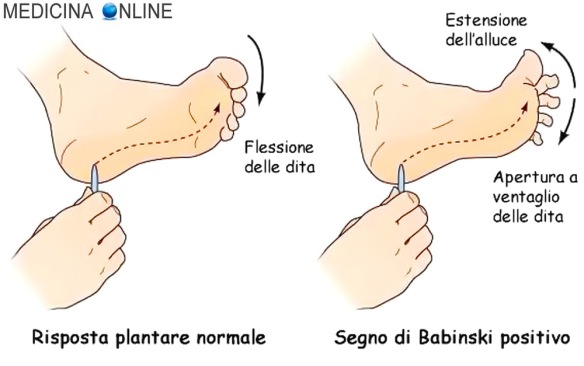
Il riflesso cutaneo plantare si evoca strisciando una punta smussata lungo il margine laterale della pianta del piede, partendo da sopra il tallone, e portandola verso la parte supero-interna fino al primo metatarso. Per ottenere il fenomeno di Babinski, è importante che i muscoli del piede e della gamba non siano contratti ; è perciò utile che la gamba sia lievemente flessa sulla coscia e che il piede appoggi sul letto lungo il suo margine esterno .
Cosa succede se il paziente è sano?
Nell’adulto, in condizioni di normalità, col riflesso plantare si induce la flessione plantare (o estensione dorsale) delle dita del piede. La normale risposta in flessione plantare/estensione dorsale è generalmente evocabile in soggetti di età superiore ad un anno (ma tale limite può essere esteso fino ai 3 anni).
Cosa succede in caso di danno del tratto corticospinale?
Nell’adulto, in presenza di lesioni a carico del sistema corticospinale, lo stesso stimolo evoca la flessione dorsale (o estensione plantare) dell’alluce (segno di Babinski). In alcuni casi solo l’alluce si estende, mentre le altre dita restano immobili, o si flettono plantarmente; in altri casi tutte le dita partecipano al movimento di estensione, mentre contemporaneamente si adducono: in quest’ultimo caso si parla di “segno del ventaglio” o di “fenomeno di Dupré” o di “segno di Dupré” in onore del medico che per primo lo descrisse: Giovanni Ciardi-Dupré.
Perché si verifica il segno di Babinski?
Il segno di Babinski sarebbe dovuto al mancato controllo, da parte dei centri nervosi superiori lesionati, del riflesso spinale di allontanamento dagli stimoli nocivi. In accordo con tale ipotesi, è da notare che – come appena accennato – tale segno si verifica nei bambini al di sotto di 1/3 anni di età, sebbene siano assolutamente sani: ciò accade perché nel bimbo lo sviluppo del sistema nervoso centrale non è ancora completo. Tale segno si verifica anche in individui sani, in alcune fasi del sonno in cui si allenta il controllo corticale sui riflessi.
Altre manovre in semeiotica
In semeiotica esistono altre manovre che evocano l’estensione plantare (o dorsiflessione) dell’alluce, ed hanno lo stesso significato del segno di Babinski, ossia di dimostrare, attraverso l’inversione del riflesso plantare, un’alterazione della via piramidale, tra cui il segno di Oppenheim; il segno di Chaddock; il segno di Gordon; il segno di Schaefer. Nei casi dubbi, è possibile combinare in maniera sinergica la manovra di Babinski con quella di Oppenheim e le altre manovre.
Leggi anche:
- Segno di Babinski positivo nel neonato e nel bambino: che significa?
- Segno di Babinski positivo: quali patologie può indicare?
- Segno di Babinski bilaterale: cos’è e che patologia indica?
- Segno di Babinski nella sclerosi multipla e nella SLA
- Segno di Babinski ed alluce muto: cosa significa?
- Segno di Hoffman positivo in SLA e sclerosi multipla
- Segno del ventaglio (fenomeno di Dupré); come si evoca e cosa significa?
- Segno di Oppenheim, di Chaddock, di Gordon, di Schaefer in medicina
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Paraplegia: erezione, disfunzione erettile ed eiaculazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenze tra atrofia muscolare progressiva e sclerosi laterale amiotrofica
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra ictus ischemico ed emorragico
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Cosa sente chi è in coma?
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Tipi e grandezza degli aneurismi cerebrali
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Diagnostica per immagini nell’aneurisma cerebrale
- Differenza tra emicrania e cefalea
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Com’è fatto il cuore, a che serve e come funziona?
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Cervelletto: le lesioni cerebellari più comuni
- Cosa si prova morendo: il racconto di una infermiera
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 L’anosognosia (o nosoagnosia) è un disturbo neurologico e psicologico caratterizzato dalla mancata capacità del paziente di riconoscere e riferire di avere un deficit neurologico o neuropsicologico. Il paziente non è in “cattiva fede”: non è realmente consapevole del suo stato di malattia e manifesta invece in buona fede la ferma convinzione di possedere ancora le capacità che in realtà ha oggettivamente perso in seguito a lesione cerebrale, perdita che è assolutamente certa dal punto di vista scientifico. Messo “con le spalle al muro” a confronto con i suoi deficit, il paziente mette in atto delle confabulazioni oppure delle spiegazioni assurde, incoerenti con la realtà dei fatti, spesso delle vere e proprie fallacie logiche.
L’anosognosia (o nosoagnosia) è un disturbo neurologico e psicologico caratterizzato dalla mancata capacità del paziente di riconoscere e riferire di avere un deficit neurologico o neuropsicologico. Il paziente non è in “cattiva fede”: non è realmente consapevole del suo stato di malattia e manifesta invece in buona fede la ferma convinzione di possedere ancora le capacità che in realtà ha oggettivamente perso in seguito a lesione cerebrale, perdita che è assolutamente certa dal punto di vista scientifico. Messo “con le spalle al muro” a confronto con i suoi deficit, il paziente mette in atto delle confabulazioni oppure delle spiegazioni assurde, incoerenti con la realtà dei fatti, spesso delle vere e proprie fallacie logiche.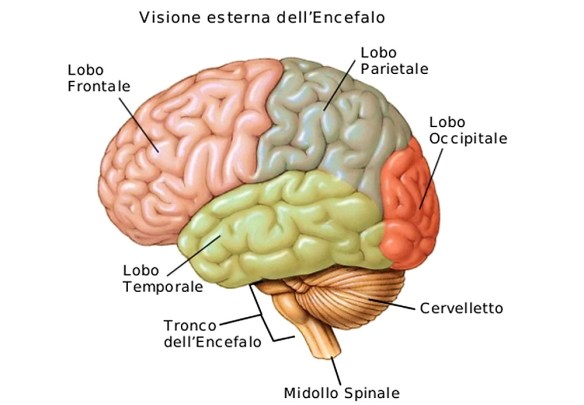
 L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto.
L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto. Si ha una emorragia cerebrale in conseguenza alla rottura di un vaso sanguigno che trasporta sangue al tessuto cerebrale, con la conseguenza che le cellule celebrali deperiscono e muoiono a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale rottura può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale.
Si ha una emorragia cerebrale in conseguenza alla rottura di un vaso sanguigno che trasporta sangue al tessuto cerebrale, con la conseguenza che le cellule celebrali deperiscono e muoiono a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale rottura può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale. La negligenza spaziale unilaterale (NSU), nota anche come eminattenzione spaziale o Sindrome neglect o eminegligenza spaziale unilaterale, è un disturbo della cognizione spaziale nel quale, a seguito di una lesione cerebrale, il paziente ha difficoltà ad esplorare lo spazio controlaterale alla lesione e non è consapevole degli stimoli presenti in quella porzione di spazio esterno o corporeo e dei relativi disordini funzionali. Più frequentemente la lesione è situata nell’emisfero destro ed il deficit si manifesta in un’incapacità di orientare l’attenzione in direzione opposta alla lesione quindi verso sinistra. Le principali teorie che tentano di spiegare a livello funzionale la negligenza spaziale unilaterale sono:
La negligenza spaziale unilaterale (NSU), nota anche come eminattenzione spaziale o Sindrome neglect o eminegligenza spaziale unilaterale, è un disturbo della cognizione spaziale nel quale, a seguito di una lesione cerebrale, il paziente ha difficoltà ad esplorare lo spazio controlaterale alla lesione e non è consapevole degli stimoli presenti in quella porzione di spazio esterno o corporeo e dei relativi disordini funzionali. Più frequentemente la lesione è situata nell’emisfero destro ed il deficit si manifesta in un’incapacità di orientare l’attenzione in direzione opposta alla lesione quindi verso sinistra. Le principali teorie che tentano di spiegare a livello funzionale la negligenza spaziale unilaterale sono: