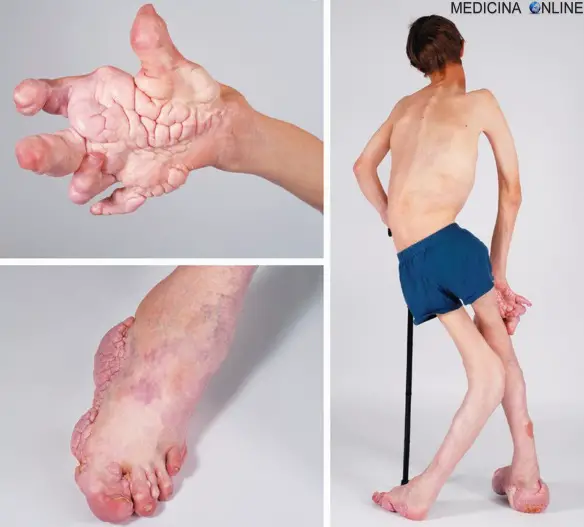
 La sindrome di Proteo (anche chiamata “sindrome Proteus” o “sindrome di Wiedemann”, in inglese “Proteus syndrome” o “partial gigantism-nevi-hemihypertrophy-macrocephaly syndrome” o “Wiedemann syndrome”) è una rarissima malattia congenita (già presente alla nascita) probabilmente ad eziologia genetica, che può causare una crescita eccessiva dei tessuti ed un maggior rischio di sviluppo tumori embrionali. I sintomi ed i segni della sindrome di Proteus sono molto variabili, così come le sue manifestazioni ortopediche.
La sindrome di Proteo (anche chiamata “sindrome Proteus” o “sindrome di Wiedemann”, in inglese “Proteus syndrome” o “partial gigantism-nevi-hemihypertrophy-macrocephaly syndrome” o “Wiedemann syndrome”) è una rarissima malattia congenita (già presente alla nascita) probabilmente ad eziologia genetica, che può causare una crescita eccessiva dei tessuti ed un maggior rischio di sviluppo tumori embrionali. I sintomi ed i segni della sindrome di Proteus sono molto variabili, così come le sue manifestazioni ortopediche.
Epidemiologia
La sindrome di Proteo è estremamente rara: solo poco più di 200 casi sono stati confermati in tutto il mondo e si stima che circa 120 persone siano attualmente in vita con tale condizione. Poiché possono esistere forme attenuate della malattia (con sintomi meno gravi), potrebbero esserci molte persone con la sindrome di Proteus che rimangono non diagnosticate. Quelli più facilmente diagnosticati sono ovviamente i pazienti con sintomi maggiormente gravi.
Cenni storici
La sindrome di Proteo è stata identificata per la prima volta nella letteratura medica americana da Samia Temtamy e John Rogers nel 1976. Il patologo americano Michael Cohen descrisse la sindrome di Proteo nel 1979. Sulla base delle anamnesi e documentazioni del tempo si è diagnosticato che Joseph Merrick soffrisse di una forma particolarmente grave di sindrome di Proteo che ne aveva deformato interamente il corpo esclusi i genitali e il braccio sinistro (la storia di Merrick è narrata nel film “The Elephant Man” di David Lynch. Merrick appare anche nel film “From hell – La vera storia di Jack lo squartatore“).
Eponimo
La sindrome di Proteo è stata così chiamata dal dottor Hans-Rudolf Wiedemann nel 1983, con riferimento al dio Proteo della mitologia greca. Proteo, secondo la mitologia, era in grado di trasformare il proprio aspetto fisico: probabilmente il riferimento era al fatto che le manifestazioni della sindrome di Proteo apparivano ogni volta differenti nei vari pazienti a cui era stata diagnosticata questa malattia.
Cause
Nel 2011 i ricercatori hanno determinato quella che, con molta probabilità, è la causa della sindrome di Proteus. In 26 dei 29 pazienti che soddisfacevano criteri clinici rigorosi per il sindrome, Lindhurst et al. hanno identificato una mutazione mosaico (ovvero che interessa il DNA di solo una parte delle cellule del soggetto) del gene AKT1, che viene sovraespresso, portando a crescita incontrollata e disarmonica dei tessuti. Il disturbo è un esempio di mosaicismo genetico. Ricerche precedenti avevano suggerito il coinvolgimento di PTEN sul cromosoma 10, mentre altre ricerche indicavano mutazioni del cromosoma 16. Prima dei risultati relativi all’AKT1 nel 2011, altri ricercatori hanno espresso dubbi sul coinvolgimento di PTEN o GPC3, che codifica per il glipicano-3 e può svolgere un ruolo nella regolazione della divisione cellulare e della regolazione della crescita.
Sintomi e segni
La sindrome di Proteo provoca una crescita eccessiva di pelle, ossa, muscoli, tessuti adiposi e vasi sanguigni e linfatici che esita in grossolane deformazioni somatiche. La sindrome di Proteus è una condizione progressiva: generalmente i bambini con questa sindrome nascono senza evidenti deformità e queste ultime appaiono progressivamente, tipicamente durante la prima infanzia. La gravità e le posizioni delle escrescenze asimmetriche variano notevolmente tra un paziente e l’altro, ma in genere sono colpiti il cranio, uno o più arti e la pianta dei piedi. In alcuni casi, ma non sempre, è presente un ritardo mentale almeno moderato. Il disturbo non causa in modo uniforme disturbi dell’apprendimento: la distribuzione dei deficit intellettivi tra i malati di sindrome di Proteus appare superiore a quella della popolazione generale, sebbene questo sia difficile da determinare con significatività statistica, inoltre, la presenza di una deformità visibile può avere un effetto negativo sulle esperienze sociali dell’individuo colpito, causando deficit cognitivi e sociali: in altre parole non si può dire con esattezza quanto l’eventuale ritardo mentale sia direttamente correlato agli effetti della patologia e quanto sia correlato alla devastazione della vita sociale che purtroppo spesso interessa questi soggetti a causa delle deformazioni. Sappiamo comunque con certezza che gli accumuli di tessuto possono provocare lo schiacciamento dei vasi sanguigni e impedire così il corretto afflusso di sangue al cervello: ciò certamente può essere causa di un deficit funzionale anche severo del sistema nervoso. L’emimegalencefalia è spesso associata. L’emimegaloencefalia (o emimegalencefalia o megaloencefalia unilaterale) è una condizione congenita rara che consiste in una crescita eccessiva di uno dei due emisferi cerebrali o di una parte di esso, mentre le dimensioni dell’altro emisfero rimangono nei limiti della norma. Sono possibili anche problemi di vista e di udito, inoltre alcuni pazienti possono soffrire di idrocefalo e di epilessia. Le manifestazioni muscolo-scheletriche della sindrome di Proteus sono frequenti e riconoscibili. Le caratteristiche ortopediche sono generalmente bilaterali, asimmetriche, progressive e possono coinvolgere tutti e quattro gli arti e la colonna vertebrale. I pazienti affetti di solito hanno distorsioni localizzate degli arti periarticolari, discrepanza nella lunghezza degli arti e deformità della colonna vertebrale: ciò causa difficoltà nei movimenti ed in alcuni casi costringe il soggetto alla carrozzina. I pazienti possono anche mostrare una deformazione del cranio sotto forma di dolicocefalia o cranio allungato e anomalie facciali.
Complicanze
Esiste il rischio di morte prematura negli individui affetti a causa di trombosi venosa profonda ed embolia polmonare causata dalle malformazioni dei vasi associate a questo disturbo. A causa del peso eccessivo e degli arti ingrossati, possono anche essere presenti sintomi di artrite, dolore muscolare e difficoltà nella deambulazione. I pazienti con sindrome di Proteo nella maggioranza dei casi necessitano un aiuto esterno per svolgere le normali attività. Le persone affette sono a maggior rischio di sviluppare alcuni tumori, inclusi cistoadenomi ovarici unilaterali, tumori testicolari, meningiomi e adenomi monomorfici della ghiandola parotide. A causa delle deformità, il soggetto tende ad isolarsi socialmente ed ha un più alto rischio di sviluppare depressione e ideazioni suicidarie.
Diagnosi
La diagnosi si basa essenzialmente sull’esame obiettivo e sui test genetici.
Diagnosi differenziale
La diagnosi differenziale si pone nei confronti di varie patologie, tra cui:
- macrodistrofia lipomatosa;
- amartoma fibrolipomatoso;
- sindrome di Klippel-Trénaunay (sindrome angio-osteoipertrofica);
- neurofibromatosi di tipo 1;
- sindrome di Parkes Weber;
- sindrome di Rubinstein-Taybi;
- sindrome di Weaver-Smith;
- sindrome di Sotos;
- sindrome CLOVES;
- gigantismo;
- acromegalia.
Trattamento
Non esiste un unico trattamento che risolva a monte il problema. I pazienti hanno bisogno spesso di assistenza 24 ore su 24. La presa in carico è multidisciplinare. Generalmente è necessario l’intervento di varie figure professionali, tra cui ortopedici, psichiatri, fisioterapisti e psicologi.
Ricerca
Un team di medici in Australia ha testato il farmaco rapamicina nel trattamento di un paziente con possibile sindrome di Proteus e lo ha trovato un rimedio efficace. Tuttavia, la diagnosi della sindrome di Proteus in questo paziente è stata messa in dubbio da altri ricercatori. Il team di ricerca sulla sindrome di Proteus presso il National Human Genome Research Institute presso il National Institutes of Health degli Stati Uniti ha avviato uno studio di determinazione della dose di fase 0 con l’inibitore AKT1 ARQ 092, che è stato sviluppato dalla Arqule Corporation. In test precedenti su campioni di tessuto e cellule ottenuti da pazienti, ARQ 092 ha ridotto la fosforilazione di AKT e gli obiettivi a valle di AKT in appena due ore. Il processo di fase 0 è stato avviato nel novembre 2015. Questo studio si basa su dati in vitro che mostrano l’inibizione di AKT1 in linee cellulari di pazienti con sindrome di Proteus.
Leggi anche:
- Sindrome di Proteo: l’uomo che non può smettere di crescere
- Il mio mito è invece Frederick Treves
- Sindrome angio-osteoipertrofica (sindrome di Klippel-Trénaunay): cause, sintomi, diagnosi, cure
- Sindrome di Parkes Weber: cause, sintomi, diagnosi, terapie, prognosi
- Macrodistrofia lipomatosa: cause, sintomi, diagnosi, terapie
- Sindrome CLOVES: cause, sintomi, complicanze, diagnosi e terapia
- Sindrome di Sotos: cause, sintomi, diagnosi, terapia e prognosi
- Sindrome di Weaver-Smith: cause, sintomi, diagnosi, terapia e prognosi
- Gigantismo: cause, sintomi, diagnosi, terapia e prognosi
- Emimegaloencefalia: cause, sintomi, diagnosi, terapia e prognosi
- Quando essere troppo alti è una malattia: il gigantismo
- Differenza tra gigantismo ed acromegalia
- Acromegalia: cause, sintomi, diagnosi e trattamento
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Nanismo: sintomi, cura, cause, terapia, diagnosi e prevenzione
- Acondroplasia: diagnosi prenatale ecografica e aspettativa di vita
- Altezza: quando si può parlare di nanismo o gigantismo
- Quanto è alto l’uomo più alto del mondo?
- Sindrome di Sturge-Weber: cause, trasmissione, sintomi, diagnosi, cure
- Neurofibromatosi di tipo 1 (malattia di von Recklinghausen)
- Neurofibromatosi di tipo 2 (variante di Gardner e di Wishart)
- Sindrome di Rubinstein-Taybi: cause, sintomi, complicanze, diagnosi, terapie
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Flebite: cos’è, quando preoccuparsi, terapie, esercizi, è mortale?
- Flebotrombosi: cause, sintomi, rischi e trattamento
- Trombosi venosa profonda: cause, terapie, tempi di guarigione, rischi
- Differenza tra flebite, flebotrombosi, tromboflebite, trombosi venosa profonda
- Tromboflebite superficiale: significato, diagnosi, cure, rischi
- Malformazioni artero-venose cerebrali: sintomi e cura
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Ho dimenticato di assumere l’anticoagulante, cosa fare?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Segno di Collier: la retrazione della palpebra superiore dell’occhio
- Catetere venoso periferico: posizionamento e gestione infermieristica
- Cos’è la pressione venosa centrale e perché si misura?
- Differenza tra pressione venosa centrale e periferica
- Qual è la differenza tra arteria e vena?
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombo e placca aterosclerotica
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Autoregolazione ed importanza del flusso sanguigno cerebrale
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Differenza tra pressoterapia e linfodrenaggio
- E’ meglio il massaggio linfodrenante manuale o la pressoterapia?
- Differenza tra massaggio drenante e massaggio linfodrenante
- Differenza tra pressoterapia e cavitazione: quale preferire?
- Differenza tra pressoterapia e mesoterapia: quale preferire?
- Differenza tra massaggio linfodrenante e pressoterapia
- Linfodrenaggio manuale con metodo Vodder e Leduc: controindicazioni e tecniche
- Differenza tra pressoterapia e radiofrequenza: quale preferire?
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Differenza tra grande safena e piccola safena
- Differenza tra arteria femorale, poplitea, tibiale anteriore e del piede
- Differenza tra arteria brachiale, radiale, ulnare e della mano
- Differenza tra vena ascellare, brachiale, radiali, ulnari, cefalica e basilica
- Differenza tra vena grande safena, femorale e poplitea dell’arto inferiore
- Cos’è la pressione sistemica di riempimento?
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Differenza tra emogasanalisi arterioso e venoso
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Perché la pressione venosa è inferiore a quella arteriosa
- Come si misura la pressione arteriosa? Guida facile
- Coagulazione intravascolare disseminata (CID): cause e terapie
- Coagulazione del sangue, cascata coagulativa, fibrinolisi: spiegazione e schema
- Test della coagulazione PT, INR PTT, aPTT, TT: valori e significato
- Tempo di protrombina (PT): valori normali, INR alto, basso, cosa fare
- Tempo di tromboplastina parziale (PTT, aPTT): alto, basso, conseguenze
- Tempo di trombina (TT): valori normali, alto, basso, significato
- D-dimero alto in tumori, mestruazioni, gravidanza, infezioni
- Fibrina e fibrinogeno: valori, alto, basso e significato
- Emofilia: cos’è, diagnosi, sintomi, tipi, terapia e cura
- Emostasi fisiologica e chirurgica: significato e fasi
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Policitemia: sintomi, falsa, valori, cura, primaria e secondaria
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
