 La sindrome di Parkes Weber (in inglese “Parkes Weber syndrome”, da cui l’acronimo PWS) è una rarissima malattia congenita (cioè già presente alla nascita) del sistema vascolare. La PWS richiede spesso un’assistenza multidisciplinare. A seconda dei sintomi, i pazienti dipendono da: dermatologi, chirurghi plastici, chirurghi generali, radiologi interventisti, ortopedici, ematologi, neurochirurghi, chirurghi vascolari e cardiologi. Poiché le malformazioni artero-venose e capillari non possono essere completamente ricostruite e, a seconda dell’entità e della gravità delle malformazioni, questi pazienti possono essere assistiti da medici per tutta la vita. La sindrome di Parkes Weber non deve essere confusa con la sindrome di Weber o con la sindrome di Sturge-Weber o con la sindrome di Klippel-Trénaunay-Weber.
La sindrome di Parkes Weber (in inglese “Parkes Weber syndrome”, da cui l’acronimo PWS) è una rarissima malattia congenita (cioè già presente alla nascita) del sistema vascolare. La PWS richiede spesso un’assistenza multidisciplinare. A seconda dei sintomi, i pazienti dipendono da: dermatologi, chirurghi plastici, chirurghi generali, radiologi interventisti, ortopedici, ematologi, neurochirurghi, chirurghi vascolari e cardiologi. Poiché le malformazioni artero-venose e capillari non possono essere completamente ricostruite e, a seconda dell’entità e della gravità delle malformazioni, questi pazienti possono essere assistiti da medici per tutta la vita. La sindrome di Parkes Weber non deve essere confusa con la sindrome di Weber o con la sindrome di Sturge-Weber o con la sindrome di Klippel-Trénaunay-Weber.
Epidemiologia
La sindrome di Parkes Weber è una condizione estremamente rara e la sua esatta prevalenza è sconosciuta.
Eponimo
La sindrome di Parkes Weber deve il suo nome al dermatologo britannico Frederick Parkes Weber (8 maggio 1863 – 2 giugno 1962) che per primo la descrisse nel 1907.
Cause
Nel corpo, il sistema vascolare è costituito da arterie, vene e capillari. Quando anomalie come malformazioni vascolari, malformazioni arterovenose capillari (MAV), fistole arterovenose (FAV) e crescita eccessiva di un arto si verificano insieme e disturbano la complessa rete di vasi sanguigni del sistema vascolare, si parla di PWS. È noto che le malformazioni capillari e le FAV sono presenti sin dalla nascita. In alcuni casi, la PWS è una condizione genetica in cui il gene RASA1 è mutato e mostra un modello di ereditarietà autosomica dominante (vedi il prossimo paragrafo). Se la PWS è genetica, la maggior parte dei pazienti mostra più malformazioni capillari. I pazienti che non hanno malformazioni capillari molto probabilmente non hanno mutazioni RASA1: in questi casi la causa della PWS è spesso sconosciuta ed è sporadica come spesso accade nella maggior parte dei casi.
Trasmissione autosomica dominante
Una malattia è detta a trasmissione autosomica dominante quando basta una singola copia dell’allele difettoso per far sì che la malattia si esprima, a prescindere dal sesso (basta un solo genitore malato). Il figlio di un individuo affetto ha la probabilità del 50% di essere affetto, cioè 1 figlio su 2 è malato e può trasmettere a sua volta la malattia alla metà dei suoi figli. In questo caso non può esistere un “portatore sano” (cosa che invece si può verificare nella trasmissione autosomica recessiva): chi possiede l’allele alterato, ha la patologia, mentre chi non lo possiede è sano. Di conseguenza da due genitori sani nascono il 100% di figli sani, mentre se entrambi i genitori sono malati allora si avranno il 100% di figli malati.
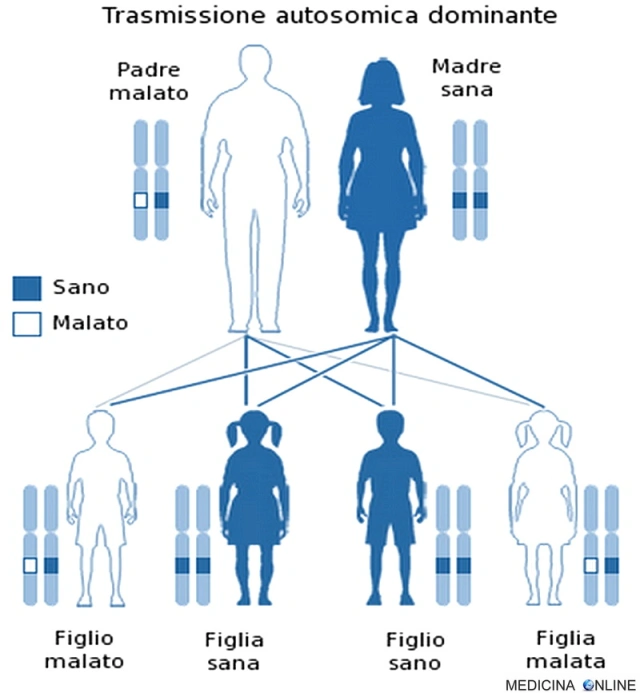
In genetica si parla di dominanza di un allele su di un altro quindi quando solo l’allele dominante si esprime, ossia influenza il fenotipo (o determina la malattia). Esistono tre tipi di dominanza:
- dominanza semplice;
- codominanza;
- dominanza incompleta.
Per approfondire, leggi anche: Differenza tra dominanza semplice, incompleta e codominanza
Sintomi e segni
Alla nascita i neonati affetti da PWS soffrono spesso della presenza di macchie di colore rosa/rossastro sulla pelle (nevo vinoso). Questa colorazione è il risultato delle malformazioni capillari che hanno la tendenza ad aumentare il flusso sanguigno vicino alla superficie della pelle causando la tipica colorazione. A causa del colore della colorazione, vengono talvolta chiamate “macchie di vino porto”. Sono presenti inoltre vari sintomi e segni:
- Ipertrofia: L’ipertrofia si riferisce alla crescita eccessiva delle ossa e dei tessuti molli. Nei pazienti con PWS un arto è troppo cresciuto e di solito si osserva ipertrofia nell’arto colpito.
- Fistole arterovenose multiple (FVF): i pazienti con PWS soffrono di fistole arterovenose multiple che si verificano in concomitanza con le malformazioni capillari, causate da connessioni anormali tra arterie e vene. Normalmente, il sangue scorre dalle arterie ai capillari e poi alle vene. Ma per i pazienti con FVF, a causa delle connessioni anomale delle arterie e delle vene, il sangue scorre direttamente dalle arterie alle vene bypassando completamente i capillari. Queste connessioni irregolari influenzano la circolazione sanguigna e possono portare a complicazioni pericolose per la vita come sanguinamento anormale e insufficienza cardiaca. Le FAV possono essere identificate da: vene grandi e sporgenti violacee, gonfiore agli arti, diminuzione della pressione sanguigna, affaticamento e insufficienza cardiaca.
- Malformazioni arterovenose capillari (MAV): il disturbo del sistema vascolare è la causa delle malformazioni capillari. Qui i capillari si ingrandiscono e aumentano il flusso sanguigno verso la superficie della pelle. A causa delle malformazioni capillari, la pelle presenta numerosi puntini piccoli, rotondi, rosa o addirittura rossi. Per la maggior parte degli individui affetti, queste malformazioni si verificano sul viso, sulle braccia e/o sulle gambe. Le macchie possono essere visibili fin dalla nascita stessa o possono svilupparsi durante gli anni dell’infanzia. Se le malformazioni capillari si verificano da sole, non è una grande minaccia per la vita. Ma quando questi si verificano in combinazione con FAV, allora è un chiaro indicatore di PWS e può essere grave a seconda della gravità delle malformazioni.
- Sanguinamento anomalo: alcune lesioni cutanee tendono a sanguinare facilmente.
- Fistola arterovenosa periferica: comunicazione anormale tra arteria e vena che è il risultato diretto della connessione o del cablaggio anormale tra l’arteria e la vena.
- Telangiectasia della pelle: la telangiectasia è una condizione in cui piccoli vasi sanguigni si allargano e formano linee rosse filiformi e/o motivi sulla pelle.
- Vene varicose: vene ingrossate, gonfie e contorte.
- Insufficienza cardiaca congestizia: questa è una condizione in cui la capacità del cuore di soddisfare i requisiti del corpo è ridotta. La gittata cardiaca è ridotta e la quantità di sangue pompato non è sufficiente per mantenere attiva la circolazione dal corpo e dai polmoni.
- Glaucoma: il glaucoma è una combinazione di malattie che causano danni al nervo ottico e possono causare perdita della vista e cecità.
- Mal di testa.
Diagnosi
Fare una diagnosi corretta per una malattia genetica ed estremamente rara è spesso molto difficile. Quindi i medici e le altre professioni sanitarie si affidano alla storia medica della persona, alla gravità dei sintomi, all’esame obiettivo e agli esami di laboratorio per fare e confermare una diagnosi. Esiste la possibilità di interpretare i sintomi della PWS con altre condizioni come MAV (malformazioni arterovenose) e/o FAV (fistole arterovenose). Questo perché MAV e FAV coinvolgono anche la caratteristica crescita eccessiva nei tessuti molli, nelle ossa e nel cervello. La PWS può essere erroneamente diagnosticata come sindrome di Klippel-Trenaunay (KTS). Tuttavia, KTS è costituito solo dalla triade:
- malformazioni vascolari dei vasi capillari, venosi e linfatici;
- varici venose;
- ipertrofia unilaterale dei tessuti molli e scheletrici, di solito a livello dell’estremità inferiore.
Di solito un insieme specifico di sintomi come malformazioni capillari e arterovenose si verificano insieme e questo viene utilizzato per distinguere la PWS da condizioni simili. Anche le malformazioni arterovenose (MAV) e le fistole arterovenose (FAV) sono causate da mutazioni RASA1. Pertanto, se tutti gli altri test non riescono a determinare la PWS, il che è altamente improbabile, è possibile eseguire test genetici come l’analisi della sequenza e l’analisi della delezione/duplicazione mirata al gene per identificare possibili mutazioni del gene RASA1. La PWS può essere distinta da altre condizioni a causa della presenza di ampi nevi vinosi. L’esame obiettivo è spesso sufficiente per diagnosticare la PWS, ma sono necessari ulteriori test per determinare l’estensione della sindrome. I seguenti test possono essere prescritti dai medici per aiutare a determinare i passaggi successivi appropriati:
- risonanza magnetica,
- ecografia,
- TC,
- angiogramma,
- ecocardiogramma.
La risonanza magnetica viene utilizzata per identificare l’entità dell’ipertrofia o della crescita eccessiva dei tessuti. Questa può essere utilizzato anche per identificare altre complicazioni che possono derivare dall’ipertrofia. L’ecografia con colordoppler viene usata per esaminare il sistema vascolare e determinare la quantità di sangue che scorre effettivamente attraverso le MAV. La TC è utile per esaminare le aree colpite da PWS ed è utile per valutare le ossa nell’arto troppo cresciuto. L’angiogramma permette uno sguardo dettagliato sui vasi sanguigni nell’arto colpito o troppo cresciuto. L’ecocardiogramma potrebbe essere prescritto per verificare le condizioni del cuore.
Diagnosi differenziale
La diagnosi differenziale si pone con:
- sindrome di Klippel-Trénaunay (sindrome angio-osteoipertrofica);
- sindrome di Proteo;
- macrodistrofia lipomatosa;
- sindrome di Sotos;
- sindrome CLOVES;
- acromegalia;
- gigantismo;
- sindrome di Weaver-Smith;
- neurofibromatosi di tipo 1.
Prevenzione
Al momento, non sono note misure che possono essere adottate per prevenire l’insorgenza del disturbo. Il registro dei test genetici è una risorsa per i pazienti con PWS in quanto fornisce informazioni sui test genetici che potrebbero essere eseguiti per vedere se il paziente presenta le mutazioni necessarie. Se la PWS è sporadica o non ha la mutazione RASA1, i test genetici non funzioneranno e non c’è un modo per prevenire l’insorgenza della PWS.
Trattamento
Non esiste una cura per la PWS. Il trattamento varia da persona a persona e dipende dall’entità e dalla gravità delle malformazioni dei vasi sanguigni e dal grado di correzione possibile. I trattamenti possono solo controllare i sintomi e spesso comportano un’assistenza multidisciplinare come indicato nella diagnosi. Le MAV e le FAVF sono trattate con chirurgia o con embolizzazione. Se ci sono differenze nelle gambe a causa della crescita eccessiva dell’arto colpito, il paziente viene indirizzato a un ortopedico. Se le gambe sono interessate in misura minima, il paziente può trovare utili gli inserti del tallone poiché si adattano alle diverse lunghezze delle gambe e possono camminare normalmente. I nevi vinosi possono essere trattate dai dermatologi. Le cure di supporto sono necessarie e possono includere indumenti compressivi. Questi indumenti sono indumenti attillati sull’arto interessato e aiutano a ridurre il dolore e il gonfiore: questo può anche aiutare a proteggere l’arto da urti e graffi che causano sanguinamento, oltre che dal possibile rischio di trombosi e di emboli. In base ai sintomi, possono essere usati anche FANS come antidolorifici. L’assistenza chirurgica potrebbe anche essere un’opzione per i pazienti con PWS. I chirurghi possono eseguire una procedura di debulking in cui vengono rimossi i tessuti anormali e troppo cresciuti. Se la PWS colpisce un piede o una gamba, gli arti possono diventare piuttosto grandi. E il chirurgo ortopedico può operare sull’arto per rimodellare l’arto. Se la crescita dell’arto è superiore a un pollice, può essere eseguita una procedura chiamata epifisiodesi: questa procedura interrompe la crescita della gamba e impedisce alla gamba di crescere troppo. Altre opzioni di trattamento includono: embolizzazione e terapia laser. L’embolizzazione include una sostanza iniettata da radiologi interventisti che può aiutare nell’eliminazione delle connessioni anormali tra le arterie e le vene. Secondo “Sindrome di Parkes Weber: paradigmi diagnostici e gestionali: una revisione sistematica”, pubblicata nel luglio 2017, l’embolizzazione da sola o in combinazione con la rimozione chirurgica delle malformazioni artero-venose porta a un miglioramento clinico significativo. La laserterapia può anche aiutare ad alleggerire le malformazioni capillari e può accelerare il processo di guarigione delle lesioni sanguinanti. Sono necessari altri specialisti per affrontare la progressione della malattia, come ad esempio: fisioterapisti, terapisti occupazionali e consulenti. I fisioterapisti possono aiutare ad alleviare il dolore e aumentare la gamma di movimenti del braccio o della gamba troppo cresciuti. I terapisti occupazionali potrebbero aiutare con lo sviluppo delle capacità motorie ostacolate da problemi fisici. Le classiche macchie di vino porto possono mettere a disagio il paziente e i consulenti possono aiutare con i problemi psicologici e sociali.
Prognosi
La PWS è una condizione progressiva e avanza con l’età. La prognosi dipende dall’entità della malattia e dalla crescita eccessiva, dalle condizioni del cuore del paziente, dalla risposta dei vasi sanguigni al trattamento, dalla salute generale del paziente, dalla tolleranza ai farmaci e ai trattamenti. Sulla base di questi fattori la prognosi è da discreta a buona. La deformità e la crescita eccessiva tendono a progredire nel tempo fino alla chiusura epifisaria. Sono necessarie molte cure mediche per correggere le malformazioni dei vasi sanguigni.
Leggi anche:
- Sindrome angio-osteoipertrofica (sindrome di Klippel-Trénaunay): cause, sintomi, diagnosi, cure
- Macrodistrofia lipomatosa: cause, sintomi, diagnosi, terapie
- Sindrome di Proteo: storia, cause, sintomi, diagnosi, terapie, complicanze
- Sindrome CLOVES: cause, sintomi, complicanze, diagnosi e terapia
- Sindrome di Sotos: cause, sintomi, diagnosi, terapia e prognosi
- Sindrome di Weaver-Smith: cause, sintomi, diagnosi, terapia e prognosi
- Gigantismo: cause, sintomi, diagnosi, terapia e prognosi
- Emimegaloencefalia: cause, sintomi, diagnosi, terapia e prognosi
- Sindrome di Proteo: l’uomo che non può smettere di crescere
- Quando essere troppo alti è una malattia: il gigantismo
- Differenza tra gigantismo ed acromegalia
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Flebite: cos’è, quando preoccuparsi, terapie, esercizi, è mortale?
- Flebotrombosi: cause, sintomi, rischi e trattamento
- Trombosi venosa profonda: cause, terapie, tempi di guarigione, rischi
- Differenza tra flebite, flebotrombosi, tromboflebite, trombosi venosa profonda
- Tromboflebite superficiale: significato, diagnosi, cure, rischi
- Sindrome di Sturge-Weber: cause, trasmissione, sintomi, diagnosi, cure
- Sindrome di Rubinstein-Taybi: cause, sintomi, complicanze, diagnosi, terapie
- Neurofibromatosi di tipo 1 (malattia di von Recklinghausen)
- Neurofibromatosi di tipo 2 (variante di Gardner e di Wishart)
- Malformazioni artero-venose cerebrali: sintomi e cura
- Acromegalia: cause, sintomi, diagnosi e trattamento
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Nanismo: sintomi, cura, cause, terapia, diagnosi e prevenzione
- Acondroplasia: diagnosi prenatale ecografica e aspettativa di vita
- Altezza: quando si può parlare di nanismo o gigantismo
- Quanto è alto l’uomo più alto del mondo?
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Ho dimenticato di assumere l’anticoagulante, cosa fare?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Segno di Collier: la retrazione della palpebra superiore dell’occhio
- Catetere venoso periferico: posizionamento e gestione infermieristica
- Cos’è la pressione venosa centrale e perché si misura?
- Differenza tra pressione venosa centrale e periferica
- Qual è la differenza tra arteria e vena?
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombo e placca aterosclerotica
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Autoregolazione ed importanza del flusso sanguigno cerebrale
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Differenza tra pressoterapia e linfodrenaggio
- E’ meglio il massaggio linfodrenante manuale o la pressoterapia?
- Differenza tra massaggio drenante e massaggio linfodrenante
- Differenza tra pressoterapia e cavitazione: quale preferire?
- Differenza tra pressoterapia e mesoterapia: quale preferire?
- Differenza tra massaggio linfodrenante e pressoterapia
- Linfodrenaggio manuale con metodo Vodder e Leduc: controindicazioni e tecniche
- Differenza tra pressoterapia e radiofrequenza: quale preferire?
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Differenza tra grande safena e piccola safena
- Differenza tra arteria femorale, poplitea, tibiale anteriore e del piede
- Differenza tra arteria brachiale, radiale, ulnare e della mano
- Differenza tra vena ascellare, brachiale, radiali, ulnari, cefalica e basilica
- Differenza tra vena grande safena, femorale e poplitea dell’arto inferiore
- Cos’è la pressione sistemica di riempimento?
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Differenza tra emogasanalisi arterioso e venoso
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Perché la pressione venosa è inferiore a quella arteriosa
- Come si misura la pressione arteriosa? Guida facile
- Coagulazione intravascolare disseminata (CID): cause e terapie
- Coagulazione del sangue, cascata coagulativa, fibrinolisi: spiegazione e schema
- Test della coagulazione PT, INR PTT, aPTT, TT: valori e significato
- Tempo di protrombina (PT): valori normali, INR alto, basso, cosa fare
- Tempo di tromboplastina parziale (PTT, aPTT): alto, basso, conseguenze
- Tempo di trombina (TT): valori normali, alto, basso, significato
- D-dimero alto in tumori, mestruazioni, gravidanza, infezioni
- Fibrina e fibrinogeno: valori, alto, basso e significato
- Emofilia: cos’è, diagnosi, sintomi, tipi, terapia e cura
- Emostasi fisiologica e chirurgica: significato e fasi
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Policitemia: sintomi, falsa, valori, cura, primaria e secondaria
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
