 Lo “stimolo doloroso” o “stimolazione dolorosa” (in inglese “pain stimulus“) è una tecnica utilizzata dal personale medico per valutare il livello di coscienza di una persona che non risponde alle normali interazioni, ad esempio i comandi vocali o gli stimoli fisici meno intensi rispetto alla stimolazione dolorosa, come lo scuotimento delle spalle. Permette una valutazione neurologica che, inserita in un gruppo di altri tipi di valutazioni neurologiche, permette di stilare varie scale di valutazione dello stato di coscienza dei pazienti che abbiano subito dei traumi, come la scala AVPU e la Glasgow Coma Scale.
Lo “stimolo doloroso” o “stimolazione dolorosa” (in inglese “pain stimulus“) è una tecnica utilizzata dal personale medico per valutare il livello di coscienza di una persona che non risponde alle normali interazioni, ad esempio i comandi vocali o gli stimoli fisici meno intensi rispetto alla stimolazione dolorosa, come lo scuotimento delle spalle. Permette una valutazione neurologica che, inserita in un gruppo di altri tipi di valutazioni neurologiche, permette di stilare varie scale di valutazione dello stato di coscienza dei pazienti che abbiano subito dei traumi, come la scala AVPU e la Glasgow Coma Scale.
Tipo di stimolo doloroso
Lo stimolo doloroso viene evocato mediante pressione o pizzicamento o sfregamento e, in alcuni casi torsione, in zone diverse del corpo.
Dove viene applicato lo stimolo doloroso?
Lo stimolo doloroso può essere applicato centralmente e/o perifericamente e ci sono vantaggi e svantaggi per ciascun tipo di stimolo, a seconda del tipo di paziente e della risposta da valutare (vedi paragrafi successivi).
Tipo di risposta allo stimolo doloroso
La risposta ad uno stimolo doloroso può essere molto varia: può ad esempio corrispondere ad una smorfia, all’apertura degli occhi, all’emissione di un suono o ad un piccolo movimento (ad esempio estensione o flessione di un arto). Vediamo ora diverse possibili reazioni agli stimolo dolorosi:
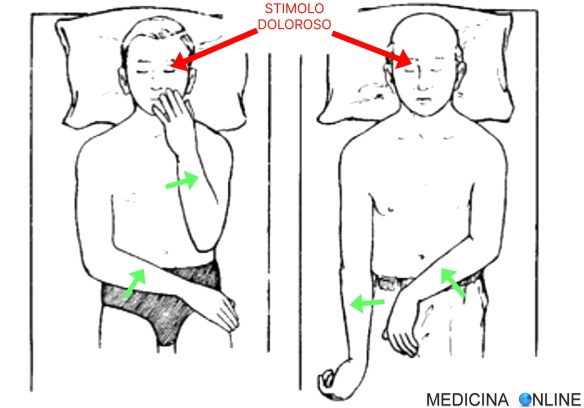
Entrambi i pazienti raffigurati nell’immagine in alto, sono in coma e ad entrambi viene applicato uno stimolo doloroso a livello sopraorbitale. Le reazioni sono diverse:
- stimolato sopra l’occhio sinistro, il paziente di sinistra reagisce localizzando il dolore col braccio sinistro e flettendo il destro;
- stimolato sopra l’occhio destro, il paziente di destra reagisce flettendo il braccio sinistro ed estendento il destro.
Entrambi i pazienti in coma hanno una risposta asimmetrica al dolore e ciò indica un danno cerebrale focale.
Obiettivi
L’obiettivo dello stimolo doloroso è evocare una risposta del paziente correlata al dolore in modo accettabile, coerente e replicabile. Se il paziente ha una risposta al dolore, ha una gravità minore. Se il paziente NON ha una risposta al dolore, ha una gravità maggiore. Nella scala di Glasgow per il coma, lo stimolo doloroso viene usato per evocare un’apertura degli occhi o per valutare estensione/flessione/ritrazione allo stimolo doloroso o localizzazione dello stimolo doloroso. Nella scala AVPU, lo stimolo doloroso viene usato quando il paziente non è né “alert” (paziente vigile, la condizione meno grave), né verbal (paziente con risposta verbale, media gravità): in questo caso se il paziente risponde al dolore, si dice “pain” (paziente con risposta al dolore, alta gravità), mentre se il paziente non risponde agli stimoli dolorosi, si definisce “unresponsive” (paziente non responsivo, massima gravità).
Rischi
Lo stimolo doloroso viene evocato mediante azioni specifiche che devono essere eseguite da personale estremamente qualificato: azioni dirette a zone sbagliate o con eccessiva forza, possono determinare lesioni anche gravi nel paziente, come ematomi, emorragie e fratture, oltre potenzialmente a causare problemi legali per il professionista e la struttura. A tal proposito esiste un numero limitato di tecniche considerate umanamente e legalmente accettabili e non tutte le strutture accettano tutte le stimolazioni dolorose possibili. Alcuni stimoli centrali accettabili sono da alcuni criticati o ritenuti non ottimali per vari motivi: ad esempio, il massaggio sternale può lasciare lividi (soprattutto nei pazienti con pelle chiara) e per questo motivo viene scoraggiato da alcuni o comunque si invitano gli operatori sanitari a non eseguire la manovra troppo frequentemente.
Stimoli centrali
Uno stimolo centrale è quello che può essere evocato con successo solo se il cervello del paziente è coinvolto nella risposta al dolore, al contrario degli stimoli periferici, che possono indurre un risultato come risultato di un riflesso automatico. I quattro stimoli dolorosi centrali comunemente usati sono:
- compressione del trapezio: comporta la presa e la torsione di una porzione del muscolo trapezio nella spalla del paziente (vedi immagine in alto);
- pressione mandibolare: stimola il nervo mandibolare, situato all’interno dell’angolo della mascella;
- pressione del collo: il collo viene pizzicato alla sua base;
- pressione sopraorbitale: stimola il nervo sopraorbitale premendo un pollice nella rientranza sopra l’occhio, vicino al naso;
- sfregamento sternale: comporta la creazione di una pressione rotatoria (simile a un movimento di macinazione con un pestello e un mortaio) sullo sterno del paziente.
In alcune strutture non vengono raccomandate una o più di tali tecniche di stimolazione del dolore. Gli stimoli centrali dovrebbero essere sempre utilizzati quando si tenta di valutare se il paziente sta localizzando il dolore (ad esempio spostando le braccia verso il sito in cui viene applicato il dolore), tuttavia è stato suggerito che gli stimoli centrali siano meno adatti per la valutazione dell’apertura degli occhi, rispetto agli stimoli periferici, poiché possono causare smorfie. Se il paziente reagisce normalmente allo stimolo doloroso centrale, è improbabile che sia necessario uno stimolo periferico, a meno che non vi sia il sospetto di parestesia localizzata o paralisi in un particolare arto: in questi casi una stimolazione periferica è necessaria. È probabile che gli stimoli centrali debbano essere applicati per almeno 15 e potenzialmente fino a 30 secondi affinché il medico possa valutarne accuratamente l’efficacia. Secondo alcuni la pressione sopraorbitaria e la compressione del trapezio sono più efficaci dello sfregamento sternale o della stimolazione periferica, ma lo sfregamento sternale rimane il più comune. La pressione sopraorbitaria e mandibolare non dovrebbe essere applicata nei pazienti con lesioni alla testa o con gonfiore periorbitale.
Stimoli periferici
Gli stimoli periferici vengono generalmente applicati agli arti e una tecnica comune consiste nello spremere l’area della lunula dell’unghia delle dita delle mani o dei piedi, spesso con un accessorio come una penna. Come lo sfregamento sternale, però, questa tecnica può causare lividi ed è sconsigliato, a favore di spremere il lato del dito.
Controindicazioni
Alcune azioni che hanno l’obiettivo di stimolare reazioni al dolore, sono controindicate in determinate situazioni in cui rischiano di aggravare la situazione:
- qualsiasi azione è controindicata nelle zone dove sono presenti lesioni sanguinanti o segni di lesioni interne (emorragie interne, fratture, lesioni tendinee, lesioni midollari…);
- la compressione del trapezio è controindicata se il paziente ha (o si sopsetta avere) una frattura della clavicola;
- la pressione sopraorbitaria è controindicata nei pazienti con gonfiore periorbitale, con fratture del cranio o se si sospettano lesioni nelle zone limitrofe;
- la pressione mandibolare è controindicata ner i pazienti con lesioni alla testa;
- lo sfregamento sternale è controindicata nei pazienti che hanno patologie cardiache o subìto lesioni al torace e/o interventi chirurgici al torace.
Per approfondire:
- Scala AVPU: significato e corrispondenza con Glasgow Coma Scale
- Glasgow Coma Scale per la classificazione del coma
- Pediatric Glasgow Coma Scale in italiano: scala pediatrica del coma
Leggi anche:
- Medicina d’emergenza-urgenza: obiettivi, esami, tecniche, concetti importanti
- Primo soccorso: definizione, significato, simboli, obiettivi, protocolli
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Pronto Soccorso, Dipartimento d’Emergenza e Accettazione, Sala Rossa
- Triage in Pronto soccorso: codice rosso, giallo, verde, bianco, nero, blu, arancione, azzurro
- Come svolgere il triage al Pronto Soccorso? Metodi START e CESIRA
- Codice nero al Pronto Soccorso: cosa significa in Italia e all’estero?
- Blocco barelle al Pronto Soccorso: cosa significa?
- Sala Rossa del Pronto soccorso: cos’è, a cosa serve, quando è necessaria?
- Regola ABC, ABCD e ABCDE in medicina d’urgenza: cosa deve fare il soccorritore
- Supporto vitale di base (BTLS) e avanzato (ALS) al paziente traumatizzato
- Soccorso psicologico di base (BPS) negli attacchi di panico e nell’ansia acuta
- Dispositivo di estricazione KED per l’estrazione di traumatizzati
- Collarino cervicale nel traumatizzato in medicina d’urgenza
- Manovra GAS (Guardare Ascoltare Sentire) in medicina d’urgenza
- Manovra OPACS in medicina d’urgenza: significato, esecuzione e vantaggi
- AMPIA e SAMPLE in medicina d’urgenza: significato, esecuzione e vantaggi
- Medicina delle grandi emergenze e delle catastrofi: strategie, logistica, strumenti, triage
- Psicologia dell’emergenza: significato, ambiti, applicazioni, formazione
- Differenza tra stato vegetativo, di minima coscienza, coma, sonno e stato soporoso
- Sindrome locked-in: cause, riabilitazione, respirazione, cure
- Stato di minima coscienza: evoluzione, risveglio, riabilitazione
- Stato vegetativo: risveglio, riabilitazione, durata e caratteristiche
- Differenza tra sindrome locked-in e stato vegetativo
- Differenza tra stato vegetativo persistente e permanente
- Differenza tra stato vegetativo e stato di minima coscienza
- Coma: cause, risveglio, tipi, quanto dura, fasi, segni, irreversibile
- Morte cerebrale: diagnosi, sintomi, risveglio, durata, si può guarire?
- Commozione cerebrale: cos’è, cosa fare, conseguenze, tempi di recupero
- Trauma cranico: ematoma, commotivo, sintomi tardivi, cosa fare
- Visita neurologica: svolgimento, esami, patologie, quando è necessaria?
- Esame della sensibilità tattile, dolorifica, termica, vibratoria in neurologia
- Esame delle funzioni motorie e dei riflessi in neurologia
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Esame delle funzioni cerebrali superiori (corticali) in neurologia
- Asterissi (asterixis) in neurologia: caratteristiche, significato, esecuzione
- Torcicollo spasmodico e spasmi linguali, facciali, oromandibolari, della mano (distonie focali)
- Tic, ritmie, movimenti stereotipati, acatisia e trasalimento nel paziente neurologico
- Disturbi della stazione eretta e della deambulazione in neurologia
- Esame della motilità oculare e disturbi dei movimenti coniugati in neurologia
- Sordità, esame dell’udito e tecniche audiologiche speciali in neurologia
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Paraplegia: erezione, disfunzione erettile ed eiaculazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenze tra atrofia muscolare progressiva e sclerosi laterale amiotrofica
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra ictus ischemico ed emorragico
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Cosa sente chi è in coma?
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Tipi e grandezza degli aneurismi cerebrali
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Diagnostica per immagini nell’aneurisma cerebrale
- Differenza tra emicrania e cefalea
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Com’è fatto il cuore, a che serve e come funziona?
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Cervelletto: le lesioni cerebellari più comuni
- Cosa si prova morendo: il racconto di una infermiera
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
