Prevenire e trattare le lesioni da pressione rappresentano, in tutti i settori di cura dagli ospedali fino alle RSA, un problema estremamente rilevante per tutto il personale sanitario, che coinvolge praticamente tutte le figure: medico, infermiere, fisioterapista ed OSS. Una lesione da decubito, in gergo “piaga, è una lesione causata da una prolungata pressione sulla cute e sui tessuti, che si verifica tipicamente quando il paziente rimane nella stessa posizione per un lungo periodo di tempo, come ad esempio nel caso di allettamento prolungato. Come facilmente intuibile, le aree del corpo corrispondenti alle prominenze ossee sono quelle più frequentemente colpite a causa del insufficiente apporto del flusso sanguigno e l’ossigeno, secondario alla pressione costante cui sono sottoposte.
Fattori di rischio
I principali fattori di rischio, che aumentano la possibilità che si verifichi una lesione da pressione, sono:
- immobilizzazione a letto per lunghi periodi (ad esempio in caso di frattura di femore);
- età avanzata;
- malnutrizione;
- disidratazione;
- diabete;
- vasocostrizione;
- ipotensione;
- alterazioni della temperatura corporea;
- scarsa perfusione tissutale.
Leggi anche:
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
Cura della cute
Nei soggetti allettati, con scarsa mobilità durante l’igiene personale ispezionare la cute. Prestare particolare attenzione alle aree più “vulnerabili” – in corrispondenza delle prominenze ossee e le aree sulle quali viene posturato il paziente più frequentemente. Il primo segno dello sviluppo di una lesione è costituito da un’alterazione di colore, consistenza e sensazione tattile della superficie cutanea. Le ulcere da pressione si sviluppano solitamente in corrispondenza delle prominenze ossee per cui ebbene di concentrare la propria attenzione su queste zone: cranio, scapola, gomito, sacro, coccige, tallone, vertebre, orecchie, spalla, ischio, trocantere, ginocchio, malleolo. Se la cute si presenta arrossata, irritata o vi è qualunque tipo di alterazione avvisare il personale sanitario. La cute dovrebbe essere pulita ed asciugata ad intervalli regolari, specie quando è sporca. La frequenza della pulizia dovrebbe essere fatta secondo le necessità. Durante l’igiene usare l’acqua tiepida, detergenti delicati con il pH bilanciato e ridurre al minimo la forza e la frizione sulla cute. Mantenerla idratata, evitando esposizioni al freddo, o microclima secco. Sono utili emollienti per l’ idratazione della pelle. A sua volta evitare l’ambiente umido, cioè causato da incontinenza, sudorazione o secrezioni delle ferite. La cute umida è fragile e maggiormente predisposta alla formazione di lesioni, inoltre tende ad aderire alle lenzuola, potenziando la possibilità di lacerarsi durante gli spostamenti del paziente, è più suscettibile alle irritazioni, alle eruzioni cutanee ed alle infezioni micotiche. Quando l’umidità non può essere controllata, usare cuscinetti assorbenti, indumenti o slip che assorbono l’umidità. Sostituire cuscini e lenzuola quando sono umidi. Anche se il massaggio è stato praticato per decenni al fine di stimolare la circolazione e procurare un senso di comfort e benessere al paziente, oggi è stato dimostrato l’effetto contrario: i massaggi, sulle prominenze ossee rallentano il flusso ematico correlato ad un profondo trauma tissutale ed un calo significativo della temperatura cutanea con la degenerazione del tessuto.
Leggi anche:
- Si possono tagliare o spezzare le supposte rettali?
- Supposta rettale: vantaggi e svantaggi rispetto ad altre vie di somministrazione
- Come mettere facilmente una supposta a neonati, bambini, adulti
Posturazione e mobilizzazione
Se l’assistito è costretto a letto e le sue condizioni cliniche lo consentono, la postura andrebbe variata ogni 2-4 ore, evitando l’appoggio sulle zone a maggior rischio od eventualmente già arrossate. Nelle posture laterali il paziente va inclinato a 30° dal piano d’appoggio, per evitare diretto contatto della prominenza ossea trocanterica (la parte protuberante del femore superiore – “l’osso del fianco”). Mantenere la testata del letto il meno sollevata possibile, compatibilmente con le condizioni cliniche, mediche e il comfort dell’assistito. Si raccomanda un sollevamento non superiore a 30°. In posizione orizzontale, ci sono più punti d’appoggio, così le forze che agiscono sul corpo del paziente vengono distribuite in modo omogeneo. Contrariamente, in posizione seduta i punti d’appoggio sono ridotti (l’osso sacro) e le forze agenti si concentrano su questa zona. Se il paziente è in grado di farlo, dovrebbe essere spronato a cambiare spontaneamente le posizioni ed alternare la postura seduta con altre posture, senza che intervengano oss ed infermieri.
Leggi anche:
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Meglio Aspirina o Ibuprofene?
Usare gli ausili per prevenire le lesioni da decubito
Per prevenire le lesioni da pressione, possono essere usati vari ausili, tra cui:
- Archetto: serve per evitare il diretto contatto delle lenzuola con le parti del corpo.
- Cuscini a cuneo: servono per ridurre le forze pressorie tra le prominenze ossee e le superfici di appoggio, soprattutto per la tuberosità ischiatica, i piedi, i talloni e i fianchi.
- Materassi antidecubito: permettono di alleviare la pressione nelle aree sottoposte al carico conseguente alla postura del paziente e favoriscono un migliore afflusso ematico: ciò previene la formazione di nuove lesioni e l’aggravamento di quelle già esistenti, favorendo il processo di cicatrizzazione. Quando l’utente arriva a “toccare il fondo della superficie d’appoggio”, si annulla il suo effetto protettivo. È, quindi, opportuno controllare: infilare una mano fra l’ausilio e una protuberanza ossea, se il presidio è adeguato la protuberanza ossea non deve essere percepita. E’ anche importante verificare che gli ausili siano funzionanti e collegati alla corrente elettrica.
- Sollevatore, trapezio o altri ausili per trasferimenti /spostamenti: servono appunto per gli spostamenti del paziente ed il loro uso riduce lo sfregamento della cute contro le lenzuola e quindi previene le lesioni e/o il loro aggravamento.
- Ausili per alleviare la pressione sulle prominenze ossee dei piedi, talloni, oppure supporti per tenerli sollevati dal letto: questi dispositivi prevengono le lesioni degli arti inferiori e devono essere un piano d’appoggio lungo tutta la gamba.
Vedi anche: foto di piaghe da decubito in vari stadi
Posizione seduta
Ciò che riguarda la posizione seduta, quella ideale include una carrozzina o una sedia con lo schienale pieghevole (per permettere il posizionamento del paziente che dovrebbe stare leggermente inclinato indietro), con un supporto per i piedi (i piedi non dovrebbero mai essere lasciati privi di appoggio), e munita di braccioli (questo permette una maggiore distribuzione delle pressioni di appoggio).
Leggi anche:
- In quali parti del corpo e dove si esegue una iniezione intramuscolare?
- Che significa “ai pasti”? Quando assumere i farmaci?
Nutrizione ed idratazione
La nutrizione gioca un ruolo importante nella prevenzione delle lesioni stesse e contribuisce al mantenimento dell’integrità dei tessuti; lo stato nutrizionale, infatti influenza l’integrità sia della cute sia delle strutture di supporto. La presenza di lesioni da decubito, invece, richiede:
- un abbondante apporto di liquidi, in particolare per le persone anziane, perché il loro senso di sete è compromesso, di seguito l’anziano non chiede da bere, per ciò va invitato sorseggiare ogni tanto;
- un congruo apporto di proteine;
- il giusto apporto di calorie;
- vitamine (in particolare vitamina C);
- minerali (in particolare Zinco).
Ricordiamo, che i tessuti come muscolo, cute per la maggior parte sono costruiti dalle proteine, perciò l’apporto proteico, in presenza di LDD, è importante nel favorire la guarigione di quest’ultima. Il tessuto mancante può essere ricostruito solo se ha il “materiale”, che sono le proteine. La carne, il pesce, latticini (attenzione ai formaggi stagionati) devono essere presenti nella dieta dell’anziano.
Integrazione alimentare
Per fornire al paziente la giusta quantità di vitamine e sali minerali, consigliamo di assumere ogni giorno una compressa di questo prodotto: https://amzn.to/3D3Xjaz
Lesioni da decubito: cosa non fare?
In caso di lesioni da compressione, è preferibile:
- Non usare le soluzioni o creme lubrificanti in base di alcol, prodotti aggressivi, irritanti e di dubbia qualità.
- Non lasciare la cute bagnata e umida o al contrario secca, esposta al freddo.
- Non usare il pannolone “per abitudine”.
- Non lasciare il paziente nella stessa posizione per i tempi prolungati.
- Non devono essere usati per tempi lunghi gli ausili a scopo di tenere i talloni sollevati in quanto aumentano il rischio di piede equino.
- Non utilizzare mai allo scopo di prevenire le lesioni gli ausili circolari (ad esempio la ciambella), sacchetti riempiti di liquido e velli.
- Non aspettare che il paziente, specie se anziano, chieda da bere fer fornigli acqua. Spronarlo a bere di frequente. Dargli una bottiglietta da mezzo litro da tenere sul comodino e controllare frequentemente il suo livello per vedere se stà bevendo abbastanza.
Classificazione topografica
Classificazione topografica delle lesioni da decubito:
| Posizione supina: regione sacrale, apofisi spinose vertebrali, spina della scapola, nuca e talloni. |  |
| Posizione laterale: regione trocanterica, cresta iliaca, malleoli, bordo esterno del piede, ginocchio, spalla, gomito, padiglione auricolare. |  |
| Posizione prona: zigomo, regione temporale, padiglione auricolare, arcate costali, spina iliaca anterosuperiore. |  |
| Posizione seduta: gomito, coccige, regione ischiatica, aree compresse dai bordi della sedia, da ciambelle, cuscini. |  |
Varie classificazioni delle lesioni da decubito
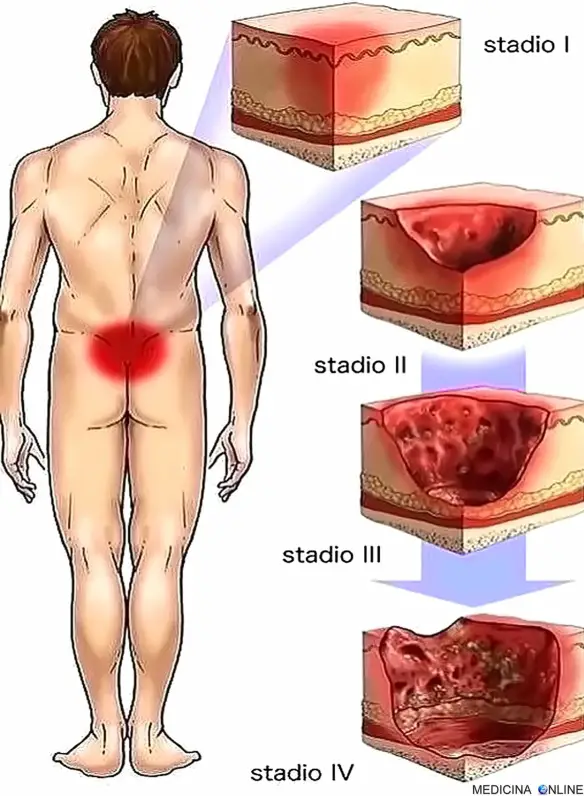
1) CLASSIFICAZIONE sec. SHEA
STADIO 1: infiammazione e distruzione dell’epidermide;
STADIO 2: distruzione del derma;
STADIO 3: distruzione del sottocute e del pannicolo adiposo;
STADIO 4: necrosi dei muscoli, del periostio ed eventualmente dell’osso.
2) CLASSIFICAZIONE sec. AMERICAN GERIATRIC SOCIETY
Grado 1: Area di eritema ben definita con indurimento cutaneo, generalmente associata ad aumentato calore al termotatto. Può anche esserevi una limitata lesione dell’epidermide, simile ad un’ abrasione, ma il derma non è interessato. Se adeguatamente trattata, può guarire in 5 – 10 giorni.
Grado 2: E’ una lesione a tutto spessore che si estende fino al grasso sottocutaneo, ben delineata, con un’area di indurimento circostante, eritematosa, calda ed edematosa. Il tessuto è danneggiato ma non necrotico e non è necessario eseguire un curettage. Le modificazioni della postura, il miglioramento della per fusione locale, la correzione dell’eventuale ipoalbuminemia ed una adeguata terapia intensiva possono portare alla risoluzione della lesione.
Grado 3: La lesione si estende oltre il grasso sottocutaneo fino alla fascia muscolare con necrosi del tessuto circostante e margini sottominati. Il muscolo è irritato e può presentare fenomeni di spasticità e/o contrattura. Questa lesione indica una diminuita omeostasi dell’organismo con incapacità di riparazione locale. E’ necessario verificare l’esistenza di complicanze infettive periostiali od ossee: Può guarire solo per seconda intenzione.
Grado 4: Lesione estese oltre il muscolo fino all’osso, con pericolo di osteomielite e/o fino agli organi viscerali: In genere si associa a contratture articolari. E’ necessario intervenire chirurgicamente con rimozione del materiale necrotico, lavaggio, drenaggio ed eventuale sutura o plastica.
3) CLASSIFICAZIONE sec. NATIONAL PRESSURE ULCER ADVISORY PANEL ( N.P.U.A.P. )
Grado 1: Eritema non riducibile con cute integra, considerata quale lesione che precede l’ulcera cutanea
Grado 2: Perdita parziale di sostanza a carico della cute che interessa l’epidermide e/o il derma. L’ulcera è superficiale e si presenta,clinicamente, come abrasione, vescicola o cavità superficiale .
Grado 3: Perdita di sostanza cutanea a tutto spessore con danno/necrosi del tessuto sottocutaneo che può estendersi fino alla fascia sottostante, ma senza superarla. Clinicamente l’ulcera si presenta come una cavità profonda, con o senza margini sottominati
Grado 4: Perdita cutanea a tutto spessore con vasta distruzione, necrosi tissutale o con danno esteso al muscolo,all’osso o ad altre strutture sottostanti come tendini o capsule articolari.
Leggi anche:
- Differenza tra ulcera ed erosione con esempi
- Ulcera a stomaco, intestinale, da stress, perforante e sanguinante
4) CLASSIFICAZIONE IN STATO
La lesione può presentarsi in uno o più dei seguenti stati:
- necrotica;
- colloquiata;
- infetta;
- fibrinosa;
- fibrino-membranosa;
- detersa;
- con tessuto di granulazione.
La lesione può essere:
- poco essudante;
- essudante;
- molto essudante.
La lesione può presentarsi sottominata e/o con tramiti fistolosi.
Leggi anche: Differenza tra essudato e trasudato
5) SCALA DI SESSING
- Cute normale ma a rischio.
- Cute integra , ma iperpigmentata ed iperemia.
- Fondo e bordo dell’ulcera granuleggianti con presenza di modesto essudato.
- Tessuto di granulazione presente in limitata quantità, presenza di tessuto necrotico
- in zone limitate, essudato in quantità moderate.
- Escara necrotica, essudato abbondante e maleodorante, bordi ischemici .
- Essudato purulento, intenso odore, tessuto necrotico, sepsi.
Trattamento delle lesioni da decubito: detersione
Per detersione non si deve intendere solo il momento in cui noi provvediamo alla rimozione di un escara o di un piastrone necrotico. Con il termine detersione si indica la necessità di rimuovere tutte quelle condizioni (necrosi, materiale di colliquazione, indulto fibro-membranoso, fibrina) che da un lato non consentono al tessuto di granulazione di formarsi, e dall’altro lato, favoriscono una eventuale contaminazione batterica della lesione. Nell’ambito della medicazione questo deve essere considerato il momento preliminare e decisivo perché è alla base di una corretta strategia terapeutica che ha come obiettivo la guarigione della piaga. Solo in una piaga pulita si induce lo sviluppo di una tessuto di granulazione. Pertanto quest’atto non può essere by-passato senza incorrere in un clamoroso fallimento. Come si dirà, la detersione è anche lo strumento fondamentale per controllare le contaminazioni batteriche di alto grado che possono complicare il trattamento della lesione da decubito. Il controllo della carica batterica è importante nell’ambito del trattamento delle lesioni da decubito con medicazioni avanzate. Come si è detto precedentemente, la gestione dell’essudato è l’asse portante di queste medicazioni ed in tutte le condizioni da iperessudazione per piaga infetta, esse sono controindicate perché aumentano la carica batterica. Esaminiamo quali sono le tecniche di detersione a nostra disposizione. Ne individuiamo quattro:
- detersione chimica;
- detersione autolitica;
- detersione meccanica;
- detersione chirurgica.
Trattamento delle lesioni da decubito: medicazione
La medicazione di una lesione, varia in base alla gravità:
1) LESIONE DA DECUBITO I-II STADIO
In questi tipi di lesioni non è sussiste la necessità di colmare il fondo delle lesione. Pertanto possiamo adoperare nelle lesioni al II stadio film di poliuretano – placca di idrocolloidi sottili oppure un sistema di scarico della pressione fatto con idrocolloidi e schiuma di poliuretano ( sistema Sollievo ). In quelle al I stadio placche di idrocolloidi sottili o più semplicemente garze grasse ( connettivina, fitostimoline ecc).
2) LESIONE DA DECUBITO III-IV STADIO (DETERSA)
In questo caso la lesione va’ coperta con placche a base di idrocolloidi o Piuretano avendo cura di colmare la lesione con idrocolloidi in pasta per consentire il contatto tra il fondo della lesione e la placca che altrimenti non sarebbe possibile ottenere. La cavità viene riempita con IDROCOLLOIDI IN PASTA La pasta non deve superare la metà della cavità. La lesione viene coperta con un IDROCOLLOIDE IN PLACCA
3) LESIONE DA DECUBITO III-IV STADIO IPERESSUDANTE O EMORRAGICA
La lesione va colmata adoperando Schiuma di poliuretano o Alginato in piastra/nastro che viene posizionato all’interno della lesione. E’ possibile adoperare una medicazione secondaria di fissaggio che può essere tradizionale ( garze ) o avanzata (idrocolloidi o schiuma di poliuretano).
Per approfondire: Piaghe e lesioni da decubito: l’importanza della prevenzione delle “ferite difficili”
Leggi anche:
- Com’è fatta una siringa e come si usa correttamente?
- Differenza tra ulcera e piaga da decubito
- Differenza tra ulcera venosa e arteriosa
- Perché la frattura di femore può portare alla morte del paziente?
- Che significa somministrazione di un farmaco PER OS o PO?
- Via di somministrazione orale, per os: vantaggi e svantaggi
- Perché viene la diarrea? Quando diventa pericolosa? Cura farmacologica e rimedi casalinghi
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Usura della cartilagine del ginocchio: sintomi, diagnosi e cura
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Come capire se ho una frattura di femore?
- Fratture al femore: ritornare a camminare è possibile?
- Frattura di femore: perché è importante recuperare rapidamente?
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
- Posso assumere Tachipirina in gravidanza e allattamento? Quante compresse?
- A che serve la Tachipirina (paracetamolo)?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 Tante volte nella nostra vita ci è capitato di avvertire dolore ad una o ad entrambe le spalle e di provare la sensazione di avere meno forza nei movimenti legati alle spalle. In questi casi molte volte i sintomi possono essere manifestazioni transitorie e di poca importanza, altre volte, purtroppo, possono invece essere sintomo di una patologia che riguarda la cuffia dei rotatori e che non deve essere mai sottovalutata. Ma la prima domanda che molti si saranno fatti è…
Tante volte nella nostra vita ci è capitato di avvertire dolore ad una o ad entrambe le spalle e di provare la sensazione di avere meno forza nei movimenti legati alle spalle. In questi casi molte volte i sintomi possono essere manifestazioni transitorie e di poca importanza, altre volte, purtroppo, possono invece essere sintomo di una patologia che riguarda la cuffia dei rotatori e che non deve essere mai sottovalutata. Ma la prima domanda che molti si saranno fatti è…