 Norvasc contiene il principio attivo amlodipina che appartiene ad un gruppo di farmaci chiamati calcioantagonisti. Norvasc è utilizzato per il trattamento della pressione alta (ipertensione) o di un tipo di dolore toracico detto angina, inclusa una rara forma detta angina di Prinzmetal o variante. Nei pazienti ipertesi questo farmaco agisce facendo rilassare i vasi sanguigni in modo che il sangue possa defluire più facilmente. Nei pazienti con angina, Norvasc migliora l’apporto sanguigno al muscolo cardiaco che riceve più ossigeno e in tal modo previene il dolore toracico. Questo farmaco non determina un sollievo immediato dal dolore toracico dovuto all’angina.
Norvasc contiene il principio attivo amlodipina che appartiene ad un gruppo di farmaci chiamati calcioantagonisti. Norvasc è utilizzato per il trattamento della pressione alta (ipertensione) o di un tipo di dolore toracico detto angina, inclusa una rara forma detta angina di Prinzmetal o variante. Nei pazienti ipertesi questo farmaco agisce facendo rilassare i vasi sanguigni in modo che il sangue possa defluire più facilmente. Nei pazienti con angina, Norvasc migliora l’apporto sanguigno al muscolo cardiaco che riceve più ossigeno e in tal modo previene il dolore toracico. Questo farmaco non determina un sollievo immediato dal dolore toracico dovuto all’angina.
Non prenda Norvasc:
- Se è allergico (ipersensibile) ad amlodipina, o ad uno qualsiasi degli altri componenti di questo medicinale elencati al paragrafo 6, o ad uno qualsiasi degli altri calcioantagonisti. La reazione può essere prurito, arrossamento cutaneo o difficoltà di respirazione.
- Se è affetto da grave pressione arteriosa bassa (ipotensione)
- Se presenta un restringimento della valvola cardiaca aortica (stenosi aortica) oppure shock cardiogeno (una condizione in cui il cuore non è in grado di fornire al corpo sangue a sufficienza).
- Se soffre di insufficienza cardiaca in seguito ad un attacco di cuore
Avvertenze e precauzioni
Si rivolga al medico o al farmacista prima di prendere Norvasc. Informi il medico se presenta o ha sofferto delle seguenti condizioni:
- Recente attacco cardiaco
- Insufficienza cardiaca
- Grave aumento della pressione arteriosa (crisi ipertensiva)
- Malattia del fegato (epatopatia)
- È anziano e la sua dose deve essere aumentata
Bambini e adolescenti
Norvasc non è stato studiato nei bambini di età inferiore ai 6 anni. Norvasc deve essere usato solo per l’ipertensione nei bambini e adolescenti dai 6 ai 17 anni di età.
Per ulteriori informazioni, consulti il suo medico.
Leggi anche:
- A che serve la Tachipirina (paracetamolo)?
- Gravidanza e allattamento: posso assumere Tachipirina, Ibuprofene e Co-Efferalgan? Quante compresse?
- Differenze tra Efferalgan e Co-Efferalgan
- Che significa “effetto placebo” e perché un placebo funziona?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Che significa somministrazione di un farmaco PER OS o PO?
- Via di somministrazione orale, per os: vantaggi e svantaggi
Altri medicinali e Norvasc
Informi il medico o il farmacista se sta assumendo o ha recentemente assunto qualsiasi altro medicinale, compresi quelli senza prescrizione medica.
Norvasc può avere effetti su altri medicinali o altri medicinali possono avere effetti su Norvasc, quali:
• ketoconazolo, itraconazolo (medicinali antifungini)
• ritonavir, indinavir, nelfinavir (cosiddetti inibitori della proteasi utilizzati per il trattamento dell’HIV)
• rifampicina, eritromicina, claritromicina (antibiotici)
• Hypericum perforatum (erba di San Giovanni)
• verapamil, diltiazem (medicinali per il cuore)
• dantrolene (infusione per alterazioni della temperatura corporea gravi)
• simvastatina (medicinale ipocolesterolemizzante)
• tacrolimus (medicinale usato per modificare il modo in cui agisce il sistema immunitario)
• ciclosporina (un immunosoppressore)
Norvasc può ridurre la pressione arteriosa ancor di più se si stanno già prendendo
contemporaneamente altri farmaci per il trattamento dell’ipertensione.
Norvasc con cibi e bevande
Le persone che assumono Norvasc non devono bere succo di pompelmo in quanto il pompelmo e il relativo succo possono indurre un aumento dei livelli del principio attivo amlodipina nel sangue, e ciò può determinare un incremento dell’effetto ipotensivo di Norvasc.
Gravidanza
La sicurezza di amlodipina nelle donne in gravidanza non è stata stabilita. Se ritiene di essere incinta o se sta programmando una gravidanza, informi il medico prima di assumere Norvasc.
Allattamento
Non è noto se amlodipina passi nel latte materno. Se sta allattando al seno o inizierà a farlo, informi il medico prima di assumere Norvasc.
Guida di veicoli e utilizzo di macchinari
Norvasc può avere un effetto sulla capacità di guidare o di usare macchinari. Se le compresse le causano malessere, capogiri o affaticamento, o le provocano cefalea, eviti di guidare o di usare macchinari e contatti il medico immediatamente.
Come prendere Novarsc
Prenda questo medicinale seguendo sempre esattamente le istruzioni del medico. Se ha dubbi consulti il medico o il farmacista. La dose iniziale raccomandata è di Norvasc 5 mg una volta al giorno. La dose può essere aumentata a Norvasc 10 mg una volta al giorno.
Questo medicinale può essere assunto prima o dopo cibi e bevande. Deve assumere questo medicinale ogni giorno alla stessa ora con un po’ d’acqua. Non prenda Norvasc con il succo di pompelmo.
Leggi anche:
- Meglio Aspirina o Ibuprofene?
- Supposta rettale: vantaggi e svantaggi rispetto ad altre vie di somministrazione
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Come mettere facilmente una supposta a neonati, bambini, adulti
- Si possono tagliare o spezzare le supposte rettali?
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
Uso nei bambini e negli adolescenti
Per i bambini e gli adolescenti (dai 6 ai 17 anni di età), la dose iniziale raccomandata è di 2,5 mg al giorno. La dose massima giornaliera raccomandata è di 5 mg al giorno. Norvasc 5 mg può essere suddiviso in due parti uguali per ottenere una dose pari a 2,5 mg.
E’ importante continuare ad assumere le compresse per tutto il tempo indicato dal medico. Si rechi dal medico prima di terminare le compresse.
Se prende più Norvasc di quanto deve
Se dovesse assumere un numero eccessivo di compresse la pressione potrebbe abbassarsi troppo e ciò potrebbe costituire un pericolo. Potrebbe avere capogiri, stordimento mentale, debolezza o svenire. Il calo pressorio potrebbe essere così grave da provocarle uno shock. La cute potrebbe raffreddarsi e diventare umida e potrebbe perdere conoscenza. Nel caso avesse preso un numero eccessivo di compresse di Norvasc, contatti immediatamente il medico.
Se dimentica di prendere Norvasc
Non si preoccupi. Se dimentica di prendere una compressa, salti la dose dimenticata. Prenda la compressa successiva all’orario abituale. Non prenda una dose doppia per compensare la dimenticanza della dose.
Se interrompe il trattamento con Norvasc
Il medico le dirà per quanto tempo assumere il medicinale. Il suo disturbo potrebbe ricomparire se lei interromperà il trattamento prima che il medico le dica di farlo.
Se ha qualsiasi dubbio sull’uso di questo medicinale, si rivolga al medico o al farmacista.
Possibili effetti indesiderati
Come tutti i medicinali, questo medicinale può causare effetti indesiderati, sebbene non tutte le persone li manifestino. Se nota uno qualsiasi dei seguenti effetti indesiderati, consulti immediatamente il medico:
• Comparsa improvvisa di dispnea, dolore al petto, affanno o difficoltà a respirare
• Gonfiore delle palpebre, del viso o delle labbra
• Gonfiore della lingua e della gola che può causare difficoltà a respirare
• Reazioni cutanee gravi inclusi eruzione cutanea intensa, orticaria, arrossamento cutaneo su tutto il corpo, prurito intenso, vesciche, desquamazione e gonfiore della cute,
infiammazione delle membrane mucose (sindrome di Stevens Johnson) o altre reazioni
allergiche
• Infarto, ritmo cardiaco anomalo
• Infiammazione al pancreas che può causare intenso dolore addominale e alla schiena unito ad una sensazione di forte malessere.
Sono stati segnalati i seguenti effetti indesiderati molto comuni. Se si verifica uno di questi effetti o se persiste per oltre una settimana, si rivolga al medico.
• Gonfiore alle caviglie (edema)
Sono stati segnalati i seguenti effetti indesiderati comuni. Se si verifica uno di questi effetti o se
persiste per oltre una settimana, si rivolga al medico.
Comuni: possono interessare fino a 1 persona su 10
• Cefalea, capogiri, sonnolenza (specialmente all’inizio del trattamento)
• Palpitazioni (avvertire il proprio battito cardiaco), rossore
• Dolore addominale, nausea
• Alterate abitudini intestinali, diarrea, costipazione, indigestione
• Stanchezza, debolezza
• Disturbi visivi, visione doppia
• Crampi muscolari
• Cambiamenti d’umore, ansia, depressione, mancanza di sonno
• Tremore, alterazioni del gusto, svenimenti
• Sensazione di torpore o formicolio agli arti; perdita della sensibilità al dolore
• Ronzii nelle orecchie
• Pressione arteriosa bassa
• Starnuti/naso che cola a causa dell’infiammazione della mucosa nasale (rinite)
• Tosse
• Secchezza della bocca, vomito
• Perdita di capelli, aumento della sudorazione, prurito cutaneo, chiazze rosse sulla pelle,
discolorazione cutanea
• Disturbi urinari, necessità di urinare di notte, necessità di urinare spesso
• Incapacità di raggiungere un’erezione; fastidio o aumento del seno negli uomini
• Dolore, malessere
• Dolore articolare o muscolare, dolore alla schiena
• Aumento o diminuzione di peso
• Confusione
Molto rari: possono interessare fino a 1 persona su 10.000
• Bassi livelli di globuli bianchi e di piastrine nel sangue che possono determinare un’insolita
comparsa di lividi o propensione al sanguinamento (danno ai globuli rossi)
• Alti livelli di zucchero nel sangue (iperglicemia)
• Un disturbo nervoso che può causare debolezza, formicolio o torpore
• Gonfiore alle gengive
• Gonfiore addominale (gastrite)
• Funzione anomala del fegato, infiammazione del fegato (epatite), ingiallimento della pelle
(ittero), aumento degli enzimi del fegato che può condurre ad alterazioni di alcuni esami
clinici
• Aumento della tensione muscolare
• Infiammazione dei vasi sanguigni, spesso con eruzione cutanea
• Sensibilità alla luce
• Disturbi correlati a rigidità, tremore e/o disturbi del movimento
Come conservare Norvasc
Tenere questo medicinale fuori dalla vista e dalla portata dei bambini.
Non usi questo medicinale dopo la data di scadenza che è riportata sull’astuccio dopo ‘SCAD’. La data di scadenza si riferisce all’ultimo giorno di quel mese. Non conservare a temperatura superiore ai 25°C. Non getti alcun medicinale nell’acqua di scarico e nei rifiuti domestici. Chieda al farmacista come eliminare i medicinali che non utilizza più. Questo aiuterà a proteggere l’ambiente.
Contenuto della confezione e altre informazioni
Il principio attivo di Norvasc 5 mg compresse è amlodipina (come besilato).
Il principio attivo di Norvasc 10 mg compresse è amlodipina (come besilato).
Gli eccipienti sono: calcio fosfato dibasico anidro, magnesio stearato, cellulosa microcristallina e amido glicolato sodico.
Leggi anche:
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Differenza tra Eutirox e Ibsa nella cura dell’ipotiroidismo
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Tachipirina, paracetamolo, Efferalgan: posologia, controindicazioni ed effetti collaterali
- Voltaren Emulgel (diclofenac): come usarlo, gravidanza ed effetti collaterali
- Arvenum: terapia di emorroidi e fragilità capillari
- Enterogermina per gonfiore, diarrea e dolori addominali: foglietto illustrativo
- Moment (ibuprofene): posologia, effetti collaterali, gravidanza, prezzo
- Rinazina spray nasale in bambini e adulti: posologia e prezzo
- Differenza tra farmaco originale, generico ed equivalente
- Glicerolo Carlo Erba soluzione rettale e supposte: posologia ed effetti collaterali
- Triatec (ramipril): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Lasix (furosemide): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Augmentin (amoxicillina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Omeprazen (omeprazolo): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Dibase (vitamina D): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Torvast (atorvastatina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- In quali parti del corpo e dove si esegue una iniezione intramuscolare?
- Com’è fatta una siringa e come si usa correttamente?
- Differenza tra dolore acuto, cronico, persistente ed episodico con esempi
- Differenza tra dolore somatico e psicosomatico
- Dolore: come si misura? La scala visiva e numerica verbale
- Dolore: quando chiamare il medico e cosa riferirgli
- Dolore: esistono esami specifici per rilevarlo?
- Quali sono i dolori più diffusi?
- Perché sentiamo dolore? Il meccanismo di trasmissione del dolore
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Differenza tra acetilcolina e noradrenalina
- Noradrenalina: cos’è ed a cosa serve?
- Differenza tra dopamina e dobutamina
- Differenza tra Gabapentin e Pregabalin
- Farmaco Lyrica (Pregabalin): indicazioni ed effetti collaterali
- Lyrica (Pregabalin): è un farmaco che fa ingrassare?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

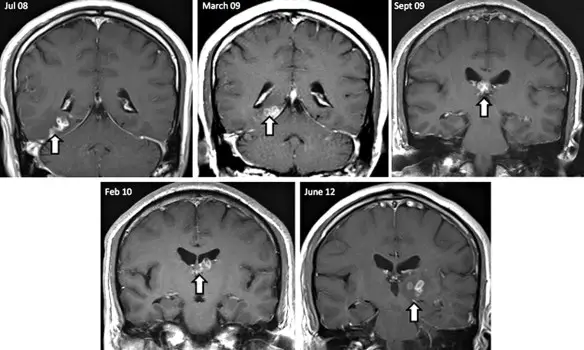 Per meglio comprendere l’argomento, leggi prima:
Per meglio comprendere l’argomento, leggi prima:  Per meglio comprendere l’argomento, leggi prima:
Per meglio comprendere l’argomento, leggi prima: 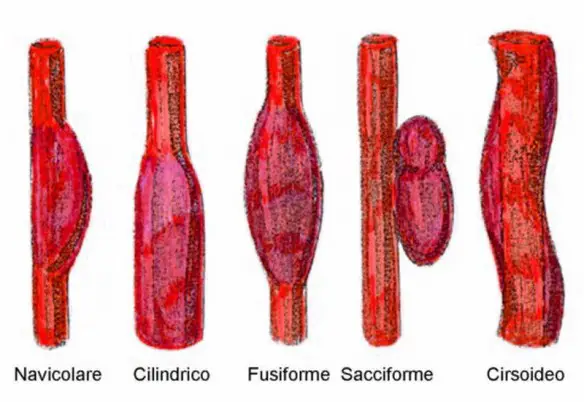 Per meglio comprendere l’argomento, leggi prima:
Per meglio comprendere l’argomento, leggi prima: 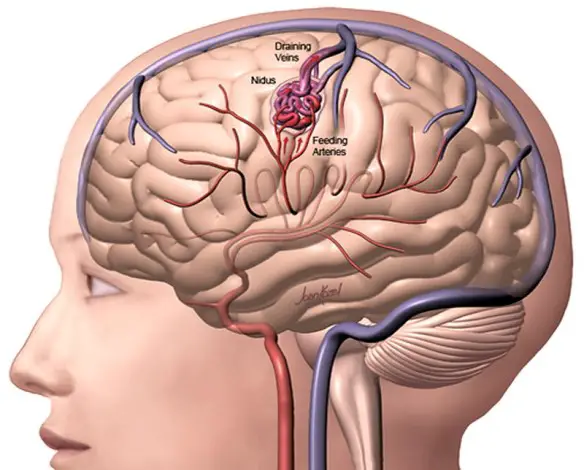 L’attacco ischemico transitorio (o TIA) è un deficit neurologico temporaneo e reversibile, causato da una riduzione transitoria del flusso di sangue al cervello. Il TIA è molto simile, per cause, sintomi e segni, all’ictus cerebrale ischemico, con la sola differenza che il deficit neurologico non è permanente (come nell’ictus) ma transitorio e reversibile. Se i sintomi durano meno di una o due ore, l’episodio viene chiamato attacco ischemico transitorio (TIA).
L’attacco ischemico transitorio (o TIA) è un deficit neurologico temporaneo e reversibile, causato da una riduzione transitoria del flusso di sangue al cervello. Il TIA è molto simile, per cause, sintomi e segni, all’ictus cerebrale ischemico, con la sola differenza che il deficit neurologico non è permanente (come nell’ictus) ma transitorio e reversibile. Se i sintomi durano meno di una o due ore, l’episodio viene chiamato attacco ischemico transitorio (TIA).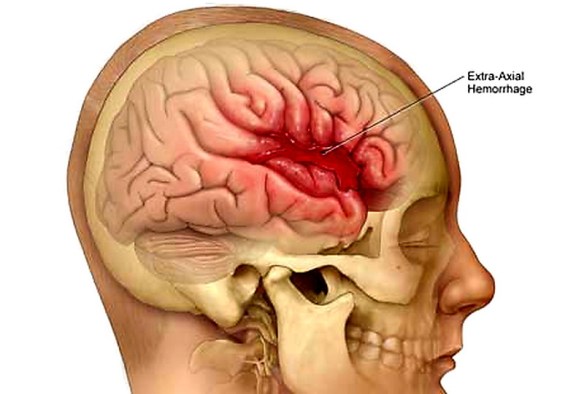 Con “emorragia cerebrale” si indica una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo.
Con “emorragia cerebrale” si indica una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. Prima di iniziare la lettura, per meglio comprendere l’argomento, ti consiglio di leggere:
Prima di iniziare la lettura, per meglio comprendere l’argomento, ti consiglio di leggere: