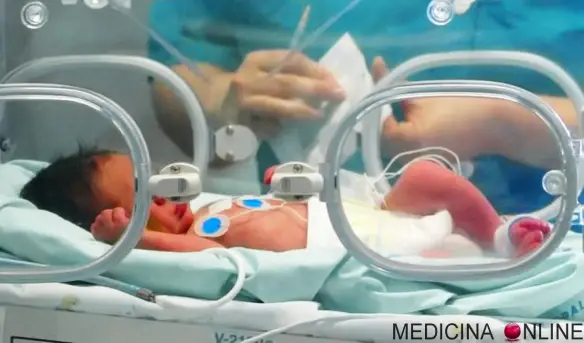
 Con “incubatrice neonatale” si intende un dispositivo medico chiuso, in uso fin dai primi anni del ‘900, che riproduce condizioni simili a quelle della vita intrauterina. Tale dispositivo è destinato ad ospitare neonati prematuri, sottopeso od in precarie condizioni si salute generale, assicurando loro il giusto grado di ossigenazione, temperatura, umidità, nutrimento, fino a quando non siano in grado di sopravvivere autonomamente nelle normali condizioni ambientali. L’incubatrice è quindi un utilissimo strumento, capace di elevare – anche di molto – le possibilità di sopravvivenza di bimbi che, in mancanza di essa potrebbero essere destinati a più gravi patologie e danni neurologici, se non – in alcuni casi – addirittura alla morte. La mancanza di incubatrici in alcune regioni del Terzo Mondo, è una delle cause della elevata mortalità alla nascita di tali regioni.
Con “incubatrice neonatale” si intende un dispositivo medico chiuso, in uso fin dai primi anni del ‘900, che riproduce condizioni simili a quelle della vita intrauterina. Tale dispositivo è destinato ad ospitare neonati prematuri, sottopeso od in precarie condizioni si salute generale, assicurando loro il giusto grado di ossigenazione, temperatura, umidità, nutrimento, fino a quando non siano in grado di sopravvivere autonomamente nelle normali condizioni ambientali. L’incubatrice è quindi un utilissimo strumento, capace di elevare – anche di molto – le possibilità di sopravvivenza di bimbi che, in mancanza di essa potrebbero essere destinati a più gravi patologie e danni neurologici, se non – in alcuni casi – addirittura alla morte. La mancanza di incubatrici in alcune regioni del Terzo Mondo, è una delle cause della elevata mortalità alla nascita di tali regioni.
Leggi anche:
- Differenza tra culla termica ed incubatrice neonatale
- Travaglio: significato, sintomi e come capire se il parto è vicino
- Rottura delle acque: sintomi, colore, come riconoscerla, che fare?
Caratteristiche dell’incubatrice
Una incubatrice neonatale moderna è costituita da un lettino per neonati circondato da una copertura realizzata in robusto policarbonato trasparente, sotto la quale viene mantenuta un’atmosfera arricchita di ossigeno e resa sterile grazie alla presenza di appositi microfiltri che trattengono le particelle dell’aria in entrata. La trasparenza della copertura permette di tenere in osservazione il bimbo in ogni momento. Su tre lati dell’abitacolo sono presenti due aperture rotonde attraverso cui un medico o un infermiere può introdurre le mani per prendersi cura del neonato, o attraverso cui i genitori possono interagire con lui, se le condizioni del piccolo lo consentono. La presenza di queste aperture evita gli sbalzi di temperatura che si verificherebbero se ogni volta venisse aperto il coperchio superiore dell’incubatrice e contribuiscono inoltre al mantenimento dell’atmosfera controllata e della sterilità. La struttura è provvista anche di un sistema di insonorizzazione che consente di limitare il rumore interno a meno di 60 dB onde evitare danni all’apparato acustico del neonato prodotti dai rumori delle ventole.
Il neonato è adagiato sul lettino costituito da un vassoio su cui poggia un materassino morbido. Il vassoio può essere inclinabile dalla parte della testa o dei piedi e può essere collocato su una bilancia, in modo da tenere sempre il peso sotto controllo, fattore estremamente importante per la sopravvivenza della maggioranza dei prematuri, che nascono con peso ridotto rispetto al normale (< 2,5 kg).
I parametri vitali del neonato (battito cardiaco, temperatura, attività respiratoria, peso, saturazione di ossigeno) e dell’atmosfera interna (temperatura, ossigenazione) vengono monitorati attraverso sistemi elettronici fisicamente connessi col neonato stesso. Nel caso di anomalie, entrano in funzione sistemi di allarme visivo o acustico che consentono all’operatore di intervenire tempestivamente per ristabilire le condizioni ottimali. Di solito l’incubatrice è collocata su un carrello che ne permette l’eventuale trasporto.
Quando serve l’incubatrice? Quali neonati sono destinati ad essa?
Generalmente necessitano dell’incubatrice i neonati che:
- al momento della nascita sono sottopeso (meno di 2500 grammi);
- al momento della nascita hanno un peso normale, ma successivamente perdono parecchio peso;
- sono nati pretermine, cioè quando il parto avviene tra la 22ª e la 37ª settimana completa di gestazione;
- hanno patologie che non permetterebbero loro di sopravvivere alla vita extrauterina.
Leggi anche:
- Parto pretermine: conseguenze sul neonato prematuro
- Parto prematuro: cause, fattori di rischio, prevenzione e psicologia dei genitori
- Dopo il parto: come recuperare l’intimità di coppia?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
Per quanto tempo il neonato dovrà rimanere in incubatrice?
Il periodo di permanenza del bambino nell’incubatrice è estremamente variabile essendo collegato soprattutto alla gravità delle condizioni di salute del neonato. Il neonato dovrà rimanere in incubatrice finché:
- il neonato non ha raggiunto il peso corretto, se nato o diventato sottopeso;
- il neonato non ha raggiunto la maturità del sistema respiratorio e digerente.
In generale il bimbo dovrà rimanere nell’incubatrice finché non è in condizioni di salute tali da essere sufficienti per la sopravvivenza all’esterno di essa.
Cosa succede quando il bimbo viene tolto dall’incubatrice?
Quando il piccolo si è stabilizzato, viene generalmente sistemato in una culla termica dove viene comunque nutrito e monitorato ancora per alcuni giorni, al fine di un graduale adattamento all’ambiente esterno.
Perché è così importante l’incubatrice?
Per i neonati che rientrano nelle categorie appena elencate, l’incubatrice può – in alcuni casi – fare la differenza tra la vita e la morte. L’incubatrice, infatti, assicura loro tre fattori vitali:
- una temperatura costante;
- una corretta ossigenazione;
- il nutrimento necessario per evitare ulteriori cali di peso.
Il mantenimento di una temperatura costante è uno dei fattori più importanti perché a causa della scarsa quantità di tessuto adiposo e dell’aumentata termodispersione, i neonati appartenenti a queste categorie non sono in grado di sopravvivere se non tenuti in un ambiente termico controllato. Secondo fattore importante è l’umidità, che deve essere portata a valori tali (in genere all’80-90%) da limitare la disidratazione del bambino.
L’ossigenazione è un altro fattore ovvimanete essenziale per la sopravvivenza dei prematuri. Il loro apparato respiratorio può non essere sufficientemente maturo da permettere una respirazione autonoma e necessita pertanto dell’introduzione in trachea di una cannula che permette di aerare continuamente le vie respiratorie.
Il nutrimento è somministrato direttamente in vena nei casi in cui l’apparato digerente del neonato non è ancora perfettamente maturo. Nel caso in cui il bambino abbia l’apparato digerente già in grado di funzionare, ma non sia ancora in grado di deglutire o di succhiare, viene introdotto invece un piccolo sondino naso-gastrico attraverso il quale si può somministrare anche latte materno in modo da abituarlo alla normale alimentazione.
L’incubatrice neonatale è pericolosa o dolorosa per il bambino?
I genitori possono stare assolutamente tranquilli: le incubatrici moderne sono del tutto sicure ed il loro uso è indolore per il piccolo.
Tipologie speciali di incubatrici
Per consentire agli operatori sanitari di monitorare al meglio i neonati prematuri, sono oggi progettate incubatrici destinate ai reparti di terapia intensiva, che consentono di compiere la maggior parte degli esami (analisi del sangue, ecografie, esami per la vista e l’udito, possibili TAC e radiografie) senza dover necessariamente spostare il neonato. In caso si rendesse necessario uno spostamento a grande distanza, esistono incubatrici adatte per lo spostamento da un ospedale all’altro e in grado di essere alloggiate in ambulanze, navi o elicotteri. Oltre ad essere più resistenti agli urti e più leggere delle incubatrici fisse, per garantire il corretto funzionamento durante il trasporto, queste incubatrici sono dotate anche di batterie e caricabatterie.
Quanto costa un incubatrice per neonati?
Il prezzo di una incubatrice è estremamente variabile in base a marca, modello ed eventuali offerte: si parte dai modelli base di circa 5000 euro, fino ad arrivare ai modelli professionali, usati negli ospedali, il cui valore può superare i 40 mila euro.
Leggi anche:
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- In quale settimana di parto un neonato viene detto prematuro?
- Percentuale di sopravvivenza del neonato prematuro: peso e prognosi
- Differenza tra liquido della rottura delle acque, urina e perdite
- Il “Riflesso di Moro”: un tenero abbraccio dal neonato alla madre
- Riflesso di Moro: VIDEO
- Vostro figlio soffre di autismo? I primi segnali per capirlo e come comportarsi con lui
- Sindrome di Asperger in bambini ed adulti: primi sintomi, terapie
- Persone famose insospettabili con la Sindrome di Asperger
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
- Le malattie genetiche più diffuse al mondo
- Depressione post parto: come riconoscere i primi sintomi e superarla
- Qual è il mese migliore per partorire per te e per il bambino?
- Perché un neonato piange sempre? 8 sistemi per calmarlo
- Anestesia epidurale e parto: vantaggi, procedura e rischi
- Taping NeuroMuscolare in un bimbo nato prematuro di 32 settimane
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- 17 Novembre: Giornata internazionale del neonato prematuro
- Le 12 cose che ogni genitore fa di nascosto dai propri figli
- Le cose che non devi MAI dire ad una donna incinta, soprattutto se sei una donna
- Le cose che non devi MAI dire ad una donna che ha appena partorito, soprattutto se sei una donna
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Sacco amniotico e liquido amniotico: cosa sono ed a che servono durante la gravidanza?
- Differenza tra emiparesi ed emiplegia
- Differenza tra emiplegia destra e sinistra
- Differenze tra sclerosi laterale amiotrofica (SLA) e sclerosi multipla
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Diplegia: definizione, cause e sintomi
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Klinefelter: cariotipo, cause, sintomi e cura
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Anemia falciforme: cosa significa, cause, sintomi e cure
- Differenze tra la distrofia muscolare di Duchenne e di Becker
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Sindrome dell’idiota sapiente: cause, caratteristiche e sintomi
- Sindrome del tramonto o del crepuscolo: cause, sintomi e cura
- Ritardo mentale nei bambini lieve, moderato, grave: si guarisce?
- Che cos’è l’intelligenza umana: definizione, significato e psicologia
- Quoziente d’intelligenza: valori, significato, test ed ereditarietà
- Problem solving: cos’è, caratteristiche, tecniche, fasi ed esempi
- Sindrome di Tourette: cause, sintomi, diagnosi e trattamento
- Sindrome di Tourette: si può guarire definitivamente? Come si guarisce?
- Talassemia: cos’è, sintomi, cure, differenti tipi ed alimentazione
- Celiachia: cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Sindrome di Noonan: cause, sintomi nel neonato, aspettative di vita
- Sindrome di Bloom: cause, sintomi, diagnosi e terapia
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

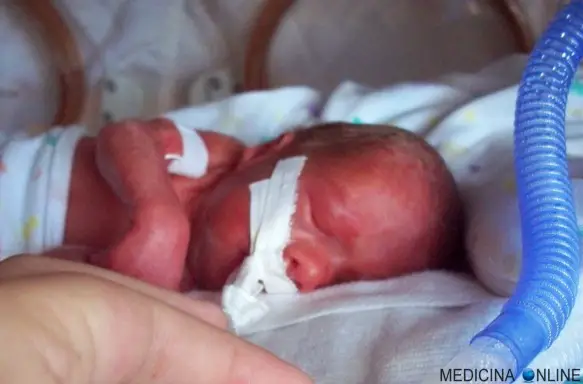
 Si definisce “parto pretermine” o “prematuro” un parto il cui travaglio ha luogo tra la 22ª e la 37ª settimana completa di gestazione: in questo caso il neonato è detto “pretermine” o prematuro” e le sue possibilità di sopravvivenza si riducono tanto più precoce è stato il parto. Oltre ad un ridotta possibilità di sopravvivenza, il bimbo prematuro ha più elevato rischio di sviluppare una serie di patologie e condizioni, tanto più superiore quanto più è stata precoce la data del parto.
Si definisce “parto pretermine” o “prematuro” un parto il cui travaglio ha luogo tra la 22ª e la 37ª settimana completa di gestazione: in questo caso il neonato è detto “pretermine” o prematuro” e le sue possibilità di sopravvivenza si riducono tanto più precoce è stato il parto. Oltre ad un ridotta possibilità di sopravvivenza, il bimbo prematuro ha più elevato rischio di sviluppare una serie di patologie e condizioni, tanto più superiore quanto più è stata precoce la data del parto. La possibilità di sopravvivenza del neonato pretermine (parto precedente alla 37ª settimana), dipende fortemente dalla data del parto: più precoce sarà il giorno della sua nascita e minori saranno le sue possibilità di sopravvivenza (e maggiore il rischio di complicanze neurologiche), che raggiungono praticamente lo 0% in caso di nascita alla 20ª settimana di gestazione. Tuttavia la salute del neonato, non dipende solamente dalla data del parto, ma anche da innumerevoli altri fattori, tra cui il peso alla nascita, l’Indice di Apgar ed eventuali problemi accorsi durante il parto.
La possibilità di sopravvivenza del neonato pretermine (parto precedente alla 37ª settimana), dipende fortemente dalla data del parto: più precoce sarà il giorno della sua nascita e minori saranno le sue possibilità di sopravvivenza (e maggiore il rischio di complicanze neurologiche), che raggiungono praticamente lo 0% in caso di nascita alla 20ª settimana di gestazione. Tuttavia la salute del neonato, non dipende solamente dalla data del parto, ma anche da innumerevoli altri fattori, tra cui il peso alla nascita, l’Indice di Apgar ed eventuali problemi accorsi durante il parto.