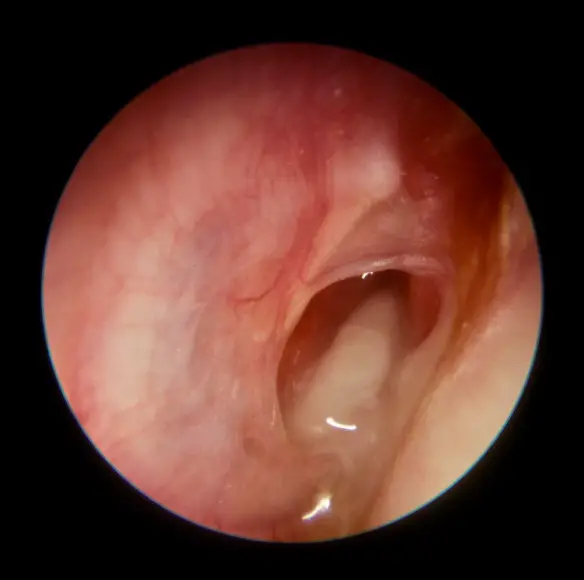
Timpano perforato osservato con otoscopia
Con “timpanoplastica” o “miringoplastica” si intende un intervento chirurgico che l’obiettivo quello di ricostruire il timpano dell’orecchio e, in generale, il riottenimento di un corretto meccanismo dell’udito e dell’integrità dell’orecchio medio. La timpanoplastica può essere associata a una mastoidectomia o ad una ossiculoplastica, come avviene nella chirurgia del colesteatoma.
La miringoplastica è la ricostruzione chirurgica, parziale o totale, della membrana timpanica e può essere realizzata sia in anestesia locale che in anestesia generale. La miringoplastica può costituire una delle fasi della timpanoplastica oppure rappresentare un atto chirurgico isolato; in quest’ultimo caso viene definita miringoplastica semplice ed è indicata nelle perforazioni post-otitiche e post-traumatiche.
Timpano
Il timpano o “membrana timpanica” è una struttura dello spessore di pochi decimi di millimetro, che viene posta in vibrazione dalle onde sonore e trasmette la loro energia alla catena degli ossicini. Per proteggerla dai traumi, la natura ha collocato la sottile membrana in profondità dentro il cranio, a circa 3 cm dalla superficie. Il condotto uditivo che conduce alla membrana è dotato di due curvature che servono ad evitare impatti diretti di corpi estranei. Malgrado ciò può accadere che la membrana venga accidentalmente forata.
Cause frequenti di perforazione del timpano
La perforazione del timpano può avvenire a causa di:
- uso errato di bastoncini per la pulizia dell’orecchio;
- traumi, spesso pugni o schiaffi molto forti;
- tuffi;
- barotrauma (cambiamento dalla pressione atmosferica);
- incidenti stradali o sportivi;
- otite media cronica purulenta;
- corpi estranei diversi, dalle cuffie auricolari fino al tappo di una penna.
Nel primo caso il meccanismo è diretto e consiste nello sfondamento delle membrana durante un movimento del bastoncino. Nel caso degli schiaffi e dei tuffi si tratta invece di un meccanismo indiretto: lo schiaffo ed il tuffo causano un esplosivo aumento della pressione dell’aria nel condotto uditivo che, come un proiettile, lacera la membrana timpanica. Incidenti di varia natura possono danneggiare il timpano in modo diretto e/o indiretto. Un caso a parte è rappresentato dal barotrauma, un meccanismo causato da un rapido cambiamento della pressione atmosferica che agisce sulla superficie della membrana timpanica, come può avvenire durante voli in aereo o immersioni. In tal caso la lacerazione della membrana avviene in seguito alla messa in tensione della stessa da parte della forte differenza pressoria.
Sintomi di perforazione del timpano
Al momento della perforazione il paziente avverte un forte dolore con un immediato calo di udito, fischi nell’orecchio e la perdita di gocce di sangue dal condotto uditivo. Può essere presente una breve vertigine. I segni e sintomi potenzialmente associati ad una perforazione timpanica, sono:
- ronzii;
- acufeni;
- ipoacusia;
- sordità improvvisa;
- udito ovattato;
- otorragia (sangue dall’orecchio);
- vertigini;
- febbre;
- otalgia (dolore irradiato all’orecchio);
- otodinia (dolore all’orecchio);
- otorrea (fuoriuscita di pus dall’orecchio);
- rinorrea (naso che cola);
- prurito;
- nausea;
- vomito;
- malessere generale;
- astenia (mancanza di forze);
- mal di testa;
- fratture di LeFort;
- ipertensione arteriosa;
- ansia;
- dipsnea (diffoltà respiratoria);
- tachipnea o bradipnea (aumento o diminuzione della frequenza respiratoria);
- tachicardia o bradicardia (aumento o diminuzione della frequenza cardiaca);
- difficoltà motorie (ad esempio difficoltà a camminare);
- difficoltà sensitive (ad esempio visione offuscata);
- incapacità di seguire i movimenti con gli occhi;
- epistassi (sanguinamento dal naso);
- sonnolenza;
- svenimento;
- arresto cardiorespiratorio;
- nei casi più gravi (ad esempio traumi severi alla testa con emorragia cerebrale) si possono verificare coma o morte del paziente.
I segni e sintomi associati aiutano il medico nella diagnosi differenziale. Il materiale che fuoriesce dall’orecchio può essere sangue rosso vivo o di un rosso vagamente più scuro, da solo o associato a pus (otorrea), cerume, liquor, vari tipi di tessuto (osseo, cerebrale…): il tipo di materiale emesso è un altro elemento importante che aiuta il medico a raggiungere rapidamente una diagnosi.
Diagnosi
La diagnosi di perforazione timpanica è effettuata in una visita otorinolaringoiatrica ed è basata su anamnesi (raccolta dei sintomi e dati del paziente) e su esame obiettivo con otoscopia. Altri esami che possono essere svolti sono l’esame audiometrico, l’esame impedenzometrico ed indagini radiografiche come TAC e risonanza magnetica. Altri esami potrebbero essere necessari in base alla causa a monte che ha determinato la perforazione della membrana timpanica.
Leggi anche:
- Timpano perforato: cause, sintomi, rischi, timpanoplastica, guarigione
- Corpo estraneo incastrato nell’orecchio: cosa fare, come toglierlo
Trattamento
Le perforazioni del timpano di piccole dimensioni, possono in alcuni casi rimarginarsi in modo del tutto spontaneo e non lasciare sequele come deficit uditivi. Le perforazioni di dimensioni maggiori possono rendere necessaria la ricostruzione chirurgica della membrana timpanica (timpanoplastica) che dovrebbe iniziare entro 18 settimane dalla perforazione del timpano. La decisione di effettuare o non effettuare la timpanoplastica, spetta all’otorinolaringoiatra.
Controindicazioni a una timpanoplastica
Le controindicazioni principali, sono:
- secrezione attiva dall’orecchio medio;
- allergia con congestione nasale;
- otite esterna;
- bambini di età inferiore ai 3 anni (o 7 anni, a seconda dell’autore).
Procedura di una timpanoplastica
In una timpanoplastica il medico pratica una incisione dietro l’orecchio in modo da poter prelevare la membrana timpanica. A questo punto si può effettuare un trapianto dal muscolo superiore autologo, oppure utilizzare un biomateriale come membrana per coprire la perforazione.
Durata
La timpanoplastica dura generalmente un’ora circa, salvo complicazioni.
Anestesia
La timpanoplastica viene generalmente effettuata in anestesia locale, in regime di day hospital.
Rischi e complicanze di una timpanoplastica
I rischi e complicanze possibili di una timpanoplastica, sono:
- complicanze anestesiologiche legate ai rischi dell’anestesia generale;
- dolore nella regione dell’intervento, che aumenta con la masticazione e che, comunque è ben controllabile farmacologicamente;
- edema, cioè aumento abnorme del liquido interstiziale dei tessuti, nella regione temporale;
- ematoma, cioè raccolta di sangue che si forma nello spessore di un tessuto nella regione temporale con estensione alle palpebre dell’occhio dello stesso lato dell’orecchio operato;
- infezione della ferita retro-auricolare;
- infezione dell’innesto con necrosi di parte (con possibile riperforazione della nuova
membrana timpanica) o di tutta la neo-membrana, pertanto ogni fuoriuscita di secrezione mucopurulenta dal condotto uditivo esterno dell’orecchio operato deve essere segnalata al chirurgo operatore; - retrazione della nuova membrana timpanica con possibile perforazione marginale;
- imperfetto posizionamento della nuova membrana timpanica o dei suoi rapporti con la catena ossiculare, con insuccesso della trasmissione del suono (per esempio
medializzazione); - rigidità della catena ossiculare per cicatrici anche preesistenti, con insuccesso della
trasmissione del suono (ipoacusia trasmissiva); - restringimento del condotto uditivo esterno;
- disturbi del gusto e secchezza della bocca, in genere reversibili: per lesione di un nervo (chorda tympani) che passa nell’orecchio medio e deputato all’innervazione del 1/3 anteriore della lingua del lato operato;
- insuccesso funzionale con assenza di guadagno uditivo e /o perforazione della nuova membrana timpanica;
- peggioramento funzionale con aggravamento dell’ipoacusia;
- grave perdita dell’udito (sordità profonda);
- condrite, cioè infiammazione della cartilagine dell’orecchio che, in casi estremi, può esitare nella deformazione di parte del padiglione auricolare;
- cicatrizzazione esuberante della cute (cheloide), evento generalmente legato ad una
caratteristica congenita del paziente oppure reazione abnorme a seguito di esposizione a raggi solari in estate; - peggioramento di acufeni già presenti: dopo l’intervento generalmente gli acufeni diminuiscono, ma in rari casi, possono peggiorare.
- comparsa di acufeni: occasionalmente un paziente senza acufeni pre-operatori, li può accusare dopo l’intervento quando si verifica un danno neurosensoriale, con perdita uditiva fino alla sordità totale (cofosi);
- vertigini che possono durare da pochi giorni ad un mese e presentarsi isolate o
accompagnate da acufeni e/o da perdita uditiva; - formazione di un colesteatoma (tumore benigno che però deve essere asportato
chirurgicamente), anch’essa molto rara, per passaggio di cellule epiteliali nel cavo
timpanico; - paralisi del nervo facciale, rarissima e generalmente, con un trattamento adeguato,
temporanea, caratterizzata da paralisi dei muscoli della metà della faccia del lato interessato e perdita della motilità e mimica facciale nonché mancata chiusura della palpebra. Può avvenire a seguito di un edema del nervo o per traumatismo chirurgico. In alcuni rarissimi casi è purtroppo irreversibile; - formazione di orecchio ad ansa (orecchio a sventola) dovuto all’approccio retro-auricolare, reversibile generalmente in 2-3 mesi.
Alcune complicanze si verificano più frequentemente, come dolore, edema, sanguinamento e infezioni, mentre altre sono molto rare, come le complicanze gravi legate all’anestesia o la paralisi del nervo facciale. Alcune complicazioni sono lievi e tendono a scomparire in pochi giorni in modo spontaneo, altre sono più severe e necessitano l’intervento del medico. Alcune potrebbero essere irreversibili.
Guarigione e convalescenza
Dopo una timpanoplastica il paziente necessita di 2 settimane di riposo psicofisico, in cui deve evitare:
- sforzi intensi;
- immersioni in acqua;
- gite in alta montagna;
- viaggi in aereo;
- movimenti improvvisi e rapidi della testa;
- sport di contatto;
- esercizio fisico intenso;
- sforzi intensi e prolungati;
- rumori intensi e prolungati;
- il soffiarsi il naso con grande sforzo;
- cautela, per evitare sbalzi di pressione eccessivi.
Nella fase post-operatoria le ferite devono rimanere asciutte fino alla completa guarigione; i punti di sutura sono rimossi generalmente dopo circa una settimana dall’operazione e dopo 3 settimane sono rimosse anche le medicazioni. In caso di dolore, il paziente può assumere FANS (antinfiammatori non steroidei) o paracetamolo (Tachipirina). Generalmente il paziente e il suo udito risultano perfettamente guariti dopo circa un mese dall’intervento, ma tale range temporale è molto condizionato da vari fattori come età del paziente e sue eventuali altre patologie che potrebbero rallentare la guarigione (diabete, ipertensione, malattie della coagulazione…).
IMPORTANTE: I viaggi in aereo e le immersioni possono essere svolti solo DOPO il consenso del medico.
Timpanoplastica non riuscita
La timpanoplastica ha successo statisticamente in circa il 90% dei casi. In un caso su dieci, la timpanoplastica non riesce a ricostruire il timpano. In alcuni casi il timpano può tornare a perforarsi nello stesso punto “riparato” o in un punto diverso. L’operazione potrebbe essere ripetuta.
Timpanoplastica nei bambini
I bambini hanno rapidi cambiamenti fisiologici e anatomici della tuba di Eustachio a causa della crescita, per questo motivo spesso la timpanoplastica si tende ad evitare al di sotto dei 7 anni di età (alcuni autori spostano questo limite a 3 anni di età).
Leggi anche:
- Visita otorinolaringoiatrica: come si svolge, fa male, costo
- Sordità da lieve a profonda: cause, tipi, apparecchi acustici
- Ipoacusia: significato, cause, sintomi, cure
- Esame audiometrico: procedura, valori normali e patologici, costo
- Esame impedenzometrico: cos’è, come si svolge, risultati, valori normali
- Lavaggio auricolare: procedura, fa male, costo
- Neurinoma dell’acustico: sintomi iniziali e tardivi, intervento, ripresa
- Otite media acuta purulenta: perforazione, complicanze, contagio
- Otite media cronica purulenta: perforazione, complicanze, contagio
- Otite media cronica colesteatomatosa: significato, sintomi, cura
- Barotrauma da sovradistensione e da mancata compensazione
- Catena degli ossicini dell’orecchio: martello, incudine, staffa
- Ricostruzione catena ossiculare (ossiculoplastica): complicanze e convalescenza
- Miringite, l’infiammazione del timpano: diagnosi, cura, rischi
- Miringotomia con drenaggio transtimpanico nella terapia delle otiti
- Sangue dall’orecchio (otorragia): cause, cosa fare, quando preoccuparsi
- Otorrea (liquido dall’orecchio): acquosa, sierosa, ematica, purulenta, rimedi
- Otalgia (dolore irradiato all’orecchio): cause, rimedi, cura, farmaci
- Otodinia: significato, sintomi associati, quando andare dal medico
- Colesteatoma congenito e acquisito: cause, sintomi e terapia
- Intervento chirurgico di mastoidectomia: procedura e complicanze
- Disfunzione tubarica e otite media effusiva
- Otoscopia del condotto uditivo e del timpano: immagini, funzione
- Otomicroscopia: cos’è, a cosa serve, è dolorosa, quanto costa?
- Rinoscopia anteriore e posteriore: costo, è dolorosa e fa male?
- Fibroendoscopia nasale e laringea: è dolorosa, costo
- I migliori otoscopi professionali: marca, prezzo, come si usano
- Esame vestibolare positivo o negativo: come si svolge, è fastidioso, a cosa serve?
- Analisi posturale: un esame che individua gli squilibri corporei
- Perdita di equilibrio, vertigini, capogiri: cause, diagnosi e cure
- Vertigine parossistica posizionale (cupololitiasi): durata e guarigione
- Idrope endolinfatica all’orecchio e vertigini: guarigione, dieta, cura
- Sindrome da deiscenza del canale semicircolare superiore
- Sistema uditivo centrale e periferico: componenti e percorso del suono
- Otoliti e vertigine parossistica posizionale
- Differenza tra sordità e ipoacusia
- Corteccia uditiva primaria e secondaria: anatomia e funzioni in sintesi
- Perché i problemi all’orecchio determinano perdita di equilibrio?
- Potenziali evocati vestibolari miogeni (VEMPs)
- Occhiali di Frenzel: cosa sono, a cosa servono,quanto costano?
- Fenomeno di Tullio: quando un rumore causa vertigine
- La perforazione traumatica del timpano: sintomi e cura
- Otite esterna acuta: cause, sintomi e rimedi
- Differenza tra otite esterna, media ed interna con diagnosi e cure
- Tappo di cerume: perché si forma e come si elimina
- Stappare le orecchie da acqua, cerume, catarro e pressione con rimedi casalinghi
- Labirintite e vertigini: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Test di Romberg: cos’è, a che serve, come si esegue
- Doccia nasale rinowash: cos’è, quando si usa e come si usa
- Sindrome di Ménière e vertigini: sintomi, cause e cura
- Orecchio esterno: anatomia e funzioni in sintesi
- Orecchio medio: anatomia e funzioni in sintesi
- Orecchio interno: anatomia e funzioni in sintesi
- Sordità improvvisa: quali possono essere le cause e le terapie?
- Lingua dei segni italiana: cos’è, come impararla, alfabeto, esempi
- Orecchio: a che serve e come funziona?
- Cosa significa “diottria”? Che significa avere 10/10 di vista?
- Otosclerosi cocleare: sintomi, cause, gravidanza ed intervento
- Fischio all’orecchio (acufene): significato, cure, quando è pericoloso
- Orecchie a sventola: rimedi naturali per adulti e bimbi senza intervento
- Mal d’auto, di mare, d’aereo: cinetosi, rimedi e farmaci per bambini ed adulti
- Problemi all’orecchio e perdita dell’udito: cause, sintomi e cure
- Quali frequenze riesce ad udire l’orecchio umano?
- Neurite ottica: sintomi, cause e terapie
- Microtia ed anotia: la malformazione congenita dell’orecchio
- Mastoidite, cos’è e dove si trova il mastoide?
- Dove si trovano le corde vocali: anatomia e funzioni in sintesi
- Polipi, noduli e granulomi delle corde vocali: cause, sintomi e cure
- Differenze tra orecchio destro e sinistro
- Perché alcuni rumori ci fanno venire i brividi e sono così fastidiosi?
- Differenza tra otite ed orecchioni (parotite)
- Differenza tra otite, otalgia ed otodinia
- Differenza tra otite e tappo di cerume
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenza tra disfagia ostruttiva ed occlusione intestinale
- Pienezza auricolare (orecchie tappate): cause, cure, complicazioni e quando chiamare il medico
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- Raffreddore: rimedi naturali e farmacologici
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Distacco di retina: sintomi, cure, intervento ed esiti
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Differenze tra ileo meccanico ed ileo paralitico
- Differenza tra disfagia ai liquidi e ai solidi
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
