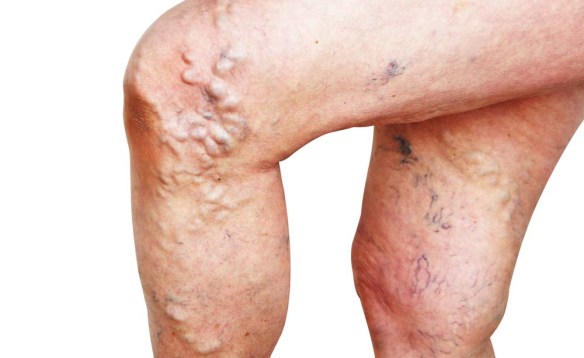
 La sindrome angio-osteoipertrofica è un raro disordine congenito (cioè già presente alla nascita) in cui i vasi sanguigni e/o linfatici non si formano correttamente. Le tre caratteristiche principali sono:
La sindrome angio-osteoipertrofica è un raro disordine congenito (cioè già presente alla nascita) in cui i vasi sanguigni e/o linfatici non si formano correttamente. Le tre caratteristiche principali sono:
- malformazioni vascolari dei vasi capillari, venosi e linfatici;
- varici venose;
- ipertrofia unilaterale dei tessuti molli e scheletrici, di solito a livello dell’estremità inferiore.
È simile, sebbene distintamente separata dalla meno comune sindrome di Parkes Weber.
Denominazioni
La sindrome angio-osteoipertrofica è anche chiamata:
- sindrome di Klippel-Trénaunay;
- sindrome di Klippel-Trénaunay-Weber (in disuso);
- ipertrofia emangiectasica.
Non deve essere confusa con la sindrome di Weber, con la sindrome di Sturge-Weber e con la sindrome di Parkes Weber. In inglese viene chiamata:
- angio-osteohypertrophy syndrome;
- Klippel-Trénaunay syndrome;
- Klippel-Trénaunay-Weber syndrome;
- hemangiectatic hypertrophy.
Eponimo
La sindrome angio-osteoipertrofica viene anche chiamata sindrome di Klippel-Trénaunay (in passato anche “sindrome di Klippel-Trénaunay-Weber”): essa deve il suo nome al medico internista francese Maurice Klippel (1858 – 1942), al suo collega Paul Trénaunay ed al dermatologo inglese Frederick Parkes Weber (1863 – 1962).
Storia
Anche se la scoperta della sindrome angio-osteoipertrofica può essere datata nel 1832 grazie al lavoro condotto da Isidore Geoffroy Saint-Hilaire, i primi studi più specifici si sono avuti da Maurice Klippel e Paul Trénaunay nel 1900. A questo studi si aggiunsero quelli simili condotti nel 1907 da Frederick Parkes Weber, tanto che la sindrome venne denominata “sindrome di Klippel-Trénaunay-Weber”. Weber aggiunse nella sintomatologia la presenza di fistole arterovenose, riscuotendo però in seguito forti contrasti nel mondo scientifico, tanto che oggi la sindrome di Parkes Weber è considerata un’entità separata che include le tre caratteristiche principali della sindrome angio-osteoipertrofica associate a fistole arterovenose.
Esenzione
La sindrome in Italia è riconosciuta dal Ministero della Sanità come malattia rara con codice RN1510, pertanto il soggetto portatore della sindrome è esente da pagamenti sanitari correlati.
Epidemiologia
La sindrome angio-osteoipertrofica colpisce uomini e donne allo stesso modo e non è limitata a nessun gruppo razziale. E’ rara. E’ congenita (già presente alla nascita).
Cause
La sindrome angio-osteoipertrofica non ha cause chiare. Non è certo se sia di natura genetica; secondo alcuni avrebbe una trasmissione autosomica dominante. Ci sono alcune prove che potrebbe essere associata a una traslocazione in t(8;14)(q22.3;q13). Alcuni ricercatori hanno suggerito che AGGF1 abbia un’associazione. In molti casi è stata identificata una mutazione somatica del gene PIK3CA. Poiché questa alterazione non coinvolge le cellule germinali, cioè la cellula uovo o lo spermatozoo, la malattia non sarebbe potuta essere trasmessa alla prole, tuttavia sono state descritte alcune famiglie con più membri affetti; è verosimile pertanto che le basi molecolari siano eterogenee.

Sintomi e segni caratteristici
La sindrome angio-osteoipertrofica normalmente coinvolge un arto, di solito quello inferiore; più raramente coinvolge più arti, oppure il tronco, il volto o, ancora più raramente, il corpo intero. La sindrome ha tre segni distintivi:
- malformazioni vascolari dei vasi capillari, venosi e linfatici;
- ipertrofia ossea di una parte del corpo, frequente è l’allungamento di una delle gambe (nel 67% dei casi; più raramente si verifica un accorciamento);
- vene varicose: le varici venose sono presenti sempre sullo stesso lato della lesione patologica e gli studiosi sono d’accordo nel ritenere che quando il bambino inizia a camminare le varici diventino più evidenti. Le varici possono comparire anche sull’intero arto inferiore, dal piede fino ai glutei. Sono state studiate anche varici venose negli organi interni (vescica, colon) ma su questo non c’è concordanza tra gli studiosi.
Una quarta caratteristica, presente nel 98% dei casi, è il nevo vinoso (anche detto nevo flammeo, naevus flammeus o emangioma piatto), presente sul volto: in questo caso si parla di “sindrome di Klippel-Trenaunay atipica“. A differenza degli emangiomi, il nevo vinoso non regredisce spontaneamente con l’età. La sindrome può interessare i vasi sanguigni, i vasi linfatici o entrambi. La condizione si presenta più comunemente con entrambi gli interessamenti.
Sintomi e segni meno frequenti
Altri sintomi e segni meno diffusi della sindrome angio-osteoipertrofica, sono:
- dermatiti;
- ipertermia;
- macrocefalia e megaloencefalia con viso asimmetrico;
- glaucoma;
- mani e piedi grandi;
- macrodattilia;
- edema non infiammatorio con gonfiore e pesantezza dell’arto;
- ulcere cutanee;
- osteosclerosi;
- osteoporosi;
- calcificazioni endocraniche.
- Complicanze renali e complicanze vascolari gravi (emorragie, tromboflebiti, embolie polmonari ed altri eventi ischemici).
Complicanze
I pazienti con sindrome angio-osteoipertrofica con coinvolgimento importante del circolo venoso sperimentano un aumento del dolore e complicazioni come le tromboflebiti e l’ulcerazione venosa negli arti inferiori. La sindrome, qualora siano presenti malformazioni vascolari di grandi dimensioni, è a rischio di formazione di coaguli di sangue nella lesione vascolare, che possono migrare ai polmoni (embolia polmonare) o finire nel circolo cerebrale o cardiaco, determinando ictus cerebrali ed infarti del miocardio. Se c’è un flusso sanguigno di grande volume attraverso la lesione, può svilupparsi un’insufficienza cardiaca ad alta gittata a causa dell’incapacità del cuore di generare una gittata cardiaca sufficiente. Molto più rare sono le emorragie, ma che possono essere gravi se interessano il tessuto cerebrale. In alcuni casi si verificano complicanze renali.
Diagnosi
La diagnosi della sindrome angio-osteoipertrofica si serve di
- anamnesi;
- esame obiettivo (in particolare si osserva la presenza delle vene varicose e delle alterazioni ossee, oltre alla presenza di un nevo vinoso);
- tomografia computerizzata (per le alterazioni ossee);
- ecografia con colordoppler, angiografia e angioscintigrafia (per le alterazioni vascolari).
Diagnosi differenziale
La diagnosi differenziale si pone nei confronti di:
- sindrome di Parkes Weber;
- sindrome di Proteo;
- macrodistrofia lipomatosa;
- sindrome di Sotos;
- sindrome CLOVES;
- acromegalia;
- gigantismo;
- sindrome di Weaver-Smith;
- neurofibromatosi di tipo 1.
Terapia
La sindrome angio-osteoipertrofica è una condizione complessa e nessun trattamento unico è applicabile a tutti i pazienti. Il trattamento viene deciso caso per caso. Al momento, molti dei sintomi possono essere trattati, ma non esiste una cura definitiva per la sindrome. La chirurgia è utile in caso di malformazioni ossee importanti. Gli episodi di tromboflebite e cellulite vanno trattati con farmaci anti-infiammatori ed antibiotici. Le malformazioni artero-venose intraossee possono essere trattate mediante puntura diretta ed occlusione, oppure, eventualmente, con l’embolizzazione mediante catetere. Le fistole dei tessuti molli possono essere trattate con l’embolizzazione mediante catetere o con un intervento chirurgico di resezione.
Terapie chirurgiche
L’approccio chirurgico può essere utile se le malformazioni ossee sono importanti. Il tasso di successo immediato per il trattamento delle vene varicose è di circa il 40%, l’escissione della malformazione vascolare è possibile nel 60% dei casi, le operazioni di correzione della deformità ossea e la correzione della lunghezza degli arti (epifisiodesi) hanno il 90% circa di successo. Tutte le procedure hanno dimostrato un alto tasso di recidiva nel follow-up. La gestione chirurgica primaria della sindrome ha però dei limiti: è necessario sviluppare approcci non chirurgici per offrire una migliore qualità di vita ai pazienti.
Terapie non chirurgiche
La scleroterapia è un trattamento per vene e malformazioni vascolari specifiche nell’area interessata. Implica l’iniezione di una sostanza chimica nelle vene anormali per causare ispessimento e ostruzione dei vasi mirati. Tale trattamento può consentire la ripresa del normale flusso sanguigno. È una procedura medica non chirurgica, solo lievemente invasiva. La scleroterapia con schiuma ecoguidata è il nuovo trattamento all’avanguardia che potrebbe potenzialmente risolvere molte grandi malformazioni vascolari. Le terapie compressive stanno trovando sempre più impiego negli ultimi anni. Il problema più grande con la sindrome angio-osteoipertrofica è però che il flusso sanguigno e/o il flusso linfatico possono essere ostacolati e si accumulano nell’area interessata. Ciò può causare dolore, gonfiore, infiammazioni e, in alcuni casi, anche ulcerazioni e infezioni. Tra i bambini più grandi e gli adulti, gli indumenti compressivi possono essere utilizzati per alleviare quasi tutti questi problemi e, se combinati con l’elevazione dell’area interessata e una corretta gestione, possono portare a uno stile di vita confortevole per il paziente senza alcun intervento chirurgico. Anche gli indumenti compressivi vengono utilizzati di recente dopo una procedura di debulking per mantenere i risultati della procedura. Per il trattamento precoce di neonati e bambini piccoli con KTS, gli indumenti compressivi personalizzati non sono pratici a causa del tasso di crescita. Possono essere utilizzati impacchi e massaggi linfatici. Sebbene gli indumenti compressivi o la terapia non siano appropriati per tutti, sono relativamente economici (rispetto alla chirurgia) e hanno pochi effetti collaterali. I possibili effetti collaterali includono un leggero rischio che i fluidi si possano accumulare o che la stessa terapia compressiva ostacoli ulteriormente la circolazione alle estremità colpite. E’ importante anche la pratica di attività sportiva (preferibilmente non facente carico sull’arto interessato, consigliabile il nuoto) al fine di sviluppare la muscolatura dell’arto e ostacolare l’ulteriore espansione dei vasi superficiali. Esistono infine anche particolari farmaci, quali il sunitinib che vengono somministrati per alleviare le altre manifestazioni correlate quali le ulcere.
Leggi anche:
- Sindrome di Parkes Weber: cause, sintomi, diagnosi, terapie, prognosi
- Macrodistrofia lipomatosa: cause, sintomi, diagnosi, terapie
- Sindrome di Proteo: storia, cause, sintomi, diagnosi, terapie, complicanze
- Sindrome CLOVES: cause, sintomi, complicanze, diagnosi e terapia
- Sindrome di Sotos: cause, sintomi, diagnosi, terapia e prognosi
- Sindrome di Weaver-Smith: cause, sintomi, diagnosi, terapia e prognosi
- Gigantismo: cause, sintomi, diagnosi, terapia e prognosi
- Emimegaloencefalia: cause, sintomi, diagnosi, terapia e prognosi
- Sindrome di Proteo: l’uomo che non può smettere di crescere
- Quando essere troppo alti è una malattia: il gigantismo
- Differenza tra gigantismo ed acromegalia
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Flebite: cos’è, quando preoccuparsi, terapie, esercizi, è mortale?
- Flebotrombosi: cause, sintomi, rischi e trattamento
- Trombosi venosa profonda: cause, terapie, tempi di guarigione, rischi
- Differenza tra flebite, flebotrombosi, tromboflebite, trombosi venosa profonda
- Tromboflebite superficiale: significato, diagnosi, cure, rischi
- Sindrome di Sturge-Weber: cause, trasmissione, sintomi, diagnosi, cure
- Neurofibromatosi di tipo 1 (malattia di von Recklinghausen)
- Neurofibromatosi di tipo 2 (variante di Gardner e di Wishart)
- Sindrome di Rubinstein-Taybi: cause, sintomi, complicanze, diagnosi, terapie
- Acromegalia: cause, sintomi, diagnosi e trattamento
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Nanismo: sintomi, cura, cause, terapia, diagnosi e prevenzione
- Acondroplasia: diagnosi prenatale ecografica e aspettativa di vita
- Altezza: quando si può parlare di nanismo o gigantismo
- Quanto è alto l’uomo più alto del mondo?
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Ho dimenticato di assumere l’anticoagulante, cosa fare?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Segno di Collier: la retrazione della palpebra superiore dell’occhio
- Catetere venoso periferico: posizionamento e gestione infermieristica
- Cos’è la pressione venosa centrale e perché si misura?
- Differenza tra pressione venosa centrale e periferica
- Qual è la differenza tra arteria e vena?
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombo e placca aterosclerotica
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Autoregolazione ed importanza del flusso sanguigno cerebrale
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Differenza tra pressoterapia e linfodrenaggio
- E’ meglio il massaggio linfodrenante manuale o la pressoterapia?
- Differenza tra massaggio drenante e massaggio linfodrenante
- Differenza tra pressoterapia e cavitazione: quale preferire?
- Differenza tra pressoterapia e mesoterapia: quale preferire?
- Differenza tra massaggio linfodrenante e pressoterapia
- Linfodrenaggio manuale con metodo Vodder e Leduc: controindicazioni e tecniche
- Differenza tra pressoterapia e radiofrequenza: quale preferire?
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Differenza tra grande safena e piccola safena
- Differenza tra arteria femorale, poplitea, tibiale anteriore e del piede
- Differenza tra arteria brachiale, radiale, ulnare e della mano
- Differenza tra vena ascellare, brachiale, radiali, ulnari, cefalica e basilica
- Differenza tra vena grande safena, femorale e poplitea dell’arto inferiore
- Cos’è la pressione sistemica di riempimento?
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Differenza tra emogasanalisi arterioso e venoso
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Perché la pressione venosa è inferiore a quella arteriosa
- Come si misura la pressione arteriosa? Guida facile
- Coagulazione intravascolare disseminata (CID): cause e terapie
- Coagulazione del sangue, cascata coagulativa, fibrinolisi: spiegazione e schema
- Test della coagulazione PT, INR PTT, aPTT, TT: valori e significato
- Tempo di protrombina (PT): valori normali, INR alto, basso, cosa fare
- Tempo di tromboplastina parziale (PTT, aPTT): alto, basso, conseguenze
- Tempo di trombina (TT): valori normali, alto, basso, significato
- D-dimero alto in tumori, mestruazioni, gravidanza, infezioni
- Fibrina e fibrinogeno: valori, alto, basso e significato
- Emofilia: cos’è, diagnosi, sintomi, tipi, terapia e cura
- Emostasi fisiologica e chirurgica: significato e fasi
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Policitemia: sintomi, falsa, valori, cura, primaria e secondaria
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
