Piede diabetico
Con ferita in medicina si intende un tipo particolare di lesione, caratterizzata dall’interruzione traumatica di uno o più tessuti esterni o interni del corpo, causata da agenti esterni di varia natura che agiscono con modalità diversa. In relazione al percorso e alla profondità le ferite possono essere distinte in ferite superficiali (quando interessano esclusivamente lo strato cutaneo e sottocutaneo) o profonde, penetranti ed interne. In base al grado di contaminazione della ferita, quest’ultima può essere “pulita” o “contaminata”. Infine in base al meccanismo che l’ha determinata, una ferita può essere da taglio, da punta o di altro tipo (da arma da fuoco, lacero-contuse…).
Con “piaga” in medicina ci si riferisce ad un tipo particolare di ferita, caratterizzata dall’interruzione di uno o più tessuti esterni del corpo e provocata dall’ischemia (interruzione dei vasi sanguigni) e conseguente necrosi (morte cellulare) della cute e, in caso di piaga grave, dei tessuti sottostanti. Spesso le piaghe sono definite “ferite difficili” proprio perché – al contrario di ciò che avviene nella maggioranza delle ferite – le piaghe tendono ad essere “ferite croniche”, ovvero che non guariscono entro i 60 giorni dalla loro comparsa. L’interruzione del flusso sanguigno, che porta alla morte del tessuto ed alla formazione della piaga, può essere determinata da varie cause esterne ed interne al corpo.
Una delle cause esterne più frequenti di piaga sono le lesioni da decubito, cioè ferite che compaiono gradualmente in seguito alla pressione del peso del corpo su uno stesso punto della pelle, che viene compressa tra la prominenza ossea, (esempi tipici: anca o tallone) contro il letto o una sedia a rotelle. Le lesioni da decubito sono tipiche di persone che per motivi di disabilità fisica o anche psichica, hanno mobilità limitata o sono costretti a letto per lunghi periodi (coma, paralisi, frattura di femore in anziano…). La causa eziologica principale della piaga in questo caso è la pressione cronica, tuttavia è innegabile che la lesione è favorita da altri fattori, come ad esempio l’età avanzata del paziente o patologie croniche della circolazione.
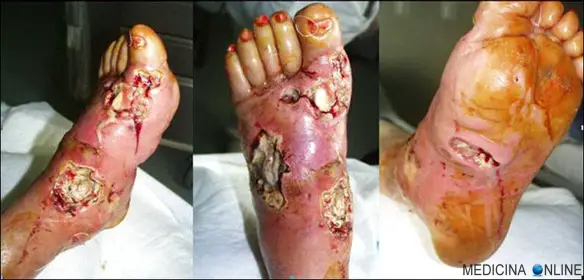
Altri esempi di causa di piaga sono le insufficienze di arterie e vene, per cui non arriva il corretto apporto di sangue nel tessuto cutaneo, specie negli arti, poiché sono zone dette “periferiche” e la pressione in essi è inevitabilmente minore rispetto alle zone centrali del corpo, più vicine al cuore. Ancora un’altra causa tipica può essere la patologia diabetica, la quale se non curata determina un danno nel microcircolo che porta ad ipoperfusione di parti del tessuto che vanno incontro facilmente ad ulcerazione, tipicamente ai piedi (vedi foto in alto).
La guarigione da una piaga è quindi molto lenta e spesso risulta difficile, se non impossibile, rimuovere la causa che l’ha determinata: ad esempio risulta difficile impedire la formazione di piaghe da decubito in un paziente tetraplegico. Per tale motivo l’attenzione del medico, dell’infermiere e dell’OSS dovrebbe essere focalizzata soprattutto nella prevenzione della comparsa di questo tipo di ferite (ad esempio mobilizzando passivamente periodicamente il paziente) piuttosto che nella cura, spesso molto complessa, specie se la piaga va in profondità e/o si infetta, mettendo in alcuni casi addirittura a rischio la vita del paziente.
Leggi anche:
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Piede diabetico: gradi di rischio, sintomi, diagnosi e terapia
- Decubito prono, supino, laterale: significato, posizione e lesioni
- Piede di Charcot: quali sono le cause della neuro-osteoartropatia?
- Differenze delle ferite da taglio, da punta, superficiali, profonde, pulite, sporche
- Differenza tra guarigione per prima, seconda e terza intenzione
- Differenza tra acqua ossigenata e disinfettante
- Differenza tra ulcera ed erosione con esempi
- Ulcera a stomaco, intestinale, da stress, perforante e sanguinante
- Differenza tra ulcera e piaga da decubito
- Differenza tra ulcera venosa e arteriosa
- Betadine 10% soluzione cutanea antisettica: foglio illustrativo
- Differenza tra ferita e lesione
- Differenza tra ferita ed abrasione
- Differenza tra ferita ed escoriazione
- Differenza tra abrasione ed escoriazione
- Piaghe e lesioni da decubito: l’importanza della prevenzione delle “ferite difficili”
- Differenza tra ferita settica ed asettica
- Differenza tra ferita, contusione e ferita lacero-contusa
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Diplegia: definizione, cause e sintomi
- Differenza tra arma bianca, da fuoco e da taglio
- Differenza tra arma da fuoco ed arma da sparo con esempi
- Differenza tra arma automatica e semiautomatica con esempi
- Ulcera diabetica: cause e tipi
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Perché la frattura di femore può portare alla morte del paziente?
- Posizione laterale di sicurezza: come, quando e perché può salvare una vita
- Posizione di Trendelenburg (antishock): cos’è e quando è consigliata
- Posizione di Trendelenburg inversa: cos’è e quando è consigliata
- Differenza tra Trendelenburg e Trendelenburg inversa
- Differenza tra prono o supino: significato e posizione
- Differenze tra sclerosi laterale amiotrofica (SLA) e sclerosi multipla
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
- Che significa somministrazione di un farmaco PER OS o PO?
- Via di somministrazione orale, per os: vantaggi e svantaggi
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Meglio Aspirina o Ibuprofene?
- Differenza tra acqua distillata e demineralizzata e loro usi
- L’acqua demineralizzata è potabile? Si può bere o può dare danni alla salute?
- L’acqua distillata è potabile? Si può bere o può dare danni alla salute?
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Diarrea in vacanza: attenzione all’alimentazione!
- Diarrea del viaggiatore: consigli per prevenirla e curarla
- Gli alimenti più lassativi: addio stitichezza!
- Feci dalla bocca: il vomito fecaloide
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Quanti litri e percentuale di acqua sono presenti nel nostro corpo?
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Le tue unghie dicono molto sulla tua salute: ecco come leggerle
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie

 Un piede diabetico è un piede che presenta i sintomi del diabete mellito o di una sua qualsiasi complicazione a lungo termine (o “cronica”). Le patologie che più spesso compromettono la funzione o la struttura del piede sono la neuropatia diabetica (in tal caso si parla di piede neuropatico) e l’arteriopatia (si parla di piede ischemico).
Un piede diabetico è un piede che presenta i sintomi del diabete mellito o di una sua qualsiasi complicazione a lungo termine (o “cronica”). Le patologie che più spesso compromettono la funzione o la struttura del piede sono la neuropatia diabetica (in tal caso si parla di piede neuropatico) e l’arteriopatia (si parla di piede ischemico).