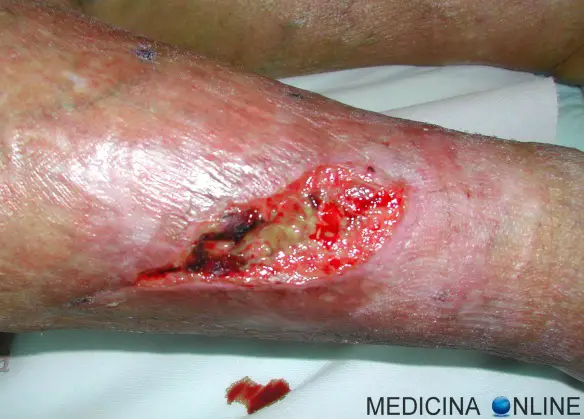
 Il termine “ulcera” in medicina indica una soluzione di continuo (cioè una interruzione) del rivestimento mucoso di un tessuto/organo, di diametro maggiore di 3 mm e di forma generalmente rotondeggiante od ovalare con margini più o meno netti. La lesione ulcerosa ha inoltre tre caratteristiche:
Il termine “ulcera” in medicina indica una soluzione di continuo (cioè una interruzione) del rivestimento mucoso di un tessuto/organo, di diametro maggiore di 3 mm e di forma generalmente rotondeggiante od ovalare con margini più o meno netti. La lesione ulcerosa ha inoltre tre caratteristiche:
- ha una riparazione lenta, difficoltosa o addirittura può essere caratterizzata da assente cicatrizzazione;
- ha scarsa tendenza alla risoluzione spontanea, anzi tende ad aumentare di gravità e dimensione;
- ha la capacità di penetrare a fondo nel tessuto fino ad arrivare alla completa perforazione della parete del viscere.
Le ulcere possono essere classificate in:
- ulcere artero-venose (ulcere venose ed ulcere arteriose);
- ulcere angiodermitiche;
- ulcere nel linfedema;
- ulcere post-traumatiche.
Le ulcere da insufficienza artero-venosa sono frequenti nei diabetici e si associano a fattori di rischio cardiocircolatorio (età, ipertensione arteriosa, tabagismo, obesità, dislipidemie, carenza di inibitori fisiologici della coagulazione, omocistinuria, neoplasie, interventi chirurgici, traumi, gravidanze, etc.).
Le ulcere da insufficienza venosa sono in genere l’esito di una insufficienza venosa cronica con conseguente aumento della permeabilità vascolare, deposizione di fibrina, fenomeni trombotici e trombo flebitici, acidosi tissutale locale ed infine riduzione dell’apporto di O2 tissutale con necrosi e formazione di lesioni ulcerative. Poiché il danno di questa eccessiva pressione dipende dalla differenza di pressione fra il sangue nelle vene e la pressione nei tessuti, aumentando la pressione nei tessuti la cellula torna ad ossigenarsi. Per fare questo serve un bendaggio non elastico, che eserciti una bassa pressione quando il paziente sta fermo e che invece comprima i muscoli quando il paziente cammina. Il bendaggio viene fatto dal medico insieme alla medicazione e rimosso quando la medicazione viene sostituita, cioè ogni 10-12 giorni circa. Guarita l’ulcera il paziente indosserà una calza elastica terapeutica o se il problema della ipertensione venosa dipende dalle vene varicose si procederà ad una correzione emodinamica CHIVA.
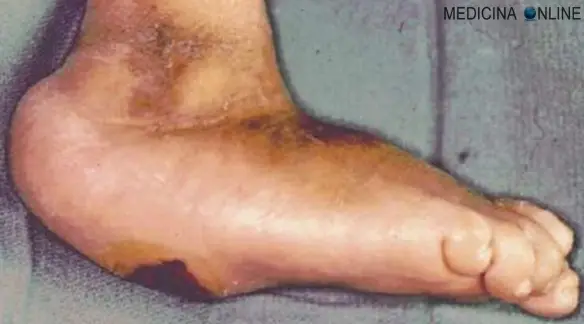
L’ulcerazione arteriosa è dovuta invece ad un ridotto apporto di sangue arterioso all’arto inferiore causata quasi sempre a malattia aterosclerotica delle grandi e medie arterie. Altre cause includono il diabete, tromboangioite (come la malattia di Bürger), vasculite, pioderma gangrenoso, talassemia e anemia falciforme, alcuni dei quali possono predisporre alla formazione di un ateroma (una placca formata da grassi, proteine e tessuto fibroso che si forma nella parete delle arterie e configura il quadro dell’aterosclerosi). Ulteriori danni al sistema arterioso si verificano con ipertensione concomitante con danno dello strato intimale dell’arteria. La riduzione dell’apporto di sangue arterioso porta a risultato come l’ ipossia e il danno tissutale. Episodi trombotici e ateroembolici possono contribuire al danno dei tessuti e la formazione di ulcere. L’ulcerazione arteriosa si verifica spesso dopo un trauma apparentemente banale o come il risultato di una pressione localizzata. La malattia vascolare periferica è più comune negli uomini di età superiore a 45 e le donne di età superiore a 55 e i pazienti possono avere una storia familiare di malattia aterosclerotica precoce. Fattori di rischio modificabili per la malattia vascolare periferica includono il fumo, iperlipidemia, ipertensione, diabete e obesità, con associata diminuzione di attività. I pazienti possono anche avere una storia di problemi vascolari generalizzate, quali infarto del miocardio, angina, ictus, e claudicatio intermittens.
Leggi anche:
- Differenza tra ulcera ed erosione con esempi
- Ulcera a stomaco, intestinale, da stress, perforante e sanguinante
- Differenza tra ulcera e piaga da decubito
Dolore ed ulcerazione
- Il dolore da ulcerazione arteriosa può essere presente a riposo e può essere alleviato dall’abbassare la gamba fuori dal letto oppure dal dormire in poltrona con le gambe giù.
- Il dolore da ulcerazione arteriosa si accentua con la sopraelevazione dell’arto (a differenza del dolore tipico da ulcerazione venosa).
- Il dolore da ulcerazione arteriosa solitamente inizia in posizione distale rispetto all’ostruzione, muovendosi prossimamente come una progressione ischemica.
- L’ ulcera stessa è spesso dolorosa, sia quella arteriosa che venosa.
Caratteristiche e sintomi delle ulcere arteriose
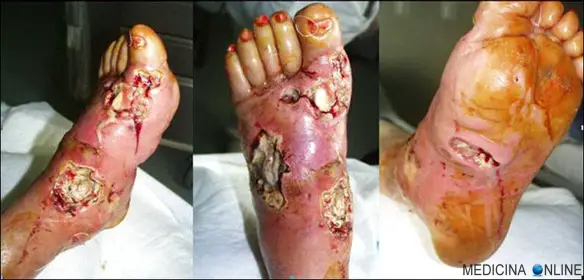
Solitamente le ulcere arteriose insorgono lateralmente sulla gamba ed hanno bordi netti, mentre invece le ulcerazioni venose insorgono più spesso sulla superficie mediale o laterale della gamba e sono circondate da aree di cute atrofica e sclerotica. L’ulcerazione arteriosa in particolare si verifica spesso sopra le dita dei piedi, talloni, e prominenze ossee del piede. L’ulcera appare “perforata”, con bordi ben delimitate e pallida, non granuleggiante, spesso di base necrotica. La pelle circostante può esibire eritema scuro e può essere fredda al tatto, glabra, sottile e fragile, con una tessitura lucida. Le unghie si ispessiscono e diventano opache e potrebbero cadere. Può verificarsi anche gangrena delle estremità. L’ esame del sistema arterioso può mostrare una ridotta o assente polso nel dorso del piede e nelle arterie tibiali posteriori. Ci possono essere soffi nelle arterie prossimali delle gambe, indicando la presenza di aterosclerosi. I pazienti con ulcere arteriose hanno un ridotto tempo di riempimento capillare. Con il normale riempimento capillare, dopo la compressione del dito grosso o dorso del piede per pochi secondi, il colore della pelle dovrebbe tornare alla normalità in meno di due o tre secondi. Il ritardo nel ritorno del colore normale è indicativo di compromissione vascolare. Un ritardo di più di 10 a 15 secondi in cambio di colore dopo alzando un gamba ischemica a 45 gradi per un minuto (test di Bürger) indica una compromissione vascolare.
Caratteristiche e sintomi delle ulcere venose
Le ulcere venose insorgono, in genere, in sedemediale, regione perimalleolare. La cute perilesionale appare iperpigmentata, per l’accumulo dell’emosiderina, con zone di atrofia bianca di Milligan, lipodermatosclerosi. Il fondo della lesione può essere fibrinoso o granuleggiante, con bordo poco rilevato o piatto, a forma irregolare. La sintomatologia dolorosa è, in genere, assente, o quando presente si attenua con la sopraelevazione dell’arto. I polsi periferici sono presenti. All’anamnesi si potrà evidenziare pregresse TVP o un’insufficienza venosa cronica di vecchia data mal curata. Possono essere presenti i segni delle patologie di base: prurito, crampi notturni, senso di peso, parestesie.
Cura e gestione delle ulcere arteriose
L’aumento del flusso sanguigno periferico tramite la chirurgia ricostruttiva (per la malattia diffusa) o angioplastica (per stenosi localizzata) è l’intervento più in grado di influenzare il processo di guarigione delle ulcere arteriose. Le indicazioni per la chirurgia per ischemia cronica comprendono: l’ ulcera non-healing, cancrena, dolore a riposo, e la progressione della claudicatio invalidante. Il paziente deve smettere di fumare, e il controllo del diabete, ipertensione, iperlipidemia deve essere ottimizzato. I pazienti possono trovare benefici a dormire in un letto con la testo sollevata, devono seguire semplici consigli sulla cura e la salute delle gambe.
Cura e gestione delle ulcere venose
Il cardine della terapia delle ulcere venose è rappresentato dal:
- bendaggio elastocompressivo atto a correggere l’ipertensione venosa;
- tecniche di medicazione specifiche per l’ulcera.
Per elastocompressione intendiamo l’applicazione sulla superficie di un arto di materiali atti a bilanciare condizioni d’ipertensione venosa e/o di stasi linfatica. Il passaggio di liquidi attraverso una membrana è regolato dalla legge di Starling,secondo la quale la forza di filtrazione (F) dipende dalla permeabilità della parete capillare (coefficiente di filtrazione )e dal gradiente si pressione idrostatica e oncotica tra sangue e tessuti. In presenza di un gradiente di pressione oncotica su una membrana semi-permeabile, capillare, si determina un passaggio di liquidi attraverso la barriera fino al raggiungimento della stessa concentrazione da entrambi i lati.L’applicazione esterna di una compressione provoca un aumento della pressione tessutale locale,riducendo la perdita dei fluidi ,determinando contemporaneamente un riassorbimento degli stessi nei vasi.
Camminare è benefico per entrambi i tipi di ulcera.
Guida per i pazienti nel proteggere le gambe e i piedi
- mantenere la pelle idratata;
- non camminare mai a piedi nudi;
- assicurare che le scarpe siano della misura giusta (che non sfreghino e non comprimano);
- fare attenzione affinché non vi siano oggetti estranei all’interno (delle scarpe come sassolini) prima di indossarli;
- evitare sandali con dita aperte e scarpe a punta;
- smettere di fumare;
- esaminare i piedi quotidianamente per pelle screpolata, vesciche, gonfiore o rossore;
- riportare al medico sintomi peggiorativi ad esempio: diminuzione della distanza camminata, dolore a riposo, dolore alla notte, cambiamento nel colore della pelle;
- eseguire regolarmente esercizi entro i limiti di tolleranza e di dolore.
Leggi anche:
- Differenza tra ferita e lesione
- Differenza tra ferita ed abrasione
- Differenza tra ferita ed escoriazione
- Differenza tra ferita e piaga
- Differenza tra abrasione ed escoriazione
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Ulcera diabetica: cause e tipi
- Piede diabetico: gradi di rischio, sintomi, diagnosi e terapia
- Decubito prono, supino, laterale: significato, posizione e lesioni
- Piede di Charcot: quali sono le cause della neuro-osteoartropatia?
- Differenza tra emorroidi e ragadi
- Differenza tra emorroidi interne ed esterne
- Differenza tra emorroidi e tumore
- L’apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Differenza tra prolasso rettale ed emorroidi
- Differenza tra appendicite e colite: sintomi comuni e diversi
- Differenze delle ferite da taglio, da punta, superficiali, profonde, pulite, sporche
- Differenza tra guarigione per prima, seconda e terza intenzione
- Differenza tra acqua ossigenata e disinfettante
- Betadine 10% soluzione cutanea antisettica: foglio illustrativo
- Piaghe e lesioni da decubito: l’importanza della prevenzione delle “ferite difficili”
- Differenza tra ferita settica ed asettica
- Differenza tra ferita, contusione e ferita lacero-contusa
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Diplegia: definizione, cause e sintomi
- Differenza tra arma bianca, da fuoco e da taglio
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Perché la frattura di femore può portare alla morte del paziente?
- Posizione laterale di sicurezza: come, quando e perché può salvare una vita
- Posizione di Trendelenburg (antishock): cos’è e quando è consigliata
- Posizione di Trendelenburg inversa: cos’è e quando è consigliata
- Differenza tra Trendelenburg e Trendelenburg inversa
- Differenza tra prono o supino: significato e posizione
- Differenze tra sclerosi laterale amiotrofica (SLA) e sclerosi multipla
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
- Che significa somministrazione di un farmaco PER OS o PO?
- Via di somministrazione orale, per os: vantaggi e svantaggi
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Meglio Aspirina o Ibuprofene?
- Differenza tra acqua distillata e demineralizzata e loro usi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie

 Betadine 10% soluzione cutanea è un antisettico a largo spettro di azione per uso esterno, usato in ambito ospedaliero e casalingo per una efficace disinfezione e pulizia della cute lesa da ferite, piaghe ed altre lesioni di varia natura.
Betadine 10% soluzione cutanea è un antisettico a largo spettro di azione per uso esterno, usato in ambito ospedaliero e casalingo per una efficace disinfezione e pulizia della cute lesa da ferite, piaghe ed altre lesioni di varia natura.
 Tutti noi, durante la giornata, ci grattiamo il cuoio capelluto ed i capelli varie volte, senza neanche rendercene conto. Ciò non deve destare preoccupazioni, tuttavia bisogna tener presente che a volte, un prurito cronico al cuoio capelluto, può indicare una reazione infiammatoria della cute sottostante i capelli. Il prurito al cuoio capelluto è un problema molto diffuso, che può essere o non essere associato ad una eruzione cutanea visibile o ad una lacerazione della cute. La gravità, la frequenza e la durata di questa condizione dipendono dalla causa sottostante. Alcune cause di prurito al cuoio capelluto, come la forfora (dermatite seborroica), possono essere relativamente lievi. Tuttavia, il prurito al cuoio capelluto può essere dovuto anche a condizioni più gravi, come infezioni, infiammazioni, infestazione da parassiti, disturbi autoimmuni e allergie.
Tutti noi, durante la giornata, ci grattiamo il cuoio capelluto ed i capelli varie volte, senza neanche rendercene conto. Ciò non deve destare preoccupazioni, tuttavia bisogna tener presente che a volte, un prurito cronico al cuoio capelluto, può indicare una reazione infiammatoria della cute sottostante i capelli. Il prurito al cuoio capelluto è un problema molto diffuso, che può essere o non essere associato ad una eruzione cutanea visibile o ad una lacerazione della cute. La gravità, la frequenza e la durata di questa condizione dipendono dalla causa sottostante. Alcune cause di prurito al cuoio capelluto, come la forfora (dermatite seborroica), possono essere relativamente lievi. Tuttavia, il prurito al cuoio capelluto può essere dovuto anche a condizioni più gravi, come infezioni, infiammazioni, infestazione da parassiti, disturbi autoimmuni e allergie.