 Siete a cena con degli amici ed uno di loro, all’improvviso, appare disorientato, non riesce a riconoscervi, ha difficoltà a muoversi o ad articolare le parole? Non sottovalutate mai questo tipo di evento anche se è durato solo per un tempo molto breve, specialmente se il vostro amico è in avanti con gli anni e magari è obeso, è iperteso e fuma. Si potrebbe trattare infatti di un attacco ischemico transitorio, anche chiamato TIA, e agire in fretta può salvare il vostro amico da deficit neurologici permanenti o peggio, dalla morte. Già, ma cosa è di preciso un TIA e come si riconosce? I nostri mezzi di informazione, ricolmi di programmi spazzatura, spesso mancano di informazioni veramente importanti come l’educazione alimentare, o quella sessuale o semplicemente nozioni come queste che possono salvare una vita. Cercherò oggi di spiegarlo in maniera semplice e accessibile a chiunque perché anche i “non addetti ai lavori” devono essere al corrente di tali informazioni.
Siete a cena con degli amici ed uno di loro, all’improvviso, appare disorientato, non riesce a riconoscervi, ha difficoltà a muoversi o ad articolare le parole? Non sottovalutate mai questo tipo di evento anche se è durato solo per un tempo molto breve, specialmente se il vostro amico è in avanti con gli anni e magari è obeso, è iperteso e fuma. Si potrebbe trattare infatti di un attacco ischemico transitorio, anche chiamato TIA, e agire in fretta può salvare il vostro amico da deficit neurologici permanenti o peggio, dalla morte. Già, ma cosa è di preciso un TIA e come si riconosce? I nostri mezzi di informazione, ricolmi di programmi spazzatura, spesso mancano di informazioni veramente importanti come l’educazione alimentare, o quella sessuale o semplicemente nozioni come queste che possono salvare una vita. Cercherò oggi di spiegarlo in maniera semplice e accessibile a chiunque perché anche i “non addetti ai lavori” devono essere al corrente di tali informazioni.
Nel caso abbiate legittimi sospetti che voi o un vostro caro siate stati colpiti da TIA o ictus o emorragia cerebrale, leggete immediatamente questo articolo per sapere cosa fare: Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
Cos’è un attacco ischemico transitorio e chi colpisce?
Si definisce TIA (acronimo di “transient ischemic attack”, il modo anglosassone di chiamarlo) o attacco ischemico transitorio, un disturbo temporaneo di irrorazione sanguigna ad una parte limitata del cervello, e si manifesta con un deficit neurologico che permane, per definizione, per un periodo inferiore alle 24 ore: se i sintomi persistono per un tempo maggiore si parla di “ictus” (in inglese stroke). Il TIA, pur essendo una malattia ritenuta tipica nell’età avanzata, può colpire anche i giovani e, in alcuni casi, i bambini, tuttavia solo il 5,5% di tutti i TIA colpisce sotto i 45 anni di età.
Tipi di attacco ischemico transitorio e cause
L’attacco ischemico transitorio può essere di due tipi:
- ischemico: dovuto alla stenosi (cioè alla chiusura parziale o totale) di un’arteria cerebrale (un vaso sanguigno che porta sangue al cervello). Tale restringimento patologico determina la drammatica situazione in cui le cellule che prima venivano nutrite da quell’arteria non sono più nutrite ed in brave tempo vanno incontro a necrosi (cioè muoiono, ciò è irreversibile). In questo caso si parla di ischemia cerebrale ed è la causa maggiore di TIA. Per quale motivo un’arteria si può chiudere del tutto o parzialmente? Le cause possono essere diverse, una tra le più diffuse è perché al suo interno si forma un trombo che chiude definitivamente un’irregolarità dell’arteria stessa (la placca ateromatosa): in questi casi si parla di trombosi cerebrale. Un’altra tipica causa di ostruzione si verifica quando l’arteria viene raggiunta da coaguli partiti da lontano (emboli), generalmente dal cuore o da placche delle arterie che portano il sangue al cervello: in questo caso si parla di embolia cerebrale.
- emorragico: dovuto alla rottura di un’arteria cerebrale: In questi casi si parla di emorragia cerebrale (rappresenta una causa minore, ma non certo sottovalutabile, di TIA). Il fattore principale che determina l’ischemia emorragica è la pressione arteriosa troppo alta (ipertensione arteriosa) che determina turbolenze del flusso sanguigno che possono rompere vasi sanguigni normali o che hanno un problema di parete o che sono dilatati (questi ultimi sono detti aneurismi).
Leggi anche:
Diagnosi di attacco ischemico transitorio
La diagnosi certa di avere avuto un attacco ischemico transitorio si ha solo di fronte a una tomografia computerizzata (TC) e, nel caso la TC sia risultata normale, una risonanza magnetica (RM) del cranio. La TC e la risonanza magnetica cerebrale sono i primi esami che si eseguono – insieme a quelli del sangue – dopo l’arrivo in ospedale perché sono i migliori per verificare sito e natura del disturbo, fornendo un’immagine dettagliata del cervello e dell’area colpita e mostrando eventuali segni di sofferenza ischemica. Altra tecnica diagnostica usata è l’angiografia cerebrale, che – grazie ad un mezzo di contrasto – consente di valutare il flusso sanguigno nei vasi arteriosi e venosi del collo e dell’encefalo. A supporto, può essere eseguito anche un ecocardiogramma, utile per accertare un’embolia cardiaca. Una volta definita la diagnosi è possibile stabilire la terapia più opportuna, che può essere sia farmacologica, che chirurgica.
Come i non addetti ai lavori possono riconoscere un TIA?
Ecco la parte più importante dell’articolo: una lista di sintomi che permettono il riconoscimento di un TIA, anche se – ovviamente – la sintomatologia è piuttosto variabile in quanto dipende dalla zona del cervello colpita, dall’estensione della parte interessata e dalla rapidità con la quale il vaso arterioso si chiude.
- Frequentemente si ha una forma di debolezza o di completa incapacità a muovere una metà del corpo (braccio, gamba, faccia) e difficoltà a deglutire.
- Se il lato colpito è quello destro alla paralisi motoria si aggiunge afasia, la non comprensione di ciò che viene detto e l’impossibilità a parlare.
- Se il lato colpito è quello sinistro si ha agitazione, incapacità a rendersi conto del proprio stato o di riconoscere familiari o amici.
- Se la parte colpita è quella posteriore del cervello i sintomi più evidenti sono legati alla vista (non si vede più da un lato o si ha una macchia scura nel centro del campo visivo).
- Se è stata interessata un’ampia parte del cervello l’ammalato va rapidamente in coma e non risponde più ad alcuno stimolo.
Altri sintomi e loro significato:
- Afasia: alterazione del linguaggio a vari livelli, comprensione, produzione, ripetizione, strutturazione. Il fenomeno quindi si può manifestare in vari modi: ad esempio può venire meno la capacità di riconoscere una parola o di scegliere la parola adatta. Una parola può essere sostituita con un’altra di significato diverso ma della stessa famiglia (ora invece di orologio), oppure può essere usata una parola sbagliata ma dal suono simile a quella giusta (zuccotto invece di cappotto), o una parola completamente diversa e senza alcun legame apparente con quella corretta; il disturbo inoltre può coinvolgere solo il parlato, la capacità di ripetere una frase, la strutturazione di un discorso di senso compiuto, o anche solo la capacità di scrivere.
- Disartria: disturbo del linguaggio, nel quale si osserva un’errata pronuncia delle frasi
- Emianopsia: perdita o alterazione della metà del normale campo visivo, su di un piano verticale od orizzontale
- Emiplegia: paralisi di un lato del corpo
- Mal di testa, molti addirittura riferiscono di un dolore improvviso e talmente forte da simulare una “pugnalata” nella testa.
- Parestesia: alterazione della sensibilità degli arti o di altre parti del corpo; un tipico esempio di parestesia è il formicolio, che si manifesta con una sensazione di pizzicorio alla pelle, come se vi passassero sopra delle formiche.
- Perdita di coordinazione dei movimenti
- Perdita di equilibrio
- Vertigini: sensazione illusoria ed invalidante in cui il soggetto che ne è colpito avverte che il suo corpo o gli oggetti che lo circondano sono in continuo movimento oscillatorio.
Cosa fare se si sospetta un TIA o un ictus?
Per rispondere a questa domanda, leggi questo articolo: Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
Prevenzione di nuovi TIA
Superato l’evento, al soggetto viene indicata una opportuna strategia di prevenzione, che sonsiste principalmente in:
- attività fisica adeguata a età e condizioni mediche generale;
- alimentazione sana che preveda un buon apporto di acqua, vitamine e sali minerali e che soprattutto elimini grassi e sale;
- abolizione del fumo e degli alcolici;
- terapia farmacologica che prevenga la formazione di nuovi coaguli;
- terapia farmacologica che controlli eventuali picchi pressori o aritmie che aumentano il rischio di nuovi attacchi;
- controlli giornalieri della pressione sanguigna.
Leggi anche:
- Cos’è un infarto e quanti tipi di infarto conosci?
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Emorragia interna: definizione, cause, sintomi, diagnosi, gravità, terapia
- Emorragia interna: rischi, morte per dissanguamento, compressione, danni
- Emorragia interna: diagnosi, colore del sangue, sintomi e segni
- Differenza tra emorragia interna, esterna, capillare, arteriosa, venosa
- Differenza tra emorragia cerebrale, intra-assiale e extra-assiale
- Coma da emorragia cerebrale: quanto può durare?
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Differenze tra carotide e giugulare
- Giugulare interna ed esterna: dove si trova ed a che serve
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Carotide comune, interna, esterna: dove si trova ed a che serve
- Perché l’ostruzione della carotide è così pericolosa?
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Qual è la differenza tra arteria e vena?
- Sapresti riconoscere un infarto del miocardio? Impara ad identificarlo e salverai una vita (anche la tua)
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 Con “ernia” si intende la fuoriuscita di un viscere dalla cavità del corpo che normalmente lo contiene, attraverso un Continua a leggere →
Con “ernia” si intende la fuoriuscita di un viscere dalla cavità del corpo che normalmente lo contiene, attraverso un Continua a leggere →
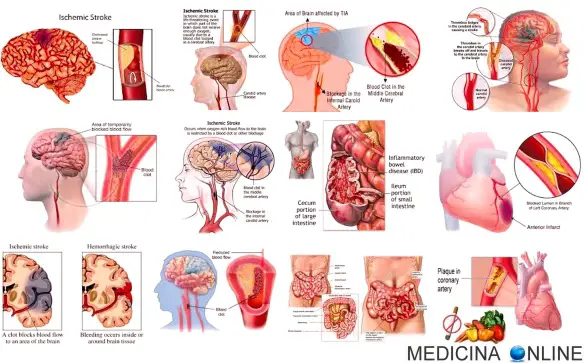 Facciamo oggi chiarezza su molti termini che si sentono spesso in campo medico, ma che spesso vengono confusi tra loro dai “non addetti ai lavori”.
Facciamo oggi chiarezza su molti termini che si sentono spesso in campo medico, ma che spesso vengono confusi tra loro dai “non addetti ai lavori”.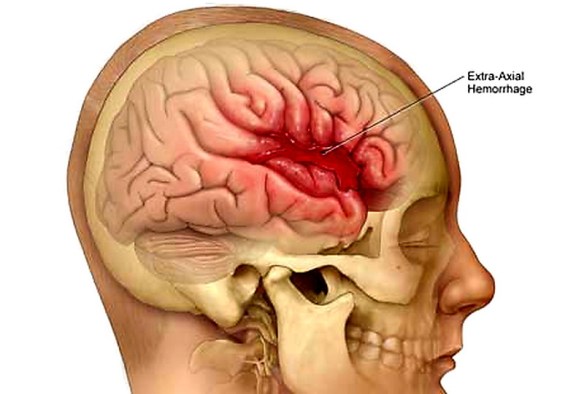 Cosa fare se si sospetta un TIA (attacco ischemico transitorio) o un ictus cerebrale?
Cosa fare se si sospetta un TIA (attacco ischemico transitorio) o un ictus cerebrale? Siete a cena con degli amici ed uno di loro, all’improvviso, appare disorientato, non riesce a riconoscervi, ha difficoltà a muoversi o ad articolare le parole? Non sottovalutate mai questo tipo di evento anche se è durato solo per un tempo molto breve, specialmente se il vostro amico è in avanti con gli anni e magari è obeso, è iperteso e fuma. Si potrebbe trattare infatti di un attacco ischemico transitorio, anche chiamato TIA, e agire in fretta può salvare il vostro amico da deficit neurologici permanenti o peggio, dalla morte. Già, ma cosa è di preciso un TIA e come si riconosce? I nostri mezzi di informazione, ricolmi di programmi spazzatura, spesso mancano di informazioni veramente importanti come l’educazione alimentare, o quella sessuale o semplicemente nozioni come queste che possono salvare una vita. Cercherò oggi di spiegarlo in maniera semplice e accessibile a chiunque perché anche i “non addetti ai lavori” devono essere al corrente di tali informazioni.
Siete a cena con degli amici ed uno di loro, all’improvviso, appare disorientato, non riesce a riconoscervi, ha difficoltà a muoversi o ad articolare le parole? Non sottovalutate mai questo tipo di evento anche se è durato solo per un tempo molto breve, specialmente se il vostro amico è in avanti con gli anni e magari è obeso, è iperteso e fuma. Si potrebbe trattare infatti di un attacco ischemico transitorio, anche chiamato TIA, e agire in fretta può salvare il vostro amico da deficit neurologici permanenti o peggio, dalla morte. Già, ma cosa è di preciso un TIA e come si riconosce? I nostri mezzi di informazione, ricolmi di programmi spazzatura, spesso mancano di informazioni veramente importanti come l’educazione alimentare, o quella sessuale o semplicemente nozioni come queste che possono salvare una vita. Cercherò oggi di spiegarlo in maniera semplice e accessibile a chiunque perché anche i “non addetti ai lavori” devono essere al corrente di tali informazioni.