 Il monossido di azoto (anche chiamato “ossido nitrico” o “NO”; in inglese “nitric oxide”) è un gas incolore; nel corpo umano il monossido di azoto (NO) rappresenta un importante neurotrasmettitore con effetto vasodilatante. E’ quindi un potente vaso-dilatatore, utilizzato per la terapia dell’ipertensione polmonare, in particolare nei neonati affetti da insufficienza respiratoria ipossemica. E per questa caratteristica viene indicato come un fattore di rilascio endotelio-derivato, sigla inglese EDRF. Il NO viene sintetizzato a partire da ossigeno ed arginina grazie all’azione degli enzimi NO-sintasi ed attraverso una reazione multifasica e molto complessa.
Il monossido di azoto (anche chiamato “ossido nitrico” o “NO”; in inglese “nitric oxide”) è un gas incolore; nel corpo umano il monossido di azoto (NO) rappresenta un importante neurotrasmettitore con effetto vasodilatante. E’ quindi un potente vaso-dilatatore, utilizzato per la terapia dell’ipertensione polmonare, in particolare nei neonati affetti da insufficienza respiratoria ipossemica. E per questa caratteristica viene indicato come un fattore di rilascio endotelio-derivato, sigla inglese EDRF. Il NO viene sintetizzato a partire da ossigeno ed arginina grazie all’azione degli enzimi NO-sintasi ed attraverso una reazione multifasica e molto complessa.
Funzioni
Il NO possiede la capacità di penetrare attraverso le membrane e le barriere di tutti i micro-organismi (batteri, virus, funghi, parassiti), e tra cui le nostre cellule, dato che fra l’altro non possiede carica elettrica e può quindi muoversi liberamente sia all’interno che all’esterno di esse. Esso va ad intervenire in diversi meccanismi:
- sulla muscolatura liscia dei vasi sanguigni provocando vasodilatazione con conseguente aumento del flusso ematico e funzione omeostatica;
- va ad inibire anche l’adesione e l’aggregazione piastrinica;
- viene sintetizzato dai macrofagi durante la risposta immune e può contribuire ad un diretto effetto battericida;
- è importante per l’erezione del pene e per contrastare la disfunzione erettile;
- ha un ruolo nel ciclo di crescita del capello.
Meccanismo di azione
Il monossido nitrico (NO) ha come bersaglio primario un enzima detto l’enzima guanilato ciclasi. Questo enzima dal guanosin-trifosfato (Guanosin Tri Posfato) – GTP genera il Guanosin Mono Posfato Ciclico – GMPc. Il Guanosin Mono Posfato Ciclico – GMPc attiva a valle la protein-chinasi GMPc-dipendente (PKG), la quale fosforila proteine contrattili e strutturali della cellula come la calponina, il fosfolambano e la tropomiosina rendendole sensibiliti alle azioni degli ioni calcio, i principali responsabili della contrazione delle cellule muscolari. La PKG ha anche un ‘ altra azione : fosforila i recettori dell’IP3 (Inositolo trifosfato) situati sulla superficie dell’SR (reticolo sarcoplasmatico della cellula muscolari lisce che costituiscono la parete del vaso sanguigno dette cellule endoteliali ), impedendone l’aggancio con l’IP3: ciò impedisce il rilascio del calcio dall’SR o dall’ER, inibendo la contrazione della muscolatura liscia (generalmente elevata in tale tipo di tessuto) e inducendone quindi il rilassamento.
I benefici della vasodilatazione
Con “vasodilatazione” si intende un aumento del calibro dei vasi sanguigni conseguente al rilassamento della muscolatura liscia dei vasi sanguigni, in particolare delle arterie, delle arteriole e delle vene di grande calibro. Come diretta conseguenza avremo anzitutto un aumento del lume dei vasi e, soprattutto per le arteriole,una diminuzione della pressione arteriosa. A livello sportivo la cosa è sicuramente favorevole: durante l’attività fisica assistiamo difatti ad un aumento della pressione arteriosa per via delle maggiori richieste di ossigeno e nutrienti al muscolo. I processi di vasodilatazione permettono quindi, a parità di pressione, di assicurare lo stesso quantitativo di molecole richieste. Ma questo non è l’unico aspetto benefico, difatti negli sport anaerobici lattacidi il corpo deve far fronte ad un’altra necessità, ossia quella di smaltire l’acido lattico prodotto, un aumento del lume dei vasi permette quindi di svolgere più efficacemente anche questo meccanismo. Dunque all’atto pratico possiamo riassumere i benefici della vasodilatazione in questi punti:
- aumento della prestazione aerobica grazie al maggior apporto di ossigeno;
- aumento della prestazione anaerobica grazie al maggior tasso di smaltimento di lattato;
- aumento della prestazione in generale e del recupero grazie al maggior apporto di nutrienti;
- maggiore efficacia dell’erezione del pene.
Leggi anche:
- Differenza tra creatina e creatinina
- Differenza tra aminoacidi ramificati BCAA 2:1:1, 4:1:1 e 8:1:1
- Quali aminoacidi ramificati BCAA assumere: 2:1:1, 4:1:1 o 8:1:1?
- Integratore di glutamina: a che serve, quando assumerlo, dosi ed effetti collaterali
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Quale dosaggio di aminoacidi ramificati BCAA assumere?
- Differenza tra aminoacidi ramificati BCAA, essenziali e gli altri aminoacidi
- Differenza tra proteine animali e vegetali: quali sono le migliori?
Ossido Nitrico (NO): in quali alimenti trovarlo?
1. Cacao in polvere
I flavonoli del cacao sono noti per migliorare il flusso di sangue andando ad attivare il sistema nitrico (nitric oxide system). Questi sono presenti anche in tè e vino rosso ma in misura ridotta, il che porta il cacao ad esserne la fonte più intelligente da usare per questo fine (questo non vuol dire ingozzarsi di cioccolata prima del workout). Altro punto, già che abbiamo citato il vino rosso, l’alcol è un vasodilatatore, ma anche qui non mi soffermo a spiegare il perché non sia una mossa intelligente bere prima di provare il massimale di panca. Il dosaggio ottimale è di 500-1000mg/die di flavoni (circa 27 gr di cioccolato fondente con alte % di cacao).
2. Spinaci e Barbabietole
Spinaci e Barbabietole ricchi di nitrati sono effettivamente un ottimo alimento da consumare nel preworkout (e, come vedremo, anche dopo). Qui tolgo subito un dubbio, i nitrati non sono dannosi di per sé, la problematica è che possono convertirsi in nitriti, e quelli si, sono da evitare. Il primo studio citato, tra l’altro, parla anche di mele ricche di flavonoli, qui si ritorna al primo punto. Per il discorso barbabietole ci sono ottime evidenze di un loro beneficio soprattutto in sport di endurance come il running. Il dosaggio consigliato di nitrati è di c.ca 6.4-12.8mg/kg (approssimativamente 500 gr di Barbabietole).
Ossido Nitrico (NO): In quali integratori trovarlo?
1. Vitamine C ed E
le vitamine C e la E, agendo come antiossidanti, intervengono attenuando il danno ossidativo cui son soggetti i NOS (ossido nitrico sintetasi) permettendo quindi, indirettamente, una loro migliore operatività. Per il dosaggio in questi casi mi atterrei ai 2 gr/die di vitamina C ripartita in piccole assunzioni durante la giornata e 15 mg (22.4IU c.ca) per la vitamina E. Non si tratta di integratori specifici per la vasodilatazione, possono dare una mano in via indiretta (e influire forse un minimo) e come tali li utilizzerei.
2. L-Citrullina
Si tratta di un metabolita intermedio del ciclo dell’urea. I NO-sintasi, abbiamo visto, sintetizzano ossido nitrico a partire da Arginina ed ossigeno, ebbene la prima viene inizialmente trasformata in Citrullina, dunque quali sono gli effetti della supplementazione di Citrullina? Non stupisce che si abbia un aumento dell’ossido nitrico, lo vediamo in diversi studi dove si utilizza sia la forma L che quella Malato. Le dosi utilizzate in questo caso sono state di 5-6 gr.
Leggi anche:
- Differenza tra creatina monoidrato ed alcalina: quale preferire?
- Differenze proteine whey concentrate, isolate e idrolizzate: quale scegliere?
- Proteine whey: quando, quante e perché assumerle?
- Creatina e sport: quando, quanta e perché assumerla?
- Creatina e caffè o coca cola: posso assumerli insieme?
- Come riconoscere un atleta “natural” da un dopato in palestra
- Differenza tra proteine ed aminoacidi
- Meglio aminoacidi o proteine?
- 8 errori che fanno crescere i tuoi muscoli MENO di quanto potrebbero
- Differenza tra aminoacidi essenziali e non essenziali
- Differenza tra aminoacidi essenziali e ramificati
- Quando assumere aminoacidi e ramificati per migliorare l’allenamento
- Foto prima e dopo gli squat: storie di glutei risorti dalle ceneri
- Before & after gym: come la palestra cambia il corpo della donna
3. Ginko Biloba
Oltre ai suoi benefici in termini di stress fisico e mentale, il Ginko Biloba comporta anche una risposta di vasodilatazione. Quest’azione è dovuta sia ad un aumento del rilascio o neuronale di fattori endogeni rilassanti , sia tramite inibizione dell’enzima COMT. In generale ha un effetto benefico sulla circolazione, nonchè proprietà antiossidanti. Il dosaggio è di 120-240mg, da prendere assieme ad un pasto (pre o postworkout per esempio).
4. Arginina
Il principale meccanismo di azione attraverso cui la supplementazione di arginina influenza la salute dell’apparato circolatorio è il suo ruolo di substrato per i NOS per produrre Ossido Nitrico e la conseguente produzione di GMP intracellulare (il discorso vale anche per la Citrullina che anzi, si rivela una scelta migliore e più efficace in questi termini). Tuttavia gli studi sull’assuzione di L-arginina (su atleti in salute) sono discordi. In determinati casi i biomarkers del metabolismo del NO sono aumentati, in altri non vi sono state sostanziali modifiche. Il dosaggio è di 3-6 gr da 1 a 3 volte al giorno (nel caso si intenda mantenerne alti i livelli durante la giornata). Tuttavia, ripeto di nuovo, la citrullina si è dimostrata più efficace per raggiungere i risultati sopra visti e l’arginina, anche nelle forme più biodisponibili, si può considerare un supplemento tutto sommato superato e ormai poco utilizzato. Non vi sono state influenze (ed anche questo vale per la citrullina) nei confronti degli ADMA (antagonisti dei NOS), non sembra esservi quindi tale meccanismo di azione per i due supplementi.
Quando assumere questi integratori nello sport?
Da una parte gli effetti in acuto suggerirebbero un assunzione nel preworkout. In tal senso è ottima la combinazione con delle fonti di carboidrati e delle whey (insulinogeniche) che amplieranno l’effetto vasodilatatorio durante l’allenamento. Un altro momento è il postworkout, quando l’effetto “pump” tende a perdersi pian piano, si può andare ad intervenire per favorire il recupero muscolare. L’aspetto pi importante però, a mio avviso, è quello di approcciarsi a questi supplementi come un valido aiuto in termini di salute cardiocircolatoria (non si sottovaluti l’incidenza di problematiche quali TOS/sindrome dello stretto toracico superiore negli sport di sollevamento pesi). L’ideale è dunque un’assunzione in cronico, va bene allora l’integrazione nel peri-workout come abbiamo visto, però è molto più logico includere nella propria dieta alimenti come spinaci, barbabietole.
Leggi anche:
- Aumentare il testosterone: metodi naturali e cose da evitare
- La melatonina diminuisce testosterone, libido e quantità di sperma?
- Come varia il testosterone in caso di astinenza dall’eiaculazione
- I vantaggi del non masturbarsi: le rivelazioni di un ex masturbatore cronico
- Come avere la più potente erezione della tua vita senza farmaci
- Come avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Il maschio sempre più femminile: pene più corto e sterilità raddoppiata
- Come aumentare il testosterone per migliorare muscoli e rapporti sessuali
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Per meglio comprendere l’argomento, leggi prima:
Per meglio comprendere l’argomento, leggi prima:  Per meglio comprendere l’argomento, leggi prima:
Per meglio comprendere l’argomento, leggi prima:  Per meglio comprendere l’argomento, leggi prima:
Per meglio comprendere l’argomento, leggi prima: 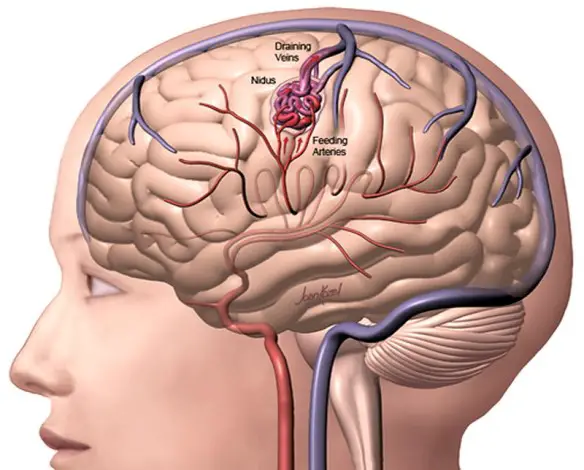 L’attacco ischemico transitorio (o TIA) è un deficit neurologico temporaneo e reversibile, causato da una riduzione transitoria del flusso di sangue al cervello. Il TIA è molto simile, per cause, sintomi e segni, all’ictus cerebrale ischemico, con la sola differenza che il deficit neurologico non è permanente (come nell’ictus) ma transitorio e reversibile. Se i sintomi durano meno di una o due ore, l’episodio viene chiamato attacco ischemico transitorio (TIA).
L’attacco ischemico transitorio (o TIA) è un deficit neurologico temporaneo e reversibile, causato da una riduzione transitoria del flusso di sangue al cervello. Il TIA è molto simile, per cause, sintomi e segni, all’ictus cerebrale ischemico, con la sola differenza che il deficit neurologico non è permanente (come nell’ictus) ma transitorio e reversibile. Se i sintomi durano meno di una o due ore, l’episodio viene chiamato attacco ischemico transitorio (TIA).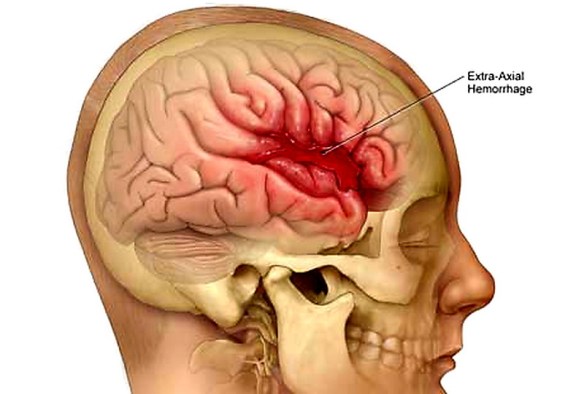 Con “emorragia cerebrale” si indica una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo.
Con “emorragia cerebrale” si indica una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo.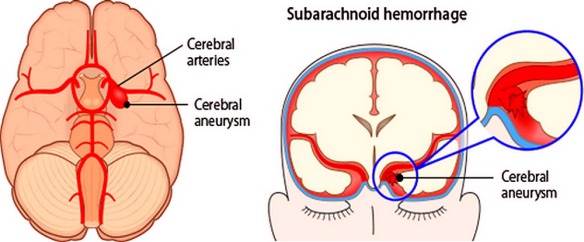 Prima di iniziare la lettura, per meglio comprendere l’argomento, ti consiglio di leggere:
Prima di iniziare la lettura, per meglio comprendere l’argomento, ti consiglio di leggere: