La colonna vertebrale è una struttura anatomica che rappresenta il principale sostegno dell’intero scheletro del corpo umano, oltre a svolgere altre importanti funzioni; una protettiva e una motoria.
- funzione protettiva: la colonna vertebrale protegge il midollo spinale e riduce la possibilità che urti o vibrazioni gli arrechino danni che possono portare a gravi patologie;
- funzione motoria: grazie alle sue articolazioni, la colonna vertebrale riesce a capacitarci di muovere la testa nello spazio, di piegare il corpo in avanti ed estenderlo in senso opposto, di fletterlo e di ruotarlo.
I costituenti fondamentali della colonna vertebrale sono le vertebre, queste non sono tutte uguali fra di loro, ma presentano diverse caratteristiche che ci consentono di farne una generica descrizione. Le vertebre sono costituite da un corpo vertebrale che, insieme al cosiddetto arco vertebrale, delimita il foro vertebrale. Attraverso la sovrapposizione delle vertebre si forma una specie di canale per via dei ‘fori vertebrali’, questo canale contiene il midollo spinale che è parte del sistema nervoso centrale. Il corpo vertebrale è la parte più grande e resistente della vertebra, di forma pressoché cilindrica. Esso presenta tre facce, una superiore, una inferiore e una di contorno (detta anche circonferenza), l’arco vertebrale costituisce la parte posteriore della vertebra; esso è costituito da varie porzioni: due peduncoli, due masse apofisarie, due lamine e un processo spinoso.
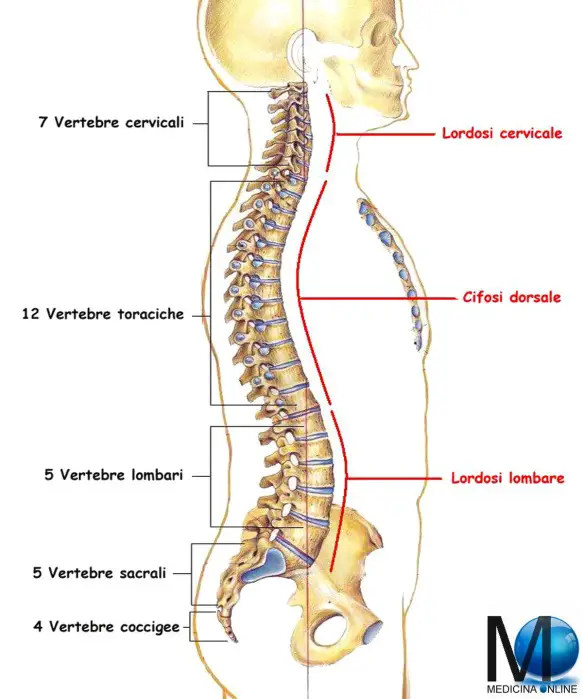
La colonna vertebrale umana è costituita da:
- 7 vertebre cervicali,
- 12 toraciche (o dorsali),
- 5 lombari,
- 5 sacrali,
- 4 coccigee (in alcuni individui sono 5).
Lordosi e cifosi fisiologiche della colonna vertebrale vista lateralmente
Le vertebre sono in tutto 33 o 34 (a seconda della presenza o assenza della quinta vertebra coccigea) e sono infilate le une sulle altre e fra loro articolate per formare la colonna vertebrale. Osservando la colonna vertebrale nella sua interezza, si potrà notare che essa non è perfettamente diritta neanche nel soggetto sano, ma presenta invece quattro lievi curvature assolutamente normali che formano una sorta di due “S” impilate una sull’altra, osservabili lateralmente, che sono, partendo dall’alto:
- lordosi cervicale: è una curvatura corrispondente alle 7 vertebre cervicali con la convessità rivolta in avanti (verso il petto);
- cifosi dorsale: è una curvatura corrispondente delle 12 vertebre toraciche con la convessità rivolta stavolta posteriormente (verso il dorso);
- lordosi lombare: è una curvatura corrispondente alle 5 vertebre lombari con la convessità rivolta in avanti;
- cifosi sacrococcigea: è una curvatura corrispondente alle 5 vertebre sacrali e delle 4/5 coccigee con la convessità rivolta stavolta posteriormente .
 Scoliosi fisiologica della colonna vertebrale vista anteriormente
Scoliosi fisiologica della colonna vertebrale vista anteriormente
Sul piano frontale si riscontra fisiologicamente una lieve curvatura laterale a livello toracico o toraco-lombare, con convessità destra nei destrimani e convessità sinistra nei mancini, la “scoliosi fisiologica“. Due curve di compenso sono presenti a livello cervicale e lombare. Queste curve probabilmente sono determinate dall’ingombro del cuore e dall’uso prevalente di un solo arto. Ovviamente tale condizione fisiologica può essere accentuata per cause patologiche, e in particolare si possono avere curvature laterali (scoliosi patologiche) di cospicua entità.
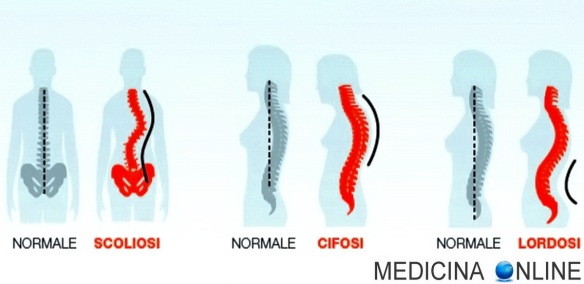
Curvature patologiche della colonna vertebrale
Quelle che abbiamo visto precedentemente erano le curve fisiologiche della colonna vertebrale, cioè curve normali e lievi. Se tali curve si accentuano, possono diventare patologiche e dare origine a:
- scoliosi: è una deformazione complessa di tipo tridimensionale della spina dorsale in cui la componente rotatoria è il fattore principale che ne determina la gravità.
In presenza di una scoliosi, la colonna, osservata posteriormente, anziché essere diritta, presenta una o più curve ed è torta su sé stessa. Il metodo standard per valutare quantitativamente la curvatura della scoliosi è la misura dell’Angolo di Cobb; - cifosi patologica (o ipercifosi dorsale o dorso curvo): è una curvatura della colonna vertebrale con concavità anteriore che supera i 45° e che porta ad un incurvamento della schiena. Nel linguaggio popolare viene chiamata gobba;
- lordosi patologica (o lordosi lombare): è caratterizzata da un infossamento profondo della colonna vertebrale nella regione lombare, che proietta indietro il bacino e crea un dorso curvo. In particolare, la condizione è considerata patologica quando l’angolo di curvatura lombare è maggiore di 40-50°.
Cifosi e lordosi sono ambedue deformazioni strutturali della colonna vertebrale osservabili lateralmente, mentre la scoliosi è una deformazione strutturale osservabile posteriormente, come facilmente intuibile dalla seguente foto:
 Scoliosi, cifosi e lordosi: quando si manifestano?
Scoliosi, cifosi e lordosi: quando si manifestano?
In genere tali malformazioni della colonna vertebrale si manifestano macroscopicamente nel periodo compreso tra i 10 e i 13 anni. Il loro sviluppo è molto veloce in quanto è collegato direttamente allo sviluppo della colonna in corrispondenza della grande crescita del periodo puberale. Bisogna stare molto attenti ai propri ragazzi in quanto queste patologie non provocano alcun dolore
Scoliosi, cifosi e lordosi: colpiscono più i maschi o le femmine?
Dipende dalla malformazione: la scoliosi colpisce l’80% delle ragazze e il 20% dei ragazzi, mentre la cifosi e la lordosi per l’80% colpisce i maschi e per il 20% le femmine.
Leggi anche:
- Scoliosi lieve e grave in adulti e bambini: cure e rimedi
- Cifosi patologica o ipercifosi dorsale: cause, terapie e conseguenze
- Lordosi patologica o iperlordosi lombare: cause, terapie e conseguenze
- Differenza tra atteggiamento scoliotico e scoliosi strutturata
- Differenza tra scoliosi ed atteggiamento scoliotico
- Differenza tra scoliosi e rotoscoliosi
- Differenza tra piano sagittale, coronale, trasversale e obliquo
- Differenza tra laterale, mediale, distale e prossimale
Come capire se mio figlio ha scoliosi, cifosi o lordosi?
Basta anche una semplice ma attenta osservazione da parte dei genitori e degli insegnanti a individuare un inizio di scoliosi: una lieve deviazione della spina dorsale guardando da dietro, o un dislivello delle spalle e delle scapole, o un’asimmetria dei fianchi già indicano una presenza di scoliosi. Cosi come lo stare curvati in avanti indica una possibile cifosi e un bacino con una curva lombare accentuata è sintomo di una lordosi. Prendere in tempo, cioè prima dell’inizio dello sviluppo puberale, queste patologie è fondamentale.
Filo a piombo
Con un filo a piombo si può anche ampliare la valutazione della schiena. I valori considerati normali a livello di C7 devono essere compresi tra i 30 ed i 55 mm, e a livello di L3 tra i 30 mm e i 70 mm. I valori a livello di C7 devono essere pari a 60 mm ed a livello di L3 pari a 75 mm.
Scoliosi, cifosi e lordosi: quando fare i controlli?
Va effettuato uno screening preventivo prima del compimento dei 9/10 anni per le ragazze e gli 11/12 per i ragazzi presso un medico ortopedico o un medico fisiatra, specializzati in patologie vertebrali. La visita ortopedica per la diagnosi di una sospetta scoliosi è assolutamente indolore e non è invasiva. Durante l’esame, al paziente viene chiesto di mettersi a petto nudo e di piegarsi in avanti. Questo è noto come test Adams con il piegamento in avanti e viene spesso effettuato sugli studenti. Se si nota un rilievo, si ha la possibilità che sia presente una scoliosi e quindi il paziente viene inviato a compiere un esame radiologico per confermare la diagnosi.
Scoliosi, cifosi e lordosi: quali terapie sono disponibili?
I risultati migliori si hanno quando si è seguiti da un team di specialisti:
- Medico Fisiatra o Medico Ortopedico che diagnostica la patologia posturale e prescrive il tipo di busto necessario per la sua correzione;
- Tecnico Ortopedico che materialmente realizza il tipo di busto prescritto dal medico specialista e segue, insieme a quest’ultimo, l’evoluzione della scoliosi, apportando le piccole modifiche necessarie per seguire e sostenere il processo di guarigione dalla scoliosi, cifosi, lordosi;
- Rieducatore che segue il ragazzo nell’attività motoria di supporto alla correzione della scoliosi attraverso esercizi fisici e respiratori.
Scoliosi, cifosi e lordosi: busti correttivi
La realizzazione di busti correttivi per la scoliosi, cifosi, lordosi è fondamentale nella cura verso la soluzione di queste patologie. Esperienza, aggiornamento e attenzione alle innovazioni da parte dei Tecnici Ortopedici che realizzano i busti correttivi su misura sono i fattori di successo nel perseguire i risultati attesi.
Leggi anche:
- Differenza tra colonna vertebrale e spina dorsale
- Differenza tra costole e vertebre
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra ginocchio valgo e varo
- Piede piatto: cos’è e perché può diventare pericoloso per la salute
- Alluce valgo: sintomi iniziali, dolore, correttore, esercizi e operazione
- Colonna vertebrale e vertebre: anatomia, lordosi, funzioni e patologie
- Quante vertebre contiene la colonna vertebrale dell’uomo?
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Ernia del disco e mal di schiena: sintomi, diagnosi e cura
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Caviglia slogata (distorsione) e gonfia: cosa fare? Fasciatura ed altri rimedi
- Torcicollo e dolore al collo: sintomi, rimedi e prevenzione
- Torcicollo miogeno congenito: sintomi, diagnosi e trattamenti
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

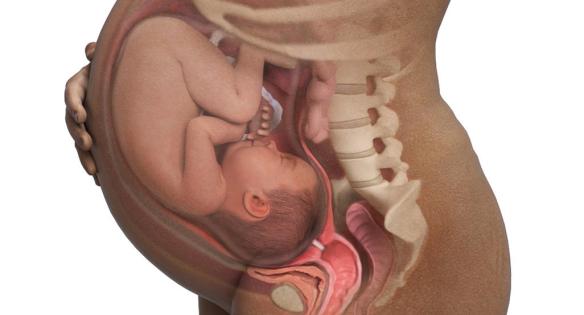 La placenta è la barriera di protezione che la natura ha ideato per il feto, è un organo che cresce insieme al piccolo durante i nove mesi di gravidanza. Quest’involucro ha molte funzioni: porta ossigeno ed elimina anidride carbonica, nutre la creatura per tutto il tempo di gestazione, fa passare gli anticorpi della madre, si prende cura di lui fornendo tutto quello di cui ha bisogno. Spesso le future mamme hanno dubbi in merito alla posizione di questa sacca, soprattutto sulla differenza tra placenta posteriore e placenta anteriore
La placenta è la barriera di protezione che la natura ha ideato per il feto, è un organo che cresce insieme al piccolo durante i nove mesi di gravidanza. Quest’involucro ha molte funzioni: porta ossigeno ed elimina anidride carbonica, nutre la creatura per tutto il tempo di gestazione, fa passare gli anticorpi della madre, si prende cura di lui fornendo tutto quello di cui ha bisogno. Spesso le future mamme hanno dubbi in merito alla posizione di questa sacca, soprattutto sulla differenza tra placenta posteriore e placenta anteriore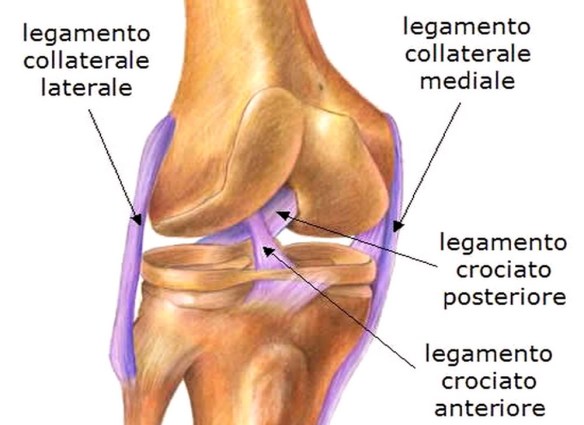 Il legamento crociato anteriore (LCA) ed il legamento crociato posteriore uniscono il femore con la tibia. I legamenti crociati controllano i movimenti di traslazione antero-posteriore tra il femore e la tibia. Il LCA impedisce lo scivolamento in avanti della tibia rispetto al femore, mentre il legamento crociato posteriore (LCP) lo scivolamento indietro. Il LCA controlla anche la rotazione del ginocchio ed impedisce la sua sublussazione nei movimenti di rotazione della gamba.
Il legamento crociato anteriore (LCA) ed il legamento crociato posteriore uniscono il femore con la tibia. I legamenti crociati controllano i movimenti di traslazione antero-posteriore tra il femore e la tibia. Il LCA impedisce lo scivolamento in avanti della tibia rispetto al femore, mentre il legamento crociato posteriore (LCP) lo scivolamento indietro. Il LCA controlla anche la rotazione del ginocchio ed impedisce la sua sublussazione nei movimenti di rotazione della gamba.