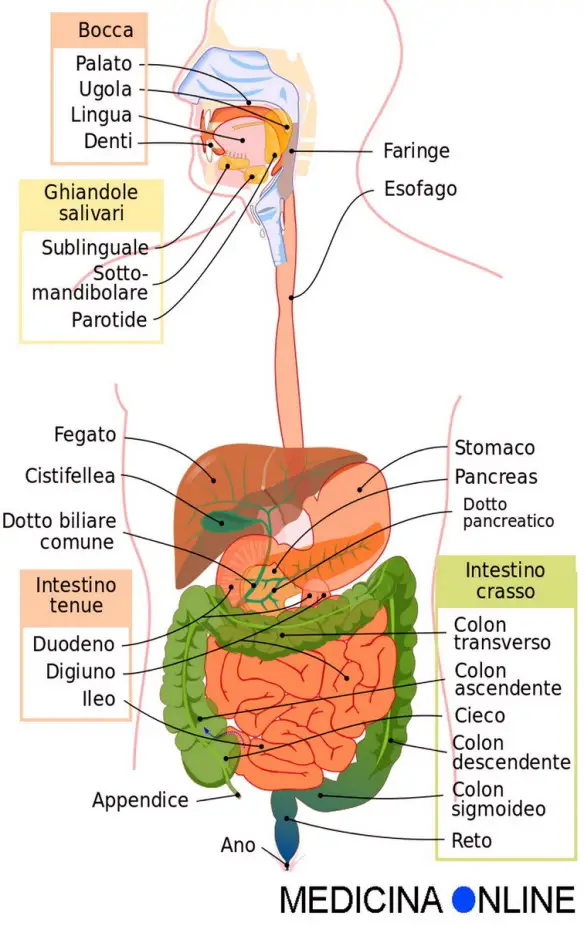
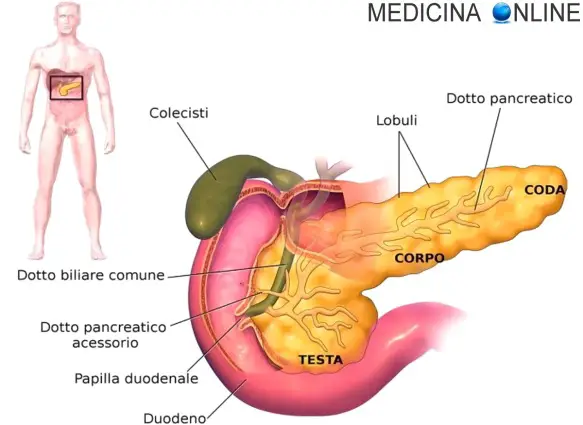
 Il duodeno (duodenum in inglese) è un canale che fa parte dell’apparato digerente umano, in cui è preceduto dallo stomaco e precede il digiuno. Il duodeno è il primo dei tre segmenti in cui viene suddiviso l’intestino tenue, un lungo canale che si estende dal piloro (tratto conclusivo dello stomaco) fino allo sfintere ileocecale (tratto iniziale dell’intestino crasso). L’intestino tenue, oltre al duodeno è composto dal digiuno e dall’ileo. Il duodeno è anche detto intestino tenue fisso per distinguerlo dalle altre due porzioni, definite invece mesenteriali. Infatti per merito del mesentere, le due porzioni più distali dell’intestino tenue, hanno una mobilità notevolmente maggiore del duodeno che è invece molto più statico. Il duodeno riceve la bile, portata dal dotto coledoco, e il succo pancreatico, che giunge dal condotto del pancreas. Questi due prodotti di secrezione di fegato e pancreas, sfociano in duodeno tramite la papilla maggiore, la quale è munita di uno sfintere (anello di muscolatura liscia) detto sfintere coledocico di Oddi. Un’altra fondamentale funzione del duodeno è quella di neutralizzare l’acidità del chimo gastrico mediante la secrezione alcalina delle ghiandole del Brunner, ghiandole che ne differenziano la struttura rispetto al resto dell’intestino tenue.
Il duodeno (duodenum in inglese) è un canale che fa parte dell’apparato digerente umano, in cui è preceduto dallo stomaco e precede il digiuno. Il duodeno è il primo dei tre segmenti in cui viene suddiviso l’intestino tenue, un lungo canale che si estende dal piloro (tratto conclusivo dello stomaco) fino allo sfintere ileocecale (tratto iniziale dell’intestino crasso). L’intestino tenue, oltre al duodeno è composto dal digiuno e dall’ileo. Il duodeno è anche detto intestino tenue fisso per distinguerlo dalle altre due porzioni, definite invece mesenteriali. Infatti per merito del mesentere, le due porzioni più distali dell’intestino tenue, hanno una mobilità notevolmente maggiore del duodeno che è invece molto più statico. Il duodeno riceve la bile, portata dal dotto coledoco, e il succo pancreatico, che giunge dal condotto del pancreas. Questi due prodotti di secrezione di fegato e pancreas, sfociano in duodeno tramite la papilla maggiore, la quale è munita di uno sfintere (anello di muscolatura liscia) detto sfintere coledocico di Oddi. Un’altra fondamentale funzione del duodeno è quella di neutralizzare l’acidità del chimo gastrico mediante la secrezione alcalina delle ghiandole del Brunner, ghiandole che ne differenziano la struttura rispetto al resto dell’intestino tenue.
Leggi anche:
- L’apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Esofago: anatomia e funzioni in sintesi
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Cistifellea: cos’è, a cosa serve e dove si trova
Disposizione e rapporti
Il duodeno rappresenta la prima porzione dell’intestino tenue, nonché quella con calibro, fissità maggiore e lunghezza minore, mediamente 20–25 cm. Origina dal canale pilorico dello stomaco e possiede una forma a “C”, la cui concavità abbraccia la testa del pancreas, continuando, poi, nel digiuno. Si tratta di un organo retroperitoneale (eccetto i primi 2,5 cm, che sono intraperitoneali), essendo accollato alla parete posteriore della cavità addominale, dietro il peritoneo parietale, ed è formato da quattro porzioni: superiore, discendente, orizzontale e ascendente, che possono essere anche nominate prima, seconda, terza e quarta porzione del duodeno.
Leggi anche:
Le 4 porzioni del duodeno
- Porzione superiore del duodeno (o prima porzione, o bulbo). La porzione superiore o prima parte del duodeno, è costituita da un tubo di forma cilindrica che origina dal piloro, a destra della linea mediana, e si dirige postero-lateralmente per un tratto con una lunghezza media di circa 5 cm, terminando con la flessura duodenale superiore. È la porzione più mobile di questo tratto dell’intestino. Il peritoneo viscerale ne ricopre la faccia anteriore e la parte superiore della faccia posteriore, contribuendo alla formazione della parete anteriore del foro epiploico. Il margine superiore del duodeno fornisce inserzione per i due foglietti del piccolo omento (legamento epato-duodenale) che ne rappresenta la pars tensa, mentre il margine inferiore per una parte del margine superiore del grande omento. Negli ultimi centimetri della prima porzione il peritoneo ricopre solo la faccia anteriore. La prima parte del duodeno ha rapporto anteriormente con il lobo destro del fegato e il corpo della cistifellea, inferiormente con la testa del pancreas, posteriormente con la parete addominale posteriore e il margine mediale del rene di destra. A sinistra continua nello stomaco attraverso il piloro, a destra si continua con la seconda parte del duodeno attraverso una curva ad angolo retto denominata flessura duodenale superiore. La porzione superiore del duodeno è la sede più frequente di ulcere duodenali, cioè erosioni della parete intestinale provocate dall’eccessiva acidità del chimo proveniente dallo stomaco. Essendo leggermente dilatata, questa regione è nota anche come ampolla duodenale.
- Porzione discendente del duodeno (o seconda porzione). La porzione discendente o seconda parte del duodeno si presenta come un condotto cilindrico a direzione verticale che si estende nello spazio sottomesocolico. È diretta continuazione della porzione superiore attraverso la flessura duodenale superiore e si continua con la parte orizzontale attraverso la flessura duodenale destra (o flessura duodenale inferiore). La seconda parte del duodeno è in rapporto anteriormente con il colon ed il mesocolon trasversi, con le anse dell’intestino tenue mesenteriale e con il mesentere, posteriormente con la parete addominale posteriore, il margine mediale del rene di destra, lateralmente a destra con la faccia viscerale del lobo destro del fegato, medialmente a sinistra con la testa del pancreas. Qui vi si trova l’ampolla del Vater, dove sfocia la via biliare extraepatica principale (o dotto Coledoco) e il dotto pancreatico maggiore di Wirsung.
- Porzione orizzontale del duodeno (o seconda porzione). La porzione orizzontale o terza parte del duodeno è orientata sul piano orizzontale; origina a destra della linea mediale dalla flessura duodenale destra, oltrepassa la linea mediale e raggiunge a sinistra della stessa la flessura duodenale sinistra, dove si continua con la porzione ascendente. È in rapporto in alto con la testa del pancreas, in basso con la radice del mesentere, anteriormente con le anse del tenue mesenteriale, posteriormente con la parete addominale posteriore.
- Porzione ascendente del duodeno (o quarta porzione). La porzione ascendente o quarta parte del duodeno è posta a sinistra della linea mediana; origina dalla flessura duodenale sinistra e si dirige in basso fino a continuarsi nel digiuno attraverso la flessura duodenodigiunale. Ha rapporto anteriormente con il colon ed il mesocolon trasversi e le prime anse del digiuno, posteriormente con il corpo del pancreas, medialmente con la testa del pancreas.
Leggi anche:
Vasi e nervi del duodeno
- Le arterie del duodeno provengono da due vie. La prima è dal tronco celiaco, che, tramite l’arteria pancreatico-duodenale superiore (ramo della arteria gastroduodenale), serve il primo e il secondo duodeno fino all’altezza della papilla maggiore. La seconda è dall’arteria mesenterica superiore da cui giunge invece l’arteria pancreatico-duodenale inferiore, questa irrora il terzo e quarto duodeno.
- Le vene del duodeno si aprono tutte, direttamente o indirettamente, nella vena porta.
- I linfatici del duodeno originano da una rete in sede sottomucosa cui affluiscono anche i linfatici della mucosa e della muscolare. Da questa rete si dipartono dei collettori linfatici che si dirigono verso i linfonodi della regione gastrica.
- I nervi del duodeno provengono dal plesso celiaco e attraverso questo dal nervo vago, per quanto riguarda l’innervazione parasimpatica, e dalla catena dell’ortosimpatico.
Struttura microscopica
Il duodeno presenta una tonaca mucosa, una tonaca sottomucosa, una tonaca muscolare ed una tonaca sierosa, limitata al solo tratto superiore e sostituita da una avventizia nei restanti tratti. Visto internamente il duodeno presenta una tonaca mucosa sollevata nelle cosiddette pieghe circolari. Tali pieghe sono costituite sia da mucosa che dalla tonaca sottomucosa, che si solleva spingendo in alto anche la mucosa stessa. Unica eccezione è la porzione superiore che si presenta invece liscia. Sulla parete mediale della porzione discendente si nota inoltre una piega longitudinale che si estende nel terzo medio di questa parete. Tale piega corrisponde allo sbocco in duodeno dell’ampolla duodenale di Vater e dell’ampolla duodenale minore. La prima rappresenta il tratto intramurale comune al coledoco ed al dotto pancreatico maggiore di Wirsung, mentre la seconda rappresenta lo sbocco in duodeno del dotto pancreatico minore.
- Tonaca mucosa. La tonaca mucosa è costituita da epitelio semplice batiprismatico, intercalato da elementi mucipari. Le cellule epiteliali sono del tipo degli enterociti, e pertanto presentano un orletto striato costituito dai microvilli e vescicole di pinocitosi, in ragione della funzione di assorbimento, che nel duodeno si associa a quella di digestione. Inoltre si notano gli sbocchi delle ghiandole duodenali, localizzate nella tonaca sottomucosa. Sulla mucosa del duodeno si possono osservare numerosi noduli linfatici, che però non aggregano mai in veri e propri ammassi, come invece accade nelle altre due porzioni dell’intestino tenue mesenteriale, dove si osservano le placche di Peyer.
- Tonaca sottomucosa. La tonaca sottomucosa è costituita prevalentemente di tessuto connettivo lasso, con abbondanti fibre elastiche e fibre collagene, oltre a macrofagi, granulociti eosinofili, linfociti e plasmacellule. Nella tonaca sottomucosa sono ospitate le ghiandole del Brunner, di tipo tubulare composto, che secernono soprattutto un muco alcalino protettivo. Il muco secreto neutralizza l’acidità del chimo proveniente dallo stomaco permettendo di proteggere la mucosa, di inattivare alcuni enzimi gastrici come la pepsina e di creare le condizioni per l’ottimale funzionamento degli enzimi delle successive fasi digestive. Tuttavia sono presenti in queste ghiandole anche le cellule G. Queste cellule sono di tipo endocrino e producono l’ormone gastrina, che ha il compito di stimolare la secrezione di HCl da parte delle cellule delomorfe delle ghiandole gastriche propriamente dette.
- Tonaca muscolare. La tonaca muscolare si presenta costituita da fibrocellule muscolari lisce disposte su due strati:
- lo strato esterno costituito da fibre a disposizione longitudinale;
- lo strato interno costituito da fibre a disposizione circolare.
- Tonaca sierosa.
- Tonaca avventizia. La tonaca avventizia è costituita prevalentemente di tessuto connettivo denso con numerosi fibroblasti e fibre collagene a disposizione reticolare.
Funzioni del duodeno
Il duodeno prepara, tramite enzimi, gli alimenti che verranno poi assorbiti nella restante parte dell’intestino tenue. Le ghiandole del Brunner, che qui si trovano, secernono muco alcalino. Nel duodeno si versa la bile, prodotta dal fegato, che serve per emulsionare i grassi. Inoltre, il pancreas vi secerne enzimi digestivi, come tripsina, amilasi e lipasi. Il duodeno regola anche la velocità di svuotamento dello stomaco attraverso vie ormonali. La secretina e la colecistochinina vengono rilasciate dalle cellule nell’epitelio duodenale in risposta agli stimoli e agli acidi grassi presenti quando il piloro si apre e rilascia il chimo gastrico nel duodeno. Il duodeno è sede di movimenti peristaltici atti a mescolare il materiale alimentare con i succhi digestivi, facendoli progredire lungo l’intestino. Nel duodeno, inoltre, compaiono i villi, caratteristici di tutto il tenue e deputati all’assorbimento dei nutrienti (grazie alle cellule dell’orletto a spazzola che li ricoprono). Oltre alla funzione digestiva, il duodeno presenta anche attività:
- I succhi digestivi hanno lo scopo di neutralizzare l’acidità del chimo gastrico e completarne la digestione;
- Il duodeno secerne vari ormoni con azione endocrina e paracrina, come secretina, colecistochinina, gastrina, GIP, VIP, somatostatina ed altri ancora (tutti importanti per adeguare le funzioni digestive alla quantità e alla qualità del cibo contenuto nel tubo digerente, ma anche allo stato di salute dell’organismo);
- Attività immunitaria: il tessuto linfoide GALT presente nella mucosa del duodeno, costituisce la prima barriera contro eventuali patogeni.
Chirurgia del duodeno
Tra gli interventi chirurgici che interessano il duodeno vi è la duodenocefalopancresectomia, che consiste nell’asportare la testa del pancreas, il duodeno, la colecisti e talvolta parte dello stomaco. Si compie quando questi organi vengono colpiti da un tumore. La complessa operazione viene anche chiamata “procedura di Whipple”.
Leggi anche:
- Cistifellea: cos’è, a cosa serve e dove si trova
- Bile: dove si trova, a che serve e da cosa è composta?
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Legatura/sclerosi delle varici esofagee: perché si esegue, quali sono i rischi?
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Epatiti croniche: cosa sono, sintomi, diagnosi e cura
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Vomitare sangue ed ematemesi: cos’è, cosa fare, cause e terapie
- Da cosa viene causata l’ulcera allo stomaco?
- Acido cloridrico e succo gastrico dello stomaco: di cosa è fatto ed a che serve
- Meccanismi e controllo della secrezione acida dello stomaco
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Incontinenza fecale primitiva e secondaria: cos’è e come si cura
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

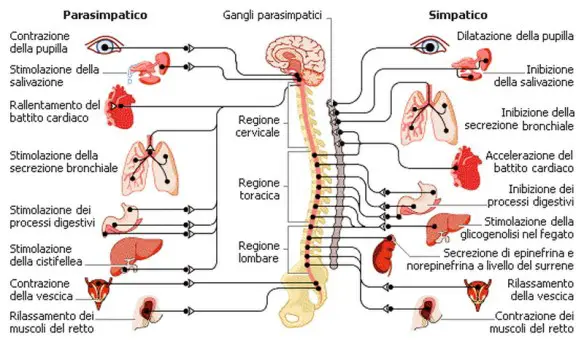 Le funzioni del sistema parasimpatico sono numerose, il nervo vago, il X paio di nervi cranici, ne costituisce l’asse portante.
Le funzioni del sistema parasimpatico sono numerose, il nervo vago, il X paio di nervi cranici, ne costituisce l’asse portante.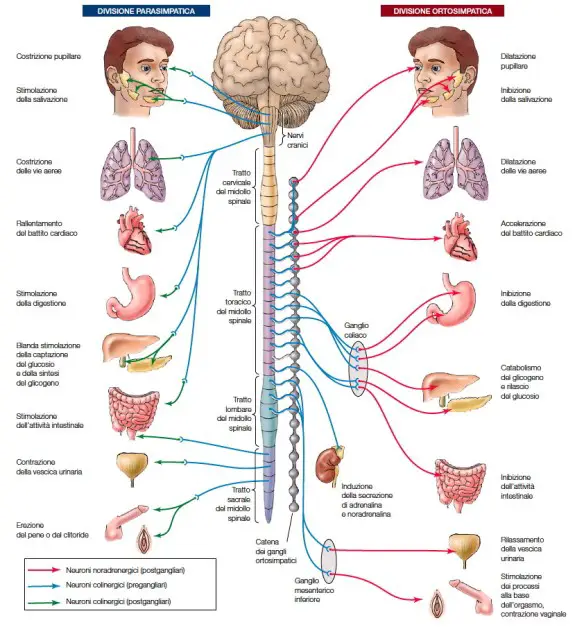 Con “sistema nervoso autonomo” (da cui l’acronimo “SNA“), conosciuto anche come “sistema nervoso vegetativo” o “sistema nervoso viscerale“, in medicina si identifica l’insieme di cellule e fibre che innervano gli organi interni e le ghiandole, controllando le “funzioni vegetative”, ossia quelle funzioni che generalmente sono al di fuori del controllo volontario: per tale modivo viene anche definito “sistema autonomo involontario“. Il SNA è parte del “sistema nervoso periferico” (SNP) ed ha la funzione di regolare l’omeostasi dell’organismo ed è un sistema neuromotorio non influenzabile dalla volontà che opera con meccanismi appunto autonomi, relativi a riflessi periferici sottoposti al controllo centrale.
Con “sistema nervoso autonomo” (da cui l’acronimo “SNA“), conosciuto anche come “sistema nervoso vegetativo” o “sistema nervoso viscerale“, in medicina si identifica l’insieme di cellule e fibre che innervano gli organi interni e le ghiandole, controllando le “funzioni vegetative”, ossia quelle funzioni che generalmente sono al di fuori del controllo volontario: per tale modivo viene anche definito “sistema autonomo involontario“. Il SNA è parte del “sistema nervoso periferico” (SNP) ed ha la funzione di regolare l’omeostasi dell’organismo ed è un sistema neuromotorio non influenzabile dalla volontà che opera con meccanismi appunto autonomi, relativi a riflessi periferici sottoposti al controllo centrale.