 Il termine “pemfigoide” (in inglese “pemphigoid”) indica un gruppo di varie forme di dermatosi autoimmuni rare, con caratteristiche macroscopiche simili al pemfigo (presenza di bolle) ma, a differenza del pemfigo, a localizzazione sottoepiteliale, cioè tra epitelio e membrana basale. In tale gruppo sono inclusi i seguenti tipi di pemfingoide:
Il termine “pemfigoide” (in inglese “pemphigoid”) indica un gruppo di varie forme di dermatosi autoimmuni rare, con caratteristiche macroscopiche simili al pemfigo (presenza di bolle) ma, a differenza del pemfigo, a localizzazione sottoepiteliale, cioè tra epitelio e membrana basale. In tale gruppo sono inclusi i seguenti tipi di pemfingoide:
- pemfigoide bolloso;
- pemfigoide cicatriziale (o “pemfigoide mucoso benigno”);
- pemfigoide gravidico (anche chiamato “herpes gestationis”);
- pemfigoide delle membrane mucose;
- pemfigoide anti-p200;
- pemfigoide anti-collagene di tipo IV;
- pemfigoide anti-antigene 105 kDa.
In questo articolo ci occuperemo del pemfigoide gravidico.
Pemfigoide gravidico
Il pemfigoide gravidico (anche chiamato “herpes gestationis”, in inglese “pemphigoid gestationis”) è una malattia autoimmune della cute che coinvolge donne in gravidanza o nel periodo del puerperio.
Diffusione
La prevalenza della malattia è stimata in un caso ogni 5.000-50.000 gravidanze, con un’incidenza annuale di 0,44 casi per milione di abitanti. La malattia, per definizione, colpisce esclusivamente il sesso femminile.
Patogenesi
La malattia ha una genesi autoimmune e si manifesta in individui geneticamente predisposti, specialmente quelli caratterizzati dalla presenza di un genotipo HLA-DR3 e DR4. Gli autoanticorpi sono classicamente IgG dirette soprattutto verso un antigene del trofoblasto, BP180 o BPAG1, una glicoproteina presente nella placenta ed espressa dopo il I trimestre di gravidanza, e verso BPAG2.
Cause e fattori di rischio scatenanti
Le cause che a monte innescano la reazione immunitaria anomala descritta nel paragrafo precedente, che è alla base dei sintomi e segni della malattia, sono attualmente non chiare, anche se alcune condizioni e patologie sembrano essere fattori di rischio (oltre ovviamente alla gravidanza), tra cui:
- assunzione di farmaci come furosemide, spironolattone, sulfasalazina, farmaci antipsicotici, penicillina, penicillamina ed etanercept;
- radioterapia per il carcinoma mammario;
- esposizione alla radiazione ultravioletta del sole;
- varie patologie della cute come psoriasi, lichen planus;
- varie tipologie di infezioni cutanee;
- traumi;
- ustioni;
- terapia fotodinamica;
- diabete;
- allergie;
- malattie autoimmunitarie come l’artrite reumatoide ed il lupus eritematoso sistemico;
- colite ulcerosa;
- sclerosi multipla.
Sintomi e segni
Il pemfigoide gravidico si presenta con:
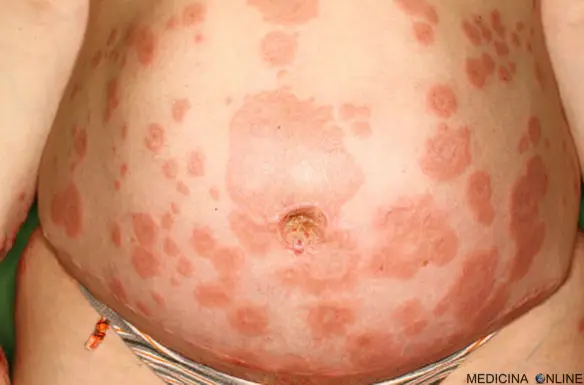
- prurito intenso;
- papule orticarioidi eritematose;
- vescicole distanziate o confluenti, site principalmente sull’addome (in particolare attorno all’ombelico).
Le lesioni a volte originano intorno all’ombelico per poi espandersi a tutto l’addome. Le vescicole e le bolle rappresentano le lesioni più specifiche; si possono sviluppare placche eritematose. Le lesioni possono anche essere presenti anche sul torace, sulla schiena, sugli arti, sul volto, sulle piante dei piedi, sui glutei. Viso e mucose sono meno colpite. Nella maggioranza dei casi l’esantema peggiora durante il travaglio o immediatamente dopo il parto, ma solitamente vi è una remissione entro poche settimane o pochi mesi (in genere un paio di mesi, raramente fino a sei).
Quando si manifesta?
Il pemfigoide gravidico si manifesta dopo il I trimestre di gravidanza, tipicamente tra il 4º e il 7º mese di gestazione, ma può presentarsi anche dopo il parto e alla ripresa del ciclo mestruale. Clinicamente
Diagnosi
La diagnosi di pemfigoide gravidico si sospetta in base all’anamnesi e soprattutto all’esame obiettivo. La diagnosi è confermata in base a biopsia cutanea perilesionale e successivo esame istopatologico con immunofluorescenza diretta. Qualora l’immunofluorescenza diretta risulti negativa, si usa all’immunofluorescenza indiretta che permette anche la diagnosi differenziale tra i tipi di pemfgoide in cui i depositi si verificano sul tetto della bolla e quelle in cui si trovano sul pavimento:
- immunofluorescenza diretta: mostra la presenza di depositi lineari di C3 a livello della membrana basale dell’epidermide, formatisi in seguito ad attivazione del complemento in risposta agli autoanticorpi;
- immunofluorescenza indiretta: mostra la presenza degli autoanticorpi, appartenenti alla classe IgG1.
Altri esami, come il Western blot e l’ELISA (saggio immuno-assorbente legato ad un enzima), possono essere effettuati, tuttavia possono non riscontrano una reale importanza diagnostica: il saggio ELISA è in grado di rilevare gli autoanticorpi con una sensibilità del 70%.
Diagnosi differenziale
Il pemfigoide gravidico deve essere distinta da altre patologie, tra cui:
- pemfigoide bolloso;
- forma bolloide del lupus eritematoso sistemico;
- epidermolisi bollosa acquisita.
Terapia
La terapia dipende da molti fattori come gravità e coinvolgimento sistemico:
- nelle forme lievi si usano corticosteroidi topici e piridossina, eventualmente associata ritodrina;
- nelle forme gravi si usano la ciclofosfamidee l’azatioprina, che tuttavia possono avere effetti teratogeni.
Il prednisone risolve il prurito da moderato a grave e previene nuove lesioni; la dose viene ridotta fino alla comparsa di poche nuove lesioni ma può essere necessario aumentarla se i sintomi peggiorano il che avviene tipicamente durante il travaglio e subito dopo il parto. I corticosteroidi per via sistemica somministrati nella tarda gravidanza non paiono essere dannosi per il feto. Per il prurito si può somministrare un antistaminico orale senza azione sedativa.
Patologie associate
Il pemfigoide gravidico può raramente associarsi a:
- mole idatiforme;
- coriocarcinoma;
- rettocolite ulcerosa;
- alopecia areata;
- cirrosi biliare primitiva;
- ipertiroidismo.
Prognosi
Il pemfigoide gravidico è una patologia cronica e recidivante: nonostante il fatto che le manifestazioni cutanee tendano a regredire 1-2 mesi dopo il parto, tuttavia sono spesso soggette a recidiva, sia nel corso di ulteriori gravidanze, sia in donne non gravide ma trattate con estroprogestinici; le recidive in gravidanza sono generalmente più gravi e più precoci. Le riacutizzazioni sono comuni 24-48 h dopo il parto e si possono verificare durante le mestruazioni successive o durante l’ovulazione. In alcuni casi le manifestazioni cutanee regrediscono dopo 6 mesi (raramente oltre). Nei casi di risposta positiva ai farmaci, la prognosi è generalmente buona.
Rischi per il feto
Il feto viene molto raramente coinvolto dalla malattia, e in tal caso solo transitoriamente in conseguenza del passaggio degli anticorpi attraverso la placenta. Lesioni transitorie si verificano in < 5% dei neonati nati da madri con pemfigoide gestazionale. I neonati possono avere placche eritematose o vescicole che si risolvono spontaneamente nel giro di poche settimane. Il futuro nascituro ha un più alto rischio di parto prematuro e basso peso alla nascita. Rarissimi sono i casi di aborto o di mortalità peripartum. Uno dei possibili rischi è quello legato all’assunzione di farmaci contro il pemfigoide gravidico durante la gravidanza, che possono aumentare il rischio teratogeno, cioè di malformazioni fetali. Poiché vi è un incremento del rischio fetale, si raccomandano i test prenatali, ad esempio il non-stress test (NST), un test di screening utilizzato in gravidanza per valutare lo stato fetale mediante la frequenza cardiaca fetale e la sua reattività. Un cardiotocografo viene utilizzato per monitorare la frequenza cardiaca fetale e la presenza o l’assenza di contrazioni uterine. La premessa di un NST è che un feto ben ossigenato ha spontaneamente aumenti temporanei, chiamati “accelerazioni”, nella frequenza cardiaca fetale: un NST normale mostrerà una frequenza cardiaca fetale basale tra 110 e 160 battiti al minuto con variabilità moderata (variabilità da 5 a 25 battiti intermedi) e 2 accelerazioni qualificanti in 20 minuti senza decelerazioni.
Per approfondire:
- Pemfigoide bolloso: cause, sintomi, diagnosi, immagini
- Pemfigoide bolloso: terapie, ricovero ospedaliero, prognosi, mortalità
- Pemfigoide delle membrane mucose: cause, sintomi, diagnosi, cure
- Pemfigoide cicatriziale: cause, sintomi, diagnosi, trattamento
- Pemfigoide anti-p200: cause, sintomi, diagnosi, cure, complicanze
- Differenze tra pemfigo e pemfigoide
Leggi anche:
- Pemfigo: definizione, tipi, cause, fattori di rischio, sintomi
- Pemfigo: diagnosi, segni, citodiagnostica di Tzanck, biopsia, immagini, immunofluorescenza
- Pemfigo: complicanze, trattamento, ricovero, consigli, mortalità
- Segno di Nikolsky: indicazioni, esecuzione, positivo
- Segno Asboe-Hansen: indicazioni, esecuzione, positivo
- Dermatiti esfoliative da farmaci: la sindrome di Lyell
- Eruzioni esantematiche, eritematose, vescicolo-bollose e pigmentarie da farmaci
- Eczema: pelle arrossata con bolle, crosticine e prurito
- Differenza tra macula, papula, pustola, vescicola, bolla, flittene e pomfo
- Pustola: cos’è, esempi, dove si forma, come si cura
- Infiammazione purulenta e pus: cause, tipi, sintomi e terapie
- Cosa sono i brufoli ed i punti neri e come fare per prevenirli e curarli?
- Spremere o incidere il brufolo: lo fa davvero passare prima?
- Dentifricio sui brufoli per farli passare: funziona davvero?
- Brufolo sottopelle: cause, farmaci e rimedi naturali veloci
- Differenze tra brufolo sottopelle e cisti sebacea
- Empiema: cos’è, tipologie, cause, diagnosi, complicanze e terapia
- Ascesso: cause, sintomi, diagnosi, rischi, complicanze, cure
- Ascesso dentale e gonfiore guancia: quanto dura e rimedi
- Flemmone: definizione, cause, sintomi, diagnosi e terapia
- Fistola: cos’è, cause, sintomi, immagini, diagnosi, rischi e cura
- Piemia: cos’è, cause, sintomi, immagini, diagnosi, rischi e cura
- Setticemia: contagio, cause, decorso, significato, durata, si guarisce?
- Pus bianco, giallo o verde: cos’è e come eliminarlo
- Gentalyn Beta 0,1%+0,1% crema (gentamicina betametasone): foglio illustrativo
- Acne tardiva: sintomi, cause e cure
- Acne cistica: cura definitiva, alimentazione, testosterone
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Dermatite da contatto: cause, fattori predisponenti, allergeni, patogenesi
- Dermatite da contatto: sintomi e segni di fase acuta, subacuta e cronica
- Dermatite da contatto: diagnosi, esami, terapie e consigli
- Dermatite atopica: cause, sintomi e terapie di una patologia della pelle molto diffusa
- Dermatite atopica: giusta alimentazione e probiotici quando le cure tradizionali falliscono
- Dermatite seborroica: cause, immagini, cure, rimedi naturali, shampoo consigliato
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Irritazione cutanea in neonati, bambini e gravidanza: i soggetti più a rischio
- Pelle arrossata ed irritata: cause patologiche e non patologiche
- Pelle arrossata ed irritata a causa del sudore: i rimedi naturali
- Pelle arrossata ed irritata: ecco quali farmaci usare
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Consigli per la prevenzione delle allergie da alimenti e additivi alimentari
- Consigli per la prevenzione delle allergie da acari e miceti (funghi)
- Consigli per la prevenzione delle dermatiti da contatto (lattice, nichel, cosmetici…)
- Consigli per la prevenzione delle allergie da derivati animali (cani, gatti, volatili…)
- Consigli per la prevenzione di allergie da imenotteri (api e vespe)
- Consigli per la prevenzione di allergie da farmaci e pseudoallergie
- Orticaria acuta e cronica: cause, sintomi, diagnosi, immagini, cura, rimedi
- Angioedema: cause, sintomi, immagini, cura, consigli, rimedi naturali
- Differenza tra orticaria e angioedema
- Sindrome orticaria-angioedema: cause, sintomi, diagnosi, immagini, cura, rimedi
- Shock anafilattico (shock allergico): cause, fattori di rischio, patogenesi
- Shock anafilattico: sintomi, diagnosi, prognosi, gravità, morte
- Shock anafilattico: terapia, cosa fare, consigli per prevenirlo
- Esami allergologici di primo, secondo e terzo livello per la diagnosi di allergia
- Prick test in bambini e adulti: esecuzione, allergeni, controindicazioni, rischi
- Patch test: preparazione, esecuzione, rischi, allergeni, costo
- Prist test in adulti e bambini, valori normali e patologici, interpretazione
- Rast test: preparazione, esecuzione, rischi, allergeni, costo
- Test di provocazione in medicina: cosa sono, a che servono, come si svolgono?
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Test di eliminazione e diete oligoallergeniche in allergologia
- Reazioni indesiderate durante i test allergologici: frequenza, tipi, cosa fare, prevenzione
- Allergia al latte vaccino in neonati e bambini
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Allergeni ed epitopi: definizione, classificazione, elenco, tipi
- Differenza tra le reazioni di ipersensibilità di tipo I, II, III, IV e V
- Immunoterapia specifica (iposensibilizzazione): indicazioni, controindicazioni
- Immunoterapia specifica (iposensibilizzazione): vie di somministrazione dell’allergene
- Immunoterapia specifica (iposensibilizzazione): estratti allergenici, miscele, conservazione
- Immunoterapia specifica: metodiche di somministrazione, dosaggi
- Immunoterapia specifica: epoca d’inizio, schemi di trattamento, durata, sospensione
- Immunoterapia specifica: schemi non convenzionali, iposensibilizzazione a farmaci e veleni di imenotteri
- Immunoterapia specifica: monitoraggio e valutazione dell’efficacia della terapia
- Immunoterapia specifica: reazioni indesiderate locali, sistemiche, gravi
- Test per allergie e intolleranze alimentari
- Differenza tra reazione allergica, anafilassi e shock anafilattico
- Differenze tra allergia alimentare ed intolleranza alimentare
- Morire per una puntura di vespa: capire cos’è uno shock anafilattico può salvarti la vita
- Puntura di vespa: dopo quanto tempo si verifica lo shock anafilattico?
- Puntura di vespa e shock anafilattico: cosa fare e cosa NON fare?
- Puntura di vespa e shock anafilattico: cosa fare prima dell’arrivo dell’ambulanza?
- Cos’è l’adrenalina ed a cosa serve?
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Asma bronchiale: spirometria e diagnosi differenziale
- Asma bronchiale: fattori di rischio ambientali e genetici
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Deficit di glucosio-6-fosfato deidrogenasi e favismo: cause, sintomi, terapie
- L’incredibile allergia di Ashleigh Morris
- La grave allergia alle arachidi di Oli Weatherall: perfino un bacio può ucciderlo
- Famosa marca di pennarelli provoca allergie: non usateli!
- Differenza tra latte, lattosio e rispettive intolleranze
- Celiachia, cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Che significa malattia autoimmune? Spiegazione ed esempi
- Intolleranza al lattosio in adulti e bambini: sintomi e test
- Lattosio: cos’è, in quali alimenti si trova ed in quali no
- Lattuga ed altre verdure: contengono lattosio o no?
- Test del respiro (breath test) per intolleranze alimentari: cos’è e come si svolge
- Reazioni avverse ai farmaci: effetti collaterali, tossicità, allergie, idiosincrasie
- Intolleranza al sorbitolo: sintomi, diagnosi, dove si trova il sorbitolo?
- Superare le intolleranze alimentari con la dieta di eliminazione? Meglio lo schema di rotazione dei cibi
- Vaccini: servono davvero? Tutte le verità scientifiche
- Acne cistica: cura definitiva, alimentazione, testosterone
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
