 Con “ittero” in medicina si intende un segno caratterizzato da colorazione giallastra della pelle, delle sclere e delle mucose causata dall’eccessivo innalzamento dei livelli di bilirubinemia, cioè della bilirubina nel sangue. Affinché l’ittero sia visibile il livello di bilirubina deve superare 2,5 mg/dL. Un ittero lieve (sub-ittero), osservabile esaminando le sclere alla luce naturale, è di solito evidenziabile quando i valori della bilirubina sierica sono compresi tra 1,5 – 2,5 mg/dl. L’ittero è una condizione parafisiologica nel neonato, mentre è frequentemente segno di patologia nell’adulto. La bilirubina deriva dal catabolismo dell’eme (molecola contenuta nell’emoglobina), ed è presente nel corpo umano in due forme: forma indiretta, che si trova normalmente in circolo ed è veicolata dall’albumina plasmatica; forma diretta, in cui la bilirubina è coniugata con l’acido glucuronico, indice che è stata glucoronoconiugata dal fegato e resa idrofila, adatta ad essere eliminata con la bile. L’identificazione di quale delle due forme di bilirubina è presente in eccesso dà un’indicazione sulle cause dell’ittero.
Con “ittero” in medicina si intende un segno caratterizzato da colorazione giallastra della pelle, delle sclere e delle mucose causata dall’eccessivo innalzamento dei livelli di bilirubinemia, cioè della bilirubina nel sangue. Affinché l’ittero sia visibile il livello di bilirubina deve superare 2,5 mg/dL. Un ittero lieve (sub-ittero), osservabile esaminando le sclere alla luce naturale, è di solito evidenziabile quando i valori della bilirubina sierica sono compresi tra 1,5 – 2,5 mg/dl. L’ittero è una condizione parafisiologica nel neonato, mentre è frequentemente segno di patologia nell’adulto. La bilirubina deriva dal catabolismo dell’eme (molecola contenuta nell’emoglobina), ed è presente nel corpo umano in due forme: forma indiretta, che si trova normalmente in circolo ed è veicolata dall’albumina plasmatica; forma diretta, in cui la bilirubina è coniugata con l’acido glucuronico, indice che è stata glucoronoconiugata dal fegato e resa idrofila, adatta ad essere eliminata con la bile. L’identificazione di quale delle due forme di bilirubina è presente in eccesso dà un’indicazione sulle cause dell’ittero.
L’ittero non deve essere confuso con una forma di colorazione giallastra della cute simile, denominata “carotenodermia” o “pseudo-ittero“. Per approfondire: Pelle gialla: differenza tra ittero e carotenodermia
Ittero emolitico (con iperbilirubinemia non coniugata o indiretta)
È dovuto a un’aumentata produzione di bilirubina e/o ad un’impossibilità da parte del fegato di effettuare il processo di coniugazione con acido glucuronico. La produzione di bilirubina aumenta in corso di emolisi, cioè a un’aumentata distruzione di globuli rossi. Questo avviene in alcune malattie del sangue:
- aumentato stress ossidativo in concomitanza di deficit enzimatici dei globuli rossi (come il deficit di G6P-DH, glucosio-6-fosfato deidrogenasi, volgarmente noto come “favismo”);
- trasfusione di sangue non compatibile;
- anemia emolitica autoimmune;
- Emolisi neonatale per immunizzazione nella prima gravidanza di madri Rh- che concepiscano nuovamente figli Rh+;
- sindrome di Gilbert o sindrome di Crigler-Najjar.
Leggi anche: Bilirubina diretta e indiretta: ittero, significato, patologie collegate
Ittero colestatico (con iperbilirubinemia coniugata o diretta)
È dovuto a colestasi, una condizione in cui la bilirubina viene normalmente prodotta e va a costituire la bile, ma questa incontra un ostacolo e non può percorrere il normale tragitto che la porterebbe nell’intestino e quindi a essere eliminata con le feci.
Questo porta ad altri sintomi e segni che coesistono in questi tipi di ittero:
- urine color marsala (o color coca-cola); questo è dovuto al fatto che la bilirubina diretta, essendo idrosolubile (a differenza di quella indiretta), una volta in circolo può essere eliminata con le urine, conferendogli il caratteristico colore
- feci ipocoliche o acoliche. Dovute al fatto che il colore delle feci è normalmente dato proprio dai pigmenti biliari, che in questa situazione non raggiungono l’intestino
- prurito. Infatti nella bile sono presenti anche i sali biliari, che quando vanno in circolo tendono a depositarsi a livello cutaneo, dando appunto un intenso prurito
La cause di ittero colestatico di gran lunga più frequente è la calcolosi della colecisti, quando un calcolo si incunea nel dotto biliare causa un ostacolo al deflusso della bile, e quindi ittero. Per quanto feci ipocoliche e bilirubinuria siano caratteristiche nell’ittero colestatico possono presentarsi anche in altre patologie intra-epatiche non ostruttive, non sono dunque segni bastevoli per una diagnosi.
Le principali cause di ittero ostruttivo sono:
- neoplasie delle vie biliari e dell’intestino;
- calcolosi;
- papilliti;
- odditi;
- pancreatiti croniche;
- cisti;
- neoplasie via biliare extraepatica;
- compressioni da masse anomale esterne, come il carcinoma testa del pancreas;
- sindrome di Dubin-Johnson;
- sindrome di Rotor.
Leggi anche: Tumore al pancreas: aspettativa di vita, sopravvivenza, guarigione
Ittero neonatale
L’ittero neonatale solitamente viene considerato fisiologico ed è causato da aumentata emocateresi, ovvero distruzione di emazie, tale da non essere supportato dalle capacità epatiche, essendo il fegato ancora immaturo. Si osserva in circa il 50% dei neonati a termine e nell’80% dei neonati pretermine. Si presenta in seconda/terza giornata e può durare fino a 8 giorni nei neonati a termine e fino a 14 nei pretermine. I livelli di bilirubina solitamente si assestano senza alcun intervento. I neonati con l’ittero neonatale vengono trattati con l’esposizione ad una intensa luce blu (fototerapia). L’ittero neonatale può provocare danni permanenti quando la sua concentrazione supera i 20–25 mg/dl, ovvero in caso di Kernicterus in quanto la bilirubina ha degli effetti tossici sul sistema nervoso centrale.
Leggi anche: Parto prematuro: cause, fattori di rischio, prevenzione e psicologia dei genitori
Terapia dell’ittero
Se l’ittero neonatale viene considerato una forma pseudo-fisiologica e reversibile dopo pochi giorni dalla nascita, quindi non una condizione particolarmente pericolosa, al contrario l’ittero che si manifesta durante l’età adulta è invece più allarmante ed è in genere la spia di una patologia in atto che può essere più o meno grave e curabile. I neonati che manifestano ittero non vengono generalmente sottoposti ad alcun trattamento; solo in alcuni casi, i piccoli pazienti sono esposti alla fototerapia. Solo in rare circostanze, l’ittero neonatale viene considerato patologico; ad esempio, quando compare già dal primo giorno di vita, quando la concentrazione di bilirubina diretta supera il valore di 1,5-2 mg/dl o quando la condizione persiste per oltre due settimane. Nei casi problematici, è possibile somministrare per via endovenosa dosi di albumina, utili per impedire il deposito di bilirubina nei tessuti e, talvolta, fenobarbital.
L’ittero che si manifesta durante l’età adulta – come prima accennato – è più problematico. In caso di ittero si raccomanda di sottoporsi a tutti gli accertamenti utili per isolare la causa scatenante: dal momento che l’eziologia può essere molto varia, non esiste una cura unica per tutti gli itteri e solo dopo aver individuato la causa a monte è possibile procedere con una terapia specifica. Le terapie possono essere molto varie ed includere una attesa vigile, un cambio delle abitudini alimentari (in caso di calcoli biliari o in caso di pseudo-ittero), uno o più farmaci e la chirurgia (ad esempio in caso di tumore del pancreas).
Di seguito sono riportate le classi di farmaci maggiormente impiegate nella terapia contro l’ittero:
- Fenobarbital (es. Luminale, Gardenale, Fenoba FN): il farmaco appartiene alla classe degli anticonvulsivanti e viene utilizzato anche per il trattamento dell’ittero patologico nei neonati e nei bambini di età inferiore ai 12 anni. Indicativamente, si consiglia di assumere una dose di farmaco pari a 3-8 mg/kg al giorno, possibilmente frazionati in 2-3 dosi. Non superare i 12 mg/kg al giorno. Consultare il medico.
- Albumina (es. Album.Um.Immuno, Albutein, Albital): disponibile in soluzione da iniettare per via endovenosa, l’albumina è utilizzata in terapia per la cura dell’ittero, specie per quello neonatale. Il farmaco è indicato per ostacolare l’accumulo di bilirubina nei tessuti. Il dosaggio e la durata del trattamento sono di competenza esclusivamente medica.
Farmaci utilizzati in terapia per curare l’ittero dipendente da calcoli alla cistifellea:
- Acido chenodesossicolico: è il più importante acido biliare prodotto dal fegato. Il principio attivo viene utilizzato in terapia per aiutare a sciogliere i calcoli della cistifellea, anche nel contesto dell’ittero; il trattamento con questo farmaco è in grado di dissolvere, parzialmente o totalmente, i calcoli della cistifellea (costituiti da colesterolo), risolvendo pertanto l’ittero dipendente da calcoli alla colecisti. Consultare il medico per la posologia e la modalità di somministrazione.
- Acido ursodesossicolico o ursodiolo (es. Ursobil HT, Acido Ursodes AGE, Litursol): la somministrazione di questi farmaci si è rivelata particolarmente indicata per la dissoluzione dei calcoli di colesterolo della cistifellea, anche nel contesto dell’ittero. La posologia raccomandata è la seguente: 8-12 mg/kg per os al dì, in dose unica, la sera o in due dosi frazionate; prolungare la terapia fino a due anni (terapia di mantenimento: 250 mg al dì). Il rispetto della modalità d’assunzione del farmaco è indispensabile per la guarigione della malattia (calcoli) e per cancellare gli effetti secondari (in questo caso, ittero).
Leggi anche: Calcolosi colecisti: sintomi, dieta e terapie dei calcoli biliari
Farmaci utilizzati in terapia per la cura dell’ittero dipendente da mononucleosi:
- Aciclovir (es. Aciclovir, Xerese, Zovirax): in alcuni casi di mononucleosi, eventualmente associata all’ittero, il medico prescrive questa sostanza, farmaco d’elezione per la cura dell’Herpes simplex.
- Ibuprofene (es. Brufen, Moment, Subitene) il farmaco è un antinfiammatorio/analgesico (FANS): si raccomanda di assumere per os da 200 a 400 mg di principio attivo (compresse, bustine effervescenti) ogni 4-6 ore, al bisogno. In alcuni casi, l’analgesico può essere somministrato anche per via e.v. (da 400 a 800 mg ogni 6 ore, al bisogno).
Altri articoli che potrebbero interessarti:
Semeiotica della colecisti:
- Manovra e segno di Murphy positivo o negativo: cos’è e cosa indica
- Colecistite acuta e cronica litiasica e alitiasica: cause, terapia, dieta e rimedi naturali
- Punti di dolorabilità di fegato, colecisti, stomaco e pancreas
- Esame obiettivo generale: come farlo, importanza ed esempi
- Esame obiettivo: come si fa l’ispezione ed a cosa serve?
- Esame obiettivo: cos’è la percussione e perché si fa?
- Palpazione nell’esame obiettivo: cos’è ed a che serve?
- Auscultazione nell’esame obiettivo: cos’è ed a che serve?
- Differenza tra sintomo e segno con esempi
Leggi anche:
- Bile: dove si trova, a che serve e da cosa è composta?
- Cistifellea: cos’è, a cosa serve e dove si trova
- Si può vivere senza cistifellea?
- Insufficienza epatica lieve, acuta e cronica: dieta e rischio di morte
- Funzionalità epatica; cos’è, cosa indica e come si misura
- Transaminasi alte, basse, cosa sono, cosa indicano e come si curano
- Dialisi e MARS nella terapia dell’insufficienza renale
- Sindrome post-colecistectomia: conseguenze dell’asportazione della cistifellea
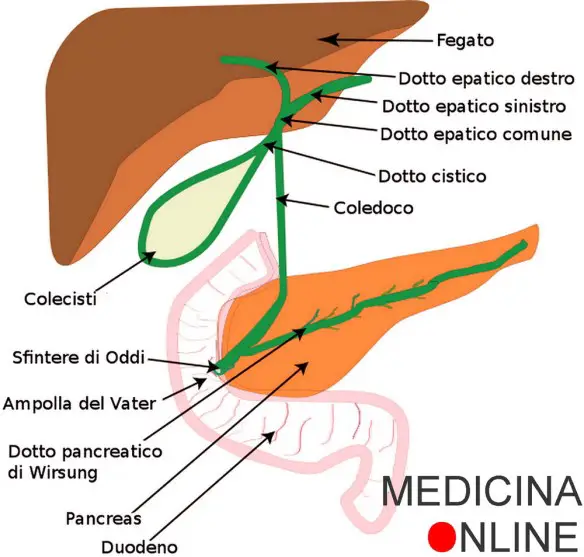
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Bile: dove si trova, a che serve e da cosa è composta?
- Dotto epatico comune, cistico e coledoco: anatomia del sistema biliare
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Segno della fovea in medicina: cos’è e cosa indica
- Differenza tra pube e inguine
- Appendicite acuta e cronica: cause, sintomi e terapie
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Cos’è l’anamnesi? Significato medico e come si fa con esempi
- Differenza tra anamnesi patologica prossima e remota
- Differenza tra fonendo, fonendoscopio, stetoscopio e stetofonendoscopio
- Dove finisce il torace ed inizia l’addome?
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra osso sacro e coccige
- Osso sacro e coccige: dove si trovano ed a che servono?
- Differenza tra muscoli volontari, involontari, scheletrici e viscerali
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Quanto pesano scheletro ed ossa?
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenza tra osso compatto e spugnoso
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su Tumblr e su Pinterest, grazie!

 Prima di trattare l’argomento dobbiamo capire che cosa si intenda in medicina con il termine “calcoli”.
Prima di trattare l’argomento dobbiamo capire che cosa si intenda in medicina con il termine “calcoli”.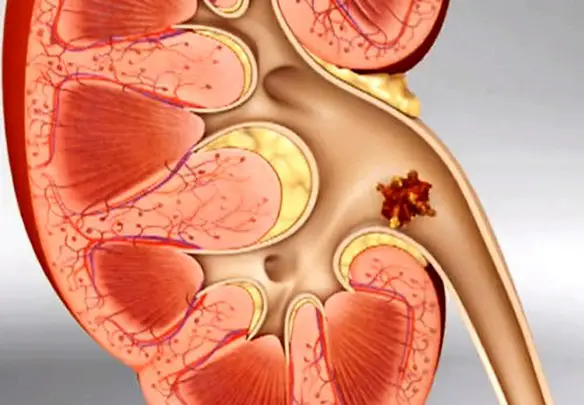 Con “calcolosi renale” si descrive la presenza di formazioni solide nell’apparato urinario – i calcoli renali – derivate dalla precipitazione e successiva aggregazione di sostanze disciolte nelle urine. Spesso i calcoli renali sono asintomatici, di norma il primo segnale di un calcolo renale è un dolore molto intenso che inizia all’improvviso quando il corpo tenta di “forzare” l’ostacolo, il calcolo si muove nelle vie urinarie e ostruisce il flusso dell’urina portando alla cosiddetta colica renale.
Con “calcolosi renale” si descrive la presenza di formazioni solide nell’apparato urinario – i calcoli renali – derivate dalla precipitazione e successiva aggregazione di sostanze disciolte nelle urine. Spesso i calcoli renali sono asintomatici, di norma il primo segnale di un calcolo renale è un dolore molto intenso che inizia all’improvviso quando il corpo tenta di “forzare” l’ostacolo, il calcolo si muove nelle vie urinarie e ostruisce il flusso dell’urina portando alla cosiddetta colica renale.