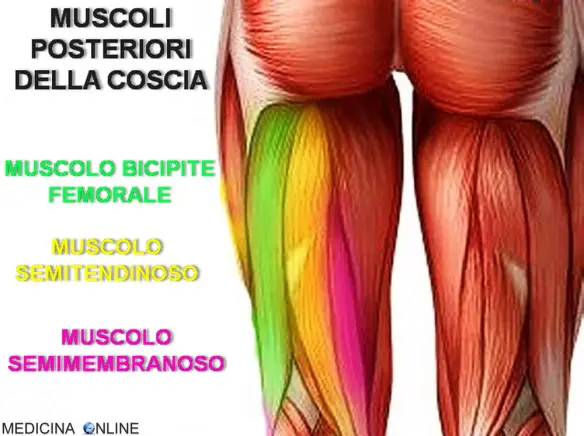
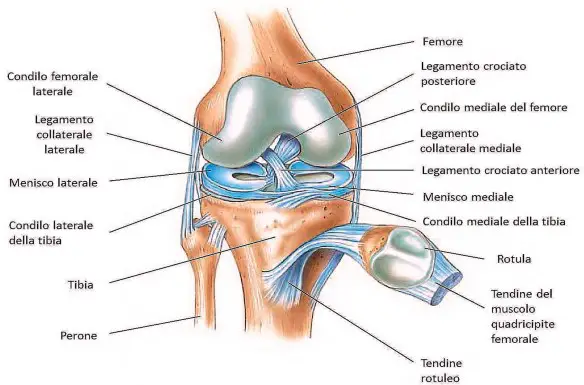
 La tendinite del rotuleo è una patologia del ginocchio molto frequente che consiste nell’infiammazione del tendine rotuleo e che colpisce il tendine rotuleo maggiormente nel punto dove inizia, ovvero nella sezione inferiore della rotula. Il tendine rotuleo rientra nell’apparato estensore del ginocchio e quando il muscolo quadricipite si contrae, lo traziona insieme alla tibia e alla rotula, e il ginocchio si estende. Questa patologia è molto frequente fra gli sportivi che praticano il basket, la pallavolo, il calcio, l’atletica leggera ed il sollevamento pesi. Sono tutti sport che necessitano uno sforzo ripetitivo del muscolo quadricipite che sollecita continuamente il tendine rotuleo fino a procurargli una lesione.
La tendinite del rotuleo è una patologia del ginocchio molto frequente che consiste nell’infiammazione del tendine rotuleo e che colpisce il tendine rotuleo maggiormente nel punto dove inizia, ovvero nella sezione inferiore della rotula. Il tendine rotuleo rientra nell’apparato estensore del ginocchio e quando il muscolo quadricipite si contrae, lo traziona insieme alla tibia e alla rotula, e il ginocchio si estende. Questa patologia è molto frequente fra gli sportivi che praticano il basket, la pallavolo, il calcio, l’atletica leggera ed il sollevamento pesi. Sono tutti sport che necessitano uno sforzo ripetitivo del muscolo quadricipite che sollecita continuamente il tendine rotuleo fino a procurargli una lesione.
Cause
La causa principale che provoca la tendinite del rotuleo, risiede della sollecitazione ripetuta del tendine rotuleo che porta a delle piccole lesioni che tendono a degenerare nel corso del tempo soprattutto continuando ad allenare la zona dei quadricipiti. Altre cause che, a lungo andare, possono far sviluppare la patologia sono:
- – un disallineamento del femore e della rotula;
- – la rotula alta;
- – un eccessiva rotazione della tibia;
- – una cattiva estensione del muscolo retto-femorale.
La tendinite del rotuleo può manifestarsi in maniera aggressiva anche a seguito di un utilizzo scorretto delle calzature.
Sintomi
Il sintomo principale della tendinite del rotuleo è un dolore localizzato nella parte anteriore del ginocchio che si presenta a seguito di uno sforzo prolungato (come un allenamento specifico del quadricipite) oppure quando si resta fermi nella medesima posizione per un lungo lasso di tempo (ad esempio quando si resta inginocchiati a lungo). Quando la tendinite del rotuleo inizia a manifestarsi, il dolore iniziale tende a scomparire a seguito di un periodo di riposo. Col passare del tempo e con il peggioramento della patologia, il dolore persiste anche durante e a seguito di un periodo di riposo. Per questo motivo è una patologia che va curata al principio, onde evitare che diventi cronica.
Rimedi
La tendinite del rotuleo, come già anticipato, va curata a partire dai primi sintomi per evitare conseguenze irreversibili come la rottura del tendine. E’ importante rivolgersi ad un medico specializzato per intraprendere una cura specifica perché è una patologia specifica per ogni paziente.
Tra i possibili rimedi vanno menzionati:
- il riposo;
- utilizzo del ghiaccio sulla parte dolorante;
- stretching rotuleo;
- farmaci anti-infiammatori non steroidei (FANS).
Solo in casi gravi è previsto l’intervento chirurgico che prevede la scarificazione, la pulizia del tendine e una lunga riabilitazione post-operatoria che permetta il recupero delle funzioni vitali del tendine rotuleo.
Leggi anche:
- Tendine e muscolo semitendinoso: anatomia, funzioni ed uso chirurgico
- Differenza tra tendine rotuleo e semitendinoso
- Tendine rotuleo: anatomia, funzioni e patologie in sintesi
- Lesione del legamento crociato anteriore: ricostruzione in artroscopia
- Differenza delle lesioni dei legamenti crociato anteriore e posteriore
- Valgismo di arti inferiori e ginocchio: cause, sintomi e rimedi
- Pubalgia del podista: cause, diagnosi e rimedi
- Differenza tra ginocchio valgo e varo
- Strabismo rotuleo: cause, sintomi e rimedi
- Formicolio alla gamba ed al piede: cause, diagnosi, sintomi e rimedi
- Strappo muscolare a braccio, coscia, schiena: cosa fare?
- Contrattura muscolare a schiena, coscia, polpaccio, collo: cosa fare?
- Stiramento muscolare: cause, sintomi e rimedi
- Differenza tra stiramento, strappo, contrattura, distorsione e distrazione
- Postura sbagliata: come correggerla, specie seduti alla scrivania
- Colpo della strega: cause, sintomi, rimedi e prevenzione
- Muscolo piriforme: anatomia, funzioni e cosa fare se è infiammato
- Encefalopatia traumatica cronica: cos’è e quali sport sono a rischio?
- Differenza tra sciatalgia e finta sciatalgia
- Nervo sciatico (ischiatico): anatomia, funzioni e patologie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare?
- Usura della cartilagine del ginocchio: sintomi, diagnosi e cura
- Articolazioni mobili, semimobili, sinoviali e fisse: struttura e funzioni
- Legamenti: cosa sono, dove si trovano ed a che servono?
- Quante ossa ci sono nella mano e come si chiamano?
- Quante ossa ed articolazioni abbiamo nel nostro corpo?
- Come si chiamano le dita dei piedi?
- Femore: anatomia, funzioni e muscoli in sintesi
- Quanto pesano scheletro ed ossa?
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Quanti litri e percentuale di acqua sono presenti nel nostro corpo?
- Differenza tra femore e anca
- Differenza tra frattura composta, composta, esposta e patologica
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Osso omero: anatomia e funzioni in sintesi
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Quanti muscoli abbiamo nel nostro corpo?
- Differenza tra muscoli volontari, involontari, scheletrici e viscerali
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Muscoli respiratori volontari ed involontari
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Le 7 fasi della deglutizione (volontarie ed involontarie)
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

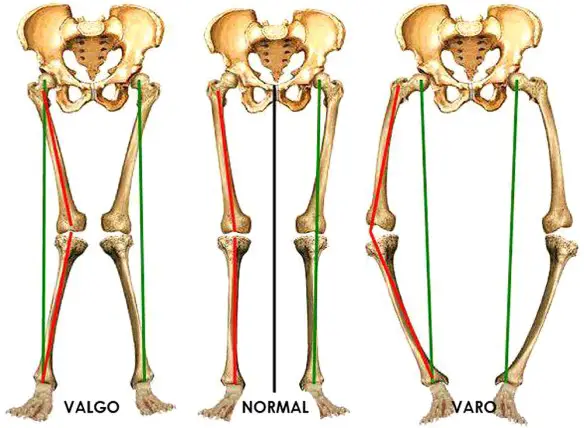 Il termine valgismo sta ad indicare una posizione anomala degli arti inferiori che tendono a deviare verso l’esterno portando le ginocchia ad avvicinarsi, assumendo una caratteristica posizione a X. Quindi si è in presenza di valgismo quando due segmenti ossei congiunti formano tra loro un angolo aperto verso l’esterno, rispetto all’asse del corpo. Le cause di valgismo sono diverse: in alcuni casi sono congenite, in altri possono svilupparsi a seguito di un evento traumatico o di una lesione dell’osso che producono la deformità. Inoltre esistono diversi fattori che possono accentuare la patologia.
Il termine valgismo sta ad indicare una posizione anomala degli arti inferiori che tendono a deviare verso l’esterno portando le ginocchia ad avvicinarsi, assumendo una caratteristica posizione a X. Quindi si è in presenza di valgismo quando due segmenti ossei congiunti formano tra loro un angolo aperto verso l’esterno, rispetto all’asse del corpo. Le cause di valgismo sono diverse: in alcuni casi sono congenite, in altri possono svilupparsi a seguito di un evento traumatico o di una lesione dell’osso che producono la deformità. Inoltre esistono diversi fattori che possono accentuare la patologia.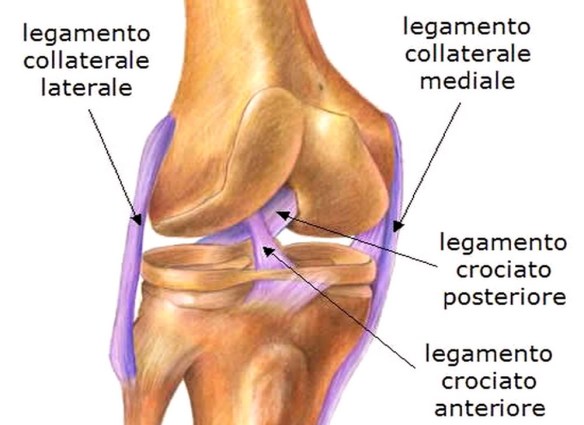 Il legamento crociato anteriore (LCA) ed il legamento crociato posteriore uniscono il femore con la tibia. I legamenti crociati controllano i movimenti di traslazione antero-posteriore tra il femore e la tibia. Il LCA impedisce lo scivolamento in avanti della tibia rispetto al femore, mentre il legamento crociato posteriore (LCP) lo scivolamento indietro. Il LCA controlla anche la rotazione del ginocchio ed impedisce la sua sublussazione nei movimenti di rotazione della gamba.
Il legamento crociato anteriore (LCA) ed il legamento crociato posteriore uniscono il femore con la tibia. I legamenti crociati controllano i movimenti di traslazione antero-posteriore tra il femore e la tibia. Il LCA impedisce lo scivolamento in avanti della tibia rispetto al femore, mentre il legamento crociato posteriore (LCP) lo scivolamento indietro. Il LCA controlla anche la rotazione del ginocchio ed impedisce la sua sublussazione nei movimenti di rotazione della gamba.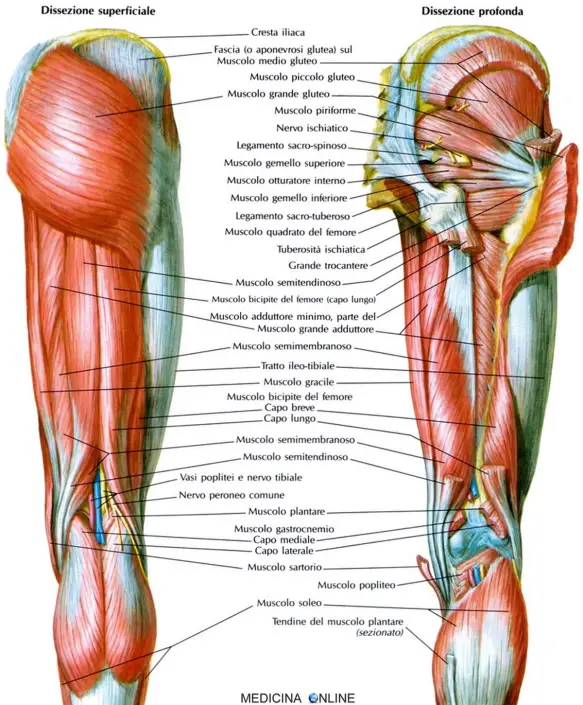 Il muscolo semitendinoso è un muscolo che fa parte dei muscoli della coscia ed è innervato dal nervo tibiale (L4-S1).
Il muscolo semitendinoso è un muscolo che fa parte dei muscoli della coscia ed è innervato dal nervo tibiale (L4-S1).