 L’estate è sinonimo di sole, vacanze e leggerezza… almeno in teoria. Perché se anche tu, con l’arrivo del caldo, hai a che fare con le gambe gonfie, pesanti e affaticate, sai bene quanto questa stagione possa diventare difficile da affrontare. Ma niente paura, ci sono ottimi rimedi efficaci che Continua a leggere
L’estate è sinonimo di sole, vacanze e leggerezza… almeno in teoria. Perché se anche tu, con l’arrivo del caldo, hai a che fare con le gambe gonfie, pesanti e affaticate, sai bene quanto questa stagione possa diventare difficile da affrontare. Ma niente paura, ci sono ottimi rimedi efficaci che Continua a leggere
Archivi tag: gambe
Segno di Gowers positivo o negativo: significato
 Il segno di Gowers (in inglese “Gowers’s sign”) è un segno usato in semeiotica che indica debolezza dei muscoli prossimali, cioè quelli dell’arto inferiore, ed è utile nella diagnosi di varie malattie neurologiche, come la Continua a leggere
Il segno di Gowers (in inglese “Gowers’s sign”) è un segno usato in semeiotica che indica debolezza dei muscoli prossimali, cioè quelli dell’arto inferiore, ed è utile nella diagnosi di varie malattie neurologiche, come la Continua a leggere
Gambe gonfie: cosa mangiare?
 Quando arriva l’estate, capita spesso di avere a che fare con problematiche che affliggono non solo dal punto di vista estetico, ma anche da quello del comfort. Le gambe gonfie sono in cima alla lista. Non c’entra il fatto di essere più o meno normopeso. Il gonfiore alle gambe colpisce per altri fattori, che non sono, però, Continua a leggere
Quando arriva l’estate, capita spesso di avere a che fare con problematiche che affliggono non solo dal punto di vista estetico, ma anche da quello del comfort. Le gambe gonfie sono in cima alla lista. Non c’entra il fatto di essere più o meno normopeso. Il gonfiore alle gambe colpisce per altri fattori, che non sono, però, Continua a leggere
Myrtle Corbin, la ragazza texana con quattro gambe, due vagine e due uteri
 Josephine Myrtle Corbin, conosciuta semplicemente come “Myrtle Corbin” (Contea di Lincoln, 12 maggio 1868 – Cleburne, 6 maggio 1928), fu una donna statunitense nata con una grave deformazione della parte inferiore del corpo, che si esibì come fenomeno da baraccone nei Continua a leggere
Josephine Myrtle Corbin, conosciuta semplicemente come “Myrtle Corbin” (Contea di Lincoln, 12 maggio 1868 – Cleburne, 6 maggio 1928), fu una donna statunitense nata con una grave deformazione della parte inferiore del corpo, che si esibì come fenomeno da baraccone nei Continua a leggere
Le protesi degli arti inferiori di un bambino da 0 a 5 anni
 In questa foto un bimbo di cinque anni mostra tutte le protesi di gamba che ha avuto da quand’era un lattate, fino a quelle attuali. Da notare come le Continua a leggere
In questa foto un bimbo di cinque anni mostra tutte le protesi di gamba che ha avuto da quand’era un lattate, fino a quelle attuali. Da notare come le Continua a leggere
Alternative economiche a Daflon 500 mg e ad Arvenum 500 mg
 Daflon® 500 mg ed Arvenum® 500 mg sono due celebri integratori alimentari vasoprotettori e venotonici che si assumono per Continua a leggere
Daflon® 500 mg ed Arvenum® 500 mg sono due celebri integratori alimentari vasoprotettori e venotonici che si assumono per Continua a leggere
Linfedema a caviglie, gambe e braccia: cos’è e come si cura
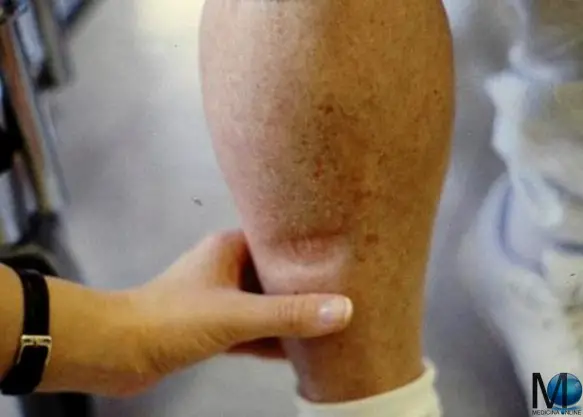 Il linfedema è una condizione che si manifesta con un gonfiore e che può interessare il braccio, la gamba, la caviglia in particolare o altre parti del corpo. Colpisce prevalentemente (ma non esclusivamente) in modo monolaterale, cioè ad esempio una sola gamba piuttosto che entrambe. Da un punto di vista clinico, la presenza di liquidi stagnanti nei tessuti viene resa evidente dal segno della fovea (vedi foto in alto) che è rappresentato dal segno che rimane impresso nella cute dopo una pressione effettuata con un dito. Il sospetto di linfedema viene confermato successivamente da tecniche di diagnostica per immagini. La cura può essere sia medica che chirurgica.
Il linfedema è una condizione che si manifesta con un gonfiore e che può interessare il braccio, la gamba, la caviglia in particolare o altre parti del corpo. Colpisce prevalentemente (ma non esclusivamente) in modo monolaterale, cioè ad esempio una sola gamba piuttosto che entrambe. Da un punto di vista clinico, la presenza di liquidi stagnanti nei tessuti viene resa evidente dal segno della fovea (vedi foto in alto) che è rappresentato dal segno che rimane impresso nella cute dopo una pressione effettuata con un dito. Il sospetto di linfedema viene confermato successivamente da tecniche di diagnostica per immagini. La cura può essere sia medica che chirurgica.
Perché si verifica il linfedema?
Il linfedema si può verificare in varie condizioni come in caso di patologia dei linfonodi, di ostruzione al deflusso della linfa o quando i linfonodi sono asportati con un intervento chirurgico. Ciò causa uno squilibrio della circolazione linfatica, per cui la linfa, non potendo più defluire nell’arto interessato attraverso i vasi linfatici interrotti, ristagna nei tessuti, dando appunto luogo al linfedema. I pazienti affetti da alcuni tipi di tumore (mammella, melanoma, utero, prostata…) possono sviluppare un linfedema in conseguenza dell’asportazione chirurgica dei linfonodi, della radioterapia o dell’ostruzione delle vie e/o delle ghiandole linfatiche da parte di cellule tumorali.
Chi è più a rischio di sviluppare linfedema?
L’incidenza maggiore la si ha intorno alla metà della terza decade di età, esistono le forme precoci (se dovesse manifestarsi durante l’adolescenza o addirittura alla nascita) e tardive (se dovesse mostrarsi in seguito), il sesso femminile per il linfedema inferiore è il più colpito, per il resto non si mostrano differenze nei sessi. Mancano dati precisi sulla diffusione del linfedema primario ma la sua incidenza annuale è stimata intorno a 1,5/100.000 soggetti di età inferiore ai 20 anni.
Leggi anche: Segno della fovea in medicina: cos’è e cosa indica
Tipi di linfedema
Esistono due forme principali di linfedema:
- linfedema primario: causato da anomalie linfatiche congenite;
- linfedema secondario: causato da ostruzione al deflusso della linfa determinato da varie patologie.
Edema linfatico primario
Le forme primarie (non derivate) sono formate da anomalie congenite del sistema linfatico, queste possono essere di varia natura (morfologiche e funzionali)
- edema linfatico congenito, in tale forma si ritrova anche la malattia di Milroy;
- edema linfatico precoce;
- edema linfatico tardivo.
Il linfedema primario coinvolge prevalentemente, ma non esclusivamente, gli arti inferiori. Nonostante la causa sia una alterazione congenita delle vie linfatiche, l’edema è solo molto raramente presente sin dalla nascita. Nella maggior parte dei casi il suo esordio avviene entro i 35 anni (insorgenza precoce), con un picco di comparsa intorno ai 17 anni; non è rara tuttavia è la sua insorgenza dopo i 35 anni (insorgenza tardiva). Colpisce prevalentemente il sesso femminile (rapporto femmine:maschi, 7:1) e coinvolge nella metà dei casi un solo arto mentre un interessamento bilaterale è riscontrabile soltanto nel 25% dei casi.
Leggi anche: Sistema linfatico e linfonodi: anatomia e funzioni in sintesi
Edema linfatico secondario
L’ostruzione, causa del linfedema, viene causata da un’altra malattia, sovente si tratta di forme tumorali ma possono essere dovute a adenopatie, sindrome, postflebitica, linfangite. Il linfedema si manifesta soprattutto dopo il trattamento chirurgico di asportazione di linfonodi e/o la radioterapia effettuate per una malattia neoplastica. Nonostante il miglioramento delle tecniche chirurgiche, sempre meno invasive, e radioterapiche l’incidenza del linfedema rimane significativa: nelle persone operate per tumore al seno circa il 25% di coloro che hanno subito una asportazione dei linfonodi ascellari e anche il 5% di coloro che hanno subito l’asportazione del linfonodo sentinella, possono presentare un linfedema clinicamente rilevante negli anni successivi. Tale incidenza è addirittura superiore, intorno al 40%, delle persone sottoposte ad interventi di asportazione dei linfonodi inguinali, pelvici ed addominali come effettuato in caso di tumori in campo ginecologico e urinario. Queste percentuali aumentano significativamente se, oltre all’asportazione dei linfonodi, si rende necessario anche un trattamento radioterapico. La comparsa del linfedema è molto precoce solo in pochi casi mentre, solitamente, insorge nel corso dei primi 2-3 anni dalle cure chirurgiche; in diversi casi può comparire anche dopo molti anni dall’intervento. Il linfedema dell’arto superiore compare infatti nel 60% dei casi entro 2 anni dall’intervento e l’80% entro 5 anni, mentre il linfedema dell’arto inferiore compare nell’80% dei casi entro 1 anno dall’intervento. Il linfedema secondario, una volta instaurato, purtroppo non guarisce mai completamente, ma grazie ai trattamenti riabilitativi e/o farmacologici è possibile controllarne le dimensioni e i sintomi correlati (pesantezza, indolenzimento, fastidio).
Leggi anche: Linfodrenaggio manuale con metodo Vodder e Leduc: controindicazioni e tecniche
Sintomi e segni di linfedema
Fra i sintomi e i segni clinici si riscontrano dolore (da un leggero dolore quando la parte viene pizzicata ad un dolore più persistente), facile affaticamento degli arti interessati, diminuzione della normale mobilità di questi, vi possono essere anche disturbi psicologici per via del disagio subito. Viene impedito il segno di Stemmer, fra le complicanze si ritrova l’ipercheratosi. Esteticamente, a seconda della gravità fisica e congenita del soggetto colpito dalla patologia, si riscontrerà una maggiore o minore sproporzione tra la parte interessata ed il resto del corpo, mostrando le parti infiammate come tendenzialmente informi, facendole assomigliare ad un blocco unico con la progressiva scomparsa della loro naturale definizione. Quindi questa condizione medica coinvolge anche soggetti normopeso e non necessariamente obesi come si potrebbe supporre. A lungo andare, nel caso di mancate cure mediche e trattamenti adeguati, i tessuti tenderanno a fibrotizzarsi. Oltre all’edema cronico, il paziente affetto da linfedema può lamentare altri sintomi, come:
- ispessimento della pelle;
- pelle fragile, suscettibile alle infezioni;
- alterazione della cromia della pelle. Lungo l’arto colpito dal linfedema, non è raro osservare una variazione della cromia della cute: la pelle tende a scolorire e diviene lucida;
- difficoltà nel muovere o piegare l’arto colpito da linfedema;
- percezione costante di appesantimento e costrizione dell’arto affetto da linfedema (gambe pesanti e doloranti);
- prurito e tensione della pelle dell’arto coinvolto.
Diagnosi di linfedema
La diagnosi di linfedema si avvale di vari strumenti da associare all’esame obiettivo:
- linfografia: è una radiografia che si avvale di un mezzo di contrasto che viene iniettato nell’organismo per fornire indicazioni più precise, ma vi sono alcune limitazione dell’evento che favoriscono l’uso di altri esami;
- linfoscintigrafia: è probabilmente la migliore tecnica diagnostica per lo studio del linfedema. La rilevazione viene effettuata da gammacamera di albumina marcata con Tecnezio 99 e iniettata negli arti interessati a confronto.
- linfangioscopia: nella quale si controlla lo stato di diffusione di un determinato colorante precedentemente iniettato, dato che in caso di linfedema il colorante non segue il normale percorso di propagazione.
- Biopsia.
Per accertare un sospetto di linfedema, è possibile avvalersi anche di risonanza magnetica, TAC ed ecografia con colordoppler.
Leggi anche: Differenza tra pressoterapia e cavitazione: quale preferire?
Diagnosi differenziale
La diagnosi differenziale si pone con malattie che presentano simili sintomi e segni, come un flebedema, in cui vi è una consistenza molle, al contrario del linfedema che può presentarsi anche come molto compatto. Vi possono essere problemi di identificazione della patologia relativa soprattutto all’inizio dell’insorgenza dove le varie differenze sono molto lievi, ma generalmente nelle donne si tratta di linfedema, accompagnato da cellulite dovuta a questo ristagno. La diagnosi differenziale dev’essere posta con edemi dipendenti da:
- insufficienza cardiaca congestizia;
- insufficienza renale;
- insufficienza epatica.
Anche nelle patologie appena elencate l’edema costituisce un sintomo assai ricorrente; in simili circostanze, il ristagno di liquidi coinvolge entrambi gli arti, quando invece nel linfedema il gonfiore tende a colpire in prevalenza un singolo arto.
Terapia del linfedema
La terapia è basata sulla cura della patologia che ha determinato il linfedema: ad esempio, nel caso venga diagnosticata una linfangite batterica sottostante, occorre intraprendere una terapia antibiotica specifica, in altri casi si opterà per l’approccio chirurgico.
Il trattamento non chirurgico prevede:
- linfodrenaggio manuale;
- bendaggio elastocompressivo;
- pressoterapia;
- utilizzo di tutori elastici definitivi.
ATTENZIONE: la terapia decongestiva non dev’essere eseguita nei pazienti ipertesi, diabetici, affetti da paralisi, insufficienza cardiaca, infezioni acute della pelle, cancro o trombosi.
Come farmaci si usano:
- bioflavonoidi (che aumentano l’attività dei macrofagi);
- benzopironi (esempio la cumarina);
- corticosteroidi (che riescono a ridurre la proliferazione fibroplastica);
- antibiotici (utili soprattutto nella profilassi).
Come trattamento chirurgico si usa:
- microchirurgia derivativa o ricostruttiva;
- liposuzione.
Va tenuto a mente che curare il linfedema non significa guarirlo. Attualmente non esistono cure definitive; questo comporta il fatto che in casi non eccessivamente avanzati, in cui si ha un miglioramento complessivo della parte interessata, il soggetto necessiterà di una terapia di controllo per tutta la durata della sua vita, impedendo così al sintomo di ripresentarsi degenerando pericolosamente.
Terapia linfodrenante casalinga
Vi riportiamo una lista di prodotti per una terapia linfodrenante che potete usare comodamente a casa. Se soffrite di gambe pesanti, gonfiori, cellulite e dolori agli arti inferiori, potrebbero essere un ottimo investimento per la vostra salute e la vostra bellezza:
- Crema gel sollievo immediato per gambe gonfie e pesanti: http://amzn.to/2ARXgv7
- Crema anticellulite con sali del Mar Morto ed alghe: http://amzn.to/2DoULDx
- Apparecchio per pressoterapia sotto i 300 euro: http://amzn.to/2D7sfZk
- Apparecchio per pressoterapia sotto i 500 euro: http://amzn.to/2ASIsMQ
- Libro manuale “Massaggio facile”: http://amzn.to/2D4UIyF
- Terapia ad infrarossi sotto i 90 euro: http://amzn.to/2Fn9QGf
- Olio di Arnica Montana: http://amzn.to/2Fmsdem
- Cerotti dolori muscolari articolari: http://amzn.to/2CZFoUT
- Elettrostimolatore muscolare e nervoso digitale: http://amzn.to/2CYyf6I
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Integratore di omega 3: http://amzn.to/2AdJXtx
Leggi anche:
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Anasarca, edema generalizzato, idropisìa: cause, sintomi e cure
- Edema infiammatorio e vasi sanguigni nell’infiammazione
- Differenza tra pressoterapia e mesoterapia: quale preferire?
- Differenza tra pressoterapia e radiofrequenza: quale preferire?
- La pressoterapia per combattere cellulite e gambe pesanti
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Linfonodi: cosa sono, come riconoscerli, quando sono pericolosi
- Linfonodo sentinella: cos’è e perché è importante in caso di cancro
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Differenza tra cisti e linfonodo
- Shock settico e sepsi: sintomi, terapia, conseguenze, si può guarire
- Differenza tra sepsi e Sindrome da risposta infiammatoria sistemica (SIRS)
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Endocardite: cause, sintomi, diagnosi e terapie
- Differenza tra batteri Gram negativi e Gram positivi
- Differenza tra batteri bacilli, cocchi, streptococchi e spirilli
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Chetosi: cos’è, da cosa è causata, sintomi e terapia in adulti e bambini
- Coagulazione intravascolare disseminata: cause e trattamenti
- Sepsi: cause, sintomi, diagnosi e terapie
- Differenza tra sepsi e setticemia
- Sindrome da disfunzione multiorgano: cause, sintomi, stadi e cure
- Coprocoltura feci per salmonella: perché e come si fa
- Batteriemia: cura, segni, sintomi, diagnosi ed antibiotici
- I cinque segni cardinali dell’infiammazione
- Differenza tra infezione ed infiammazione: sono la stessa cosa?
- Infiammazione: le alterazioni dei vasi sanguigni, permeabilità vascolare e migrazione leucocitaria
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!
Proteggere la pelle di viso, mani e corpo dal freddo: rimedi e consigli
 Le temperature più rigide, tipiche del periodo autunnale ed invernale, possono causare secchezza e rovinare anche la pelle normale. La disidratazione, provocata da agenti esterni quali freddo, vento e inquinamento atmosferico, incide sulla bellezza della pelle sia a breve, sia a lungo termine. Nell’immediato, i danni sono visibili sotto forma di screpolature, pelle arrossata e colorito poco uniforme, prurito e sensazione di fastidio. A lungo termine, invece, la secchezza di una cute poco curata si riflette in un’aumentata predisposizone alle rughe precoci e ai cedimenti. Anche l’utilizzo di detersivi e la continua detersione, nonché una cattiva asciugatura, provocano problemi quali aridità e bruciori della pelle. Soprattutto alle zone più soggette agli agenti esterni invernali, quali le mani. Vediamo allora oggi quali prodotti usare per difendere la nostra pelle dall’attacco di freddo, neve e vento.
Le temperature più rigide, tipiche del periodo autunnale ed invernale, possono causare secchezza e rovinare anche la pelle normale. La disidratazione, provocata da agenti esterni quali freddo, vento e inquinamento atmosferico, incide sulla bellezza della pelle sia a breve, sia a lungo termine. Nell’immediato, i danni sono visibili sotto forma di screpolature, pelle arrossata e colorito poco uniforme, prurito e sensazione di fastidio. A lungo termine, invece, la secchezza di una cute poco curata si riflette in un’aumentata predisposizone alle rughe precoci e ai cedimenti. Anche l’utilizzo di detersivi e la continua detersione, nonché una cattiva asciugatura, provocano problemi quali aridità e bruciori della pelle. Soprattutto alle zone più soggette agli agenti esterni invernali, quali le mani. Vediamo allora oggi quali prodotti usare per difendere la nostra pelle dall’attacco di freddo, neve e vento.
Questo articolo è rivolto soprattutto alle donne, tuttavia i consigli contenuti sono applicabili anche dagli uomini.
Quali detergenti scegliere quando fa freddo?
In inverno, bisognerebbe prestare particolare attenzione ai prodotti utilizzati per la detersione. E anche al modo in cui si deterge la pelle. Soprattutto quella delicata delle mani, esposta a numerosi “pericoli” e a continuo rischio di disidratazione. Dunque, è importante detergere la pelle con il prodotto adeguato, ad esempio con questo gel: http://amzn.to/2D8WAY0
Dopo aver deterso la cute, soprattutto se si tratta delle mani, è importante asciugarla alla perfezione, tamponando e mai sfregando. Inoltre, è bene fare attenzione alle pieghe della pelle (in particolar modo a quelle che si formano tra le dita). Infine è fondamentale applicare un idratante efficace, come questo a base di cera d’api: http://amzn.to/2Dp5vlm
Proteggere la pelle durante le pulizie domestiche
La pelle si rovina sempre quando ci si dedica alle pulizie domestiche, e d’inverno ancor di più, per tale motivo è consigliabile proteggere sempre le mani con gli appositi guanti, come ad esempio questi: http://amzn.to/2r3CCsr
Come proteggere le mani dal freddo?
La pelle delle mani, soprattutto durante la stagione invernale, andrebbe trattata in modo intensivo. Infatti, si tratta di una zona esposta direttamente a freddo, vento, acqua, detersivi,sfregamenti. È anche una delle zone del corpo più soggette a invecchiamento precoce, rughe, pelle grinzosa e macchie cutanee. Proteggere la pelle in inverno significa applicare più e più volte al giorno un prodotto specifico, in grado sia di nutrire la cute sia di proteggerla dalle intemperie.
Esistono prodotti specifici per proteggere e nutrire le tue mani, come ad esempio questa crema alla pappa reale: http://amzn.to/2D2OjV1
Labbra, braccia e gambe quando fa freddo
Quando le temperature si fanno rigide e magari si aggiungono anche vento ed elevati livelli di inquinamento, ci sono alcune zone del corpo che richiedono maggiore protezione e nutrimento. Tra queste, le più a rischio disidratazione sono: labbra, braccia e gambe. Per quanto riguarda le labbra, mai uscire senza un burro protettivo in borsetta o un balsamo emolliente a base di ingredienti naturali lenitivi e nutrienti, come questo ottimo prodotto che ti consiglio: http://amzn.to/2FwwKLi
Gambe, braccia e corpo in generale, invece, vanno regolarmente trattate con un delicato scrub settimanale (l’esfoliazione deve essere fatta anche in inverno, non solo in estate!) e nutrite quotidianamente con l’applicazione di un burro o un olio per il corpo, insistendo maggiormente su gomiti e ginocchia, sia con l’esfoliazione che con l’idratazione. Per farlo potete usare un esfoliante corpo di altissima qualità, come questo: http://amzn.to/2mnX8ON
Per idratare la pelle del corpo, potete usare questa efficace crema al burro di karité biologico, che contrasta anche le smagliature: http://amzn.to/2D4ErtU
Combattere il freddo dall’interno
Una pelle bella, luminosa e un corpo tonico, anche in inverno, sono il risultato di una beauty routine attenta, dell’uso di trattamenti ad hoc e di un’alimentazione adeguata.
Infatti, la pelle del corpo va mantenuta idratata anche dall’interno. Il primo step è ricordarsi di bere quando fa freddo e la sete si fa sentire di meno.
La bevanda d’elezione dovrebbe essere l’acqua a temperatura ambiente. Da alternare a centrifughe mutlivitaminiche ed a infusi benefici per la bellezza della pelle come le tisane a base di malva, rosa canina e frutti di bosco. Le difese dell’organismo hanno bisogno infine di un corretto apporto di vitamine e sali minerali, che potete trovare in un integratore alimentare come questo: http://amzn.to/2iXrBW4
Leggi anche:
- Perché ho sempre le mani ed i piedi freddi? Cosa fare e cosa NON fare per scaldarli
- Avete sempre freddo? Ecco la dieta che vi riscalda!
- La dieta anti-freddo per rafforzare il tuo sistema immunitario: mai più raffreddore!
- Le regole per proteggere la nostra salute dagli sbalzi di temperatura
- Freddo e mani ruvide: crema emolliente (e non idratante), guanti, saponi non aggressivi ed altri consigli
- Cosa significa avere la “pelle grassa”?
- Secca, grassa, mista o sensibile: tu che tipo di pelle hai?
- Pelle mista: cause, caratteristiche e trattamenti
- Peli incarniti: cause, creme, infezione, depilazione e rimedi
- Peli incarniti: rimedi naturali per eliminarli in modo rapido e sicuro
- Follicolite da depilazione inguinale ed alle gambe: rimedi naturali
- Depilazione inguine: i metodi più efficaci, indolori e sicuri
- Differenza tra ceretta brasiliana e classica: pro, contro e consigli per farla bene
- Pelle screpolata: cause e rimedi naturali per viso e corpo
- Pelle maschile: caratteristiche e differenze rispetto alla pelle femminile
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Come porti capelli rivela molto della tua personalità
- Melasma e lentigo solari: quando la pelle si riempie di macchie
- Combattere le macchie cutanee sul viso: rimedi naturali, cosmetica e laserterapia
- Microdermoabrasione con cristalli di corindone: esfoliazione profonda per trattare smagliature, pori dilatati, macchie cutanee, rughe, cicatrici ed acne
- Needling medico: dite addio a rughe, macchie solari e cicatrici da acne
- Non solo rughe: i dieci problemi estetici risolvibili con botulino
- Filler a base di acido ialuronico per le rughe del contorno occhi e le zampe di gallina
- Filler a base di Acido Ialuronico per dare volume e giovinezza ai tessuti
- La guida rapida alle sostanze riempitive (filler) più usate per trattare le rughe
- La biorivitalizzazione: innovativa tecnica anti età
- Pelle maschile: caratteristiche e differenze rispetto alla pelle femminile
- Olio di Argan: l’elisir dell’eterna giovinezza
- Eliminare le rughe? Con la medicina estetica puoi farlo!
- Tutti i metodi per attenuare e cancellare le tue smagliature
- Quali sono gli standard di bellezza maschile in Italia e nel mondo?
- Com’è cambiata la bellezza negli ultimi cento anni?
- Come sono cambiati gli standard di bellezza femminile nella storia?
- Candeggina al posto di creme di bellezza contro le rughe e l’invecchiamento della pelle
- Avere più di cento anni e sfoggiare una pelle ultra liscia: scoperti i geni della giovinezza
- Valeria Marini, le foto senza trucco. Da sex symbol a maschera irriconoscibile
- Dormire senza struccarsi invecchia la pelle di dieci anni
- Ceretta: quale scegliere? Tecniche a confronto con pro e contro
- La differenza tra epilazione e depilazione e le rispettive tecniche
- Eliminare i peletti dal viso con rimedi casalinghi e con il laser
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Irritazione cutanea in neonati, bambini e gravidanza: i soggetti più a rischio
- Pelle arrossata ed irritata: cause patologiche e non patologiche
- Pelle arrossata ed irritata a causa del sudore: i rimedi naturali
- Pelle arrossata ed irritata: ecco quali farmaci usare
- Quanti capelli abbiamo in testa?
- A che velocità crescono i capelli?
- Il capello: come è fatto, perché sta in testa, quanto velocemente cresce e come vive
- La dieta per prevenire e curare i capelli bianchi
- Perché cadono i capelli? Quanti capelli al giorno è normale perdere? E’ vero che i calvi hanno più testosterone?
- Perché viene la forfora? Cure mediche, rimedi casalinghi e prevenzione
- Le regole d’oro per la bellezza di ogni tipo di capello
- Capelli secchi: da cosa sono causati, cosa fare per evitarli e come si curano
- Perché i capelli diventano bianchi? Sono ancora giovane… Ecco i rimedi
- Olio essenziale di vaniglia: proprietà ed usi in cosmesi ed aromaterapia
- Olio essenziale di sandalo: proprietà ed usi in cosmesi
- Olio essenziale di eucalipto: usi e proprietà
- Olio essenziale di bergamotto: usi e proprietà
- Olio di mandorle: proprietà ed usi in cosmetica
- Olio di avocado: proprietà ed impieghi in cosmesi
- Olio essenziale di rosmarino, proprietà e benefici
- Olio essenziale di limone, proprietà e usi in cosmesi ed aromaterapia
- Olio essenziale di menta piperita, proprietà ed usi
- Olio essenziale di lavanda, proprietà e impieghi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
