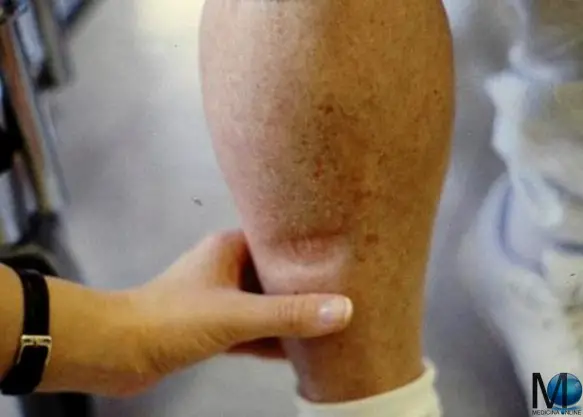
 Il linfedema è una condizione che si manifesta con un gonfiore e che può interessare il braccio, la gamba, la caviglia in particolare o altre parti del corpo. Colpisce prevalentemente (ma non esclusivamente) in modo monolaterale, cioè ad esempio una sola gamba piuttosto che entrambe. Da un punto di vista clinico, la presenza di liquidi stagnanti nei tessuti viene resa evidente dal segno della fovea (vedi foto in alto) che è rappresentato dal segno che rimane impresso nella cute dopo una pressione effettuata con un dito. Il sospetto di linfedema viene confermato successivamente da tecniche di diagnostica per immagini. La cura può essere sia medica che chirurgica.
Il linfedema è una condizione che si manifesta con un gonfiore e che può interessare il braccio, la gamba, la caviglia in particolare o altre parti del corpo. Colpisce prevalentemente (ma non esclusivamente) in modo monolaterale, cioè ad esempio una sola gamba piuttosto che entrambe. Da un punto di vista clinico, la presenza di liquidi stagnanti nei tessuti viene resa evidente dal segno della fovea (vedi foto in alto) che è rappresentato dal segno che rimane impresso nella cute dopo una pressione effettuata con un dito. Il sospetto di linfedema viene confermato successivamente da tecniche di diagnostica per immagini. La cura può essere sia medica che chirurgica.
Perché si verifica il linfedema?
Il linfedema si può verificare in varie condizioni come in caso di patologia dei linfonodi, di ostruzione al deflusso della linfa o quando i linfonodi sono asportati con un intervento chirurgico. Ciò causa uno squilibrio della circolazione linfatica, per cui la linfa, non potendo più defluire nell’arto interessato attraverso i vasi linfatici interrotti, ristagna nei tessuti, dando appunto luogo al linfedema. I pazienti affetti da alcuni tipi di tumore (mammella, melanoma, utero, prostata…) possono sviluppare un linfedema in conseguenza dell’asportazione chirurgica dei linfonodi, della radioterapia o dell’ostruzione delle vie e/o delle ghiandole linfatiche da parte di cellule tumorali.
Chi è più a rischio di sviluppare linfedema?
L’incidenza maggiore la si ha intorno alla metà della terza decade di età, esistono le forme precoci (se dovesse manifestarsi durante l’adolescenza o addirittura alla nascita) e tardive (se dovesse mostrarsi in seguito), il sesso femminile per il linfedema inferiore è il più colpito, per il resto non si mostrano differenze nei sessi. Mancano dati precisi sulla diffusione del linfedema primario ma la sua incidenza annuale è stimata intorno a 1,5/100.000 soggetti di età inferiore ai 20 anni.
Leggi anche: Segno della fovea in medicina: cos’è e cosa indica
Tipi di linfedema
Esistono due forme principali di linfedema:
- linfedema primario: causato da anomalie linfatiche congenite;
- linfedema secondario: causato da ostruzione al deflusso della linfa determinato da varie patologie.
Edema linfatico primario
Le forme primarie (non derivate) sono formate da anomalie congenite del sistema linfatico, queste possono essere di varia natura (morfologiche e funzionali)
- edema linfatico congenito, in tale forma si ritrova anche la malattia di Milroy;
- edema linfatico precoce;
- edema linfatico tardivo.
Il linfedema primario coinvolge prevalentemente, ma non esclusivamente, gli arti inferiori. Nonostante la causa sia una alterazione congenita delle vie linfatiche, l’edema è solo molto raramente presente sin dalla nascita. Nella maggior parte dei casi il suo esordio avviene entro i 35 anni (insorgenza precoce), con un picco di comparsa intorno ai 17 anni; non è rara tuttavia è la sua insorgenza dopo i 35 anni (insorgenza tardiva). Colpisce prevalentemente il sesso femminile (rapporto femmine:maschi, 7:1) e coinvolge nella metà dei casi un solo arto mentre un interessamento bilaterale è riscontrabile soltanto nel 25% dei casi.
Leggi anche: Sistema linfatico e linfonodi: anatomia e funzioni in sintesi
Edema linfatico secondario
L’ostruzione, causa del linfedema, viene causata da un’altra malattia, sovente si tratta di forme tumorali ma possono essere dovute a adenopatie, sindrome, postflebitica, linfangite. Il linfedema si manifesta soprattutto dopo il trattamento chirurgico di asportazione di linfonodi e/o la radioterapia effettuate per una malattia neoplastica. Nonostante il miglioramento delle tecniche chirurgiche, sempre meno invasive, e radioterapiche l’incidenza del linfedema rimane significativa: nelle persone operate per tumore al seno circa il 25% di coloro che hanno subito una asportazione dei linfonodi ascellari e anche il 5% di coloro che hanno subito l’asportazione del linfonodo sentinella, possono presentare un linfedema clinicamente rilevante negli anni successivi. Tale incidenza è addirittura superiore, intorno al 40%, delle persone sottoposte ad interventi di asportazione dei linfonodi inguinali, pelvici ed addominali come effettuato in caso di tumori in campo ginecologico e urinario. Queste percentuali aumentano significativamente se, oltre all’asportazione dei linfonodi, si rende necessario anche un trattamento radioterapico. La comparsa del linfedema è molto precoce solo in pochi casi mentre, solitamente, insorge nel corso dei primi 2-3 anni dalle cure chirurgiche; in diversi casi può comparire anche dopo molti anni dall’intervento. Il linfedema dell’arto superiore compare infatti nel 60% dei casi entro 2 anni dall’intervento e l’80% entro 5 anni, mentre il linfedema dell’arto inferiore compare nell’80% dei casi entro 1 anno dall’intervento. Il linfedema secondario, una volta instaurato, purtroppo non guarisce mai completamente, ma grazie ai trattamenti riabilitativi e/o farmacologici è possibile controllarne le dimensioni e i sintomi correlati (pesantezza, indolenzimento, fastidio).
Leggi anche: Linfodrenaggio manuale con metodo Vodder e Leduc: controindicazioni e tecniche
Sintomi e segni di linfedema
Fra i sintomi e i segni clinici si riscontrano dolore (da un leggero dolore quando la parte viene pizzicata ad un dolore più persistente), facile affaticamento degli arti interessati, diminuzione della normale mobilità di questi, vi possono essere anche disturbi psicologici per via del disagio subito. Viene impedito il segno di Stemmer, fra le complicanze si ritrova l’ipercheratosi. Esteticamente, a seconda della gravità fisica e congenita del soggetto colpito dalla patologia, si riscontrerà una maggiore o minore sproporzione tra la parte interessata ed il resto del corpo, mostrando le parti infiammate come tendenzialmente informi, facendole assomigliare ad un blocco unico con la progressiva scomparsa della loro naturale definizione. Quindi questa condizione medica coinvolge anche soggetti normopeso e non necessariamente obesi come si potrebbe supporre. A lungo andare, nel caso di mancate cure mediche e trattamenti adeguati, i tessuti tenderanno a fibrotizzarsi. Oltre all’edema cronico, il paziente affetto da linfedema può lamentare altri sintomi, come:
- ispessimento della pelle;
- pelle fragile, suscettibile alle infezioni;
- alterazione della cromia della pelle. Lungo l’arto colpito dal linfedema, non è raro osservare una variazione della cromia della cute: la pelle tende a scolorire e diviene lucida;
- difficoltà nel muovere o piegare l’arto colpito da linfedema;
- percezione costante di appesantimento e costrizione dell’arto affetto da linfedema (gambe pesanti e doloranti);
- prurito e tensione della pelle dell’arto coinvolto.
Diagnosi di linfedema
La diagnosi di linfedema si avvale di vari strumenti da associare all’esame obiettivo:
- linfografia: è una radiografia che si avvale di un mezzo di contrasto che viene iniettato nell’organismo per fornire indicazioni più precise, ma vi sono alcune limitazione dell’evento che favoriscono l’uso di altri esami;
- linfoscintigrafia: è probabilmente la migliore tecnica diagnostica per lo studio del linfedema. La rilevazione viene effettuata da gammacamera di albumina marcata con Tecnezio 99 e iniettata negli arti interessati a confronto.
- linfangioscopia: nella quale si controlla lo stato di diffusione di un determinato colorante precedentemente iniettato, dato che in caso di linfedema il colorante non segue il normale percorso di propagazione.
- Biopsia.
Per accertare un sospetto di linfedema, è possibile avvalersi anche di risonanza magnetica, TAC ed ecografia con colordoppler.
Leggi anche: Differenza tra pressoterapia e cavitazione: quale preferire?
Diagnosi differenziale
La diagnosi differenziale si pone con malattie che presentano simili sintomi e segni, come un flebedema, in cui vi è una consistenza molle, al contrario del linfedema che può presentarsi anche come molto compatto. Vi possono essere problemi di identificazione della patologia relativa soprattutto all’inizio dell’insorgenza dove le varie differenze sono molto lievi, ma generalmente nelle donne si tratta di linfedema, accompagnato da cellulite dovuta a questo ristagno. La diagnosi differenziale dev’essere posta con edemi dipendenti da:
- insufficienza cardiaca congestizia;
- insufficienza renale;
- insufficienza epatica.
Anche nelle patologie appena elencate l’edema costituisce un sintomo assai ricorrente; in simili circostanze, il ristagno di liquidi coinvolge entrambi gli arti, quando invece nel linfedema il gonfiore tende a colpire in prevalenza un singolo arto.
Terapia del linfedema
La terapia è basata sulla cura della patologia che ha determinato il linfedema: ad esempio, nel caso venga diagnosticata una linfangite batterica sottostante, occorre intraprendere una terapia antibiotica specifica, in altri casi si opterà per l’approccio chirurgico.
Il trattamento non chirurgico prevede:
ATTENZIONE: la terapia decongestiva non dev’essere eseguita nei pazienti ipertesi, diabetici, affetti da paralisi, insufficienza cardiaca, infezioni acute della pelle, cancro o trombosi.
Come farmaci si usano:
- bioflavonoidi (che aumentano l’attività dei macrofagi);
- benzopironi (esempio la cumarina);
- corticosteroidi (che riescono a ridurre la proliferazione fibroplastica);
- antibiotici (utili soprattutto nella profilassi).
Come trattamento chirurgico si usa:
- microchirurgia derivativa o ricostruttiva;
- liposuzione.
Va tenuto a mente che curare il linfedema non significa guarirlo. Attualmente non esistono cure definitive; questo comporta il fatto che in casi non eccessivamente avanzati, in cui si ha un miglioramento complessivo della parte interessata, il soggetto necessiterà di una terapia di controllo per tutta la durata della sua vita, impedendo così al sintomo di ripresentarsi degenerando pericolosamente.
Terapia linfodrenante casalinga
Vi riportiamo una lista di prodotti per una terapia linfodrenante che potete usare comodamente a casa. Se soffrite di gambe pesanti, gonfiori, cellulite e dolori agli arti inferiori, potrebbero essere un ottimo investimento per la vostra salute e la vostra bellezza:
Leggi anche:
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Anasarca, edema generalizzato, idropisìa: cause, sintomi e cure
- Edema infiammatorio e vasi sanguigni nell’infiammazione
- Differenza tra pressoterapia e mesoterapia: quale preferire?
- Differenza tra pressoterapia e radiofrequenza: quale preferire?
- La pressoterapia per combattere cellulite e gambe pesanti
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Linfonodi: cosa sono, come riconoscerli, quando sono pericolosi
- Linfonodo sentinella: cos’è e perché è importante in caso di cancro
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Differenza tra cisti e linfonodo
- Shock settico e sepsi: sintomi, terapia, conseguenze, si può guarire
- Differenza tra sepsi e Sindrome da risposta infiammatoria sistemica (SIRS)
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Endocardite: cause, sintomi, diagnosi e terapie
- Differenza tra batteri Gram negativi e Gram positivi
- Differenza tra batteri bacilli, cocchi, streptococchi e spirilli
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Chetosi: cos’è, da cosa è causata, sintomi e terapia in adulti e bambini
- Coagulazione intravascolare disseminata: cause e trattamenti
- Sepsi: cause, sintomi, diagnosi e terapie
- Differenza tra sepsi e setticemia
- Sindrome da disfunzione multiorgano: cause, sintomi, stadi e cure
- Coprocoltura feci per salmonella: perché e come si fa
- Batteriemia: cura, segni, sintomi, diagnosi ed antibiotici
- I cinque segni cardinali dell’infiammazione
- Differenza tra infezione ed infiammazione: sono la stessa cosa?
- Infiammazione: le alterazioni dei vasi sanguigni, permeabilità vascolare e migrazione leucocitaria
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:



 Il linfedema è una condizione che si manifesta con un gonfiore e che può interessare il braccio, la gamba, la caviglia in particolare o altre parti del corpo. Colpisce prevalentemente (ma non esclusivamente) in modo monolaterale, cioè ad esempio una sola gamba piuttosto che entrambe. Da un punto di vista clinico, la presenza di liquidi stagnanti nei tessuti viene resa evidente dal segno della fovea (vedi foto in alto) che è rappresentato dal segno che rimane impresso nella cute dopo una pressione effettuata con un dito. Il sospetto di linfedema viene confermato successivamente da tecniche di diagnostica per immagini. La cura può essere sia medica che chirurgica.
Il linfedema è una condizione che si manifesta con un gonfiore e che può interessare il braccio, la gamba, la caviglia in particolare o altre parti del corpo. Colpisce prevalentemente (ma non esclusivamente) in modo monolaterale, cioè ad esempio una sola gamba piuttosto che entrambe. Da un punto di vista clinico, la presenza di liquidi stagnanti nei tessuti viene resa evidente dal segno della fovea (vedi foto in alto) che è rappresentato dal segno che rimane impresso nella cute dopo una pressione effettuata con un dito. Il sospetto di linfedema viene confermato successivamente da tecniche di diagnostica per immagini. La cura può essere sia medica che chirurgica. Ridare a pazienti con un braccio parzialmente paralizzato la possibilità di muoverlo e usare la mano – prima incapace di compiere qualunque azione: è quello che sostengono di poter essere possibile alcuni scienziati cinesi, tramite un intervento che consiste nel tagliare il nervo danneggiato ed allacciare un nervo sano alle terminazioni nervose dell’arto paralizzato. La ricerca è stata recentemente pubblicata sul
Ridare a pazienti con un braccio parzialmente paralizzato la possibilità di muoverlo e usare la mano – prima incapace di compiere qualunque azione: è quello che sostengono di poter essere possibile alcuni scienziati cinesi, tramite un intervento che consiste nel tagliare il nervo danneggiato ed allacciare un nervo sano alle terminazioni nervose dell’arto paralizzato. La ricerca è stata recentemente pubblicata sul 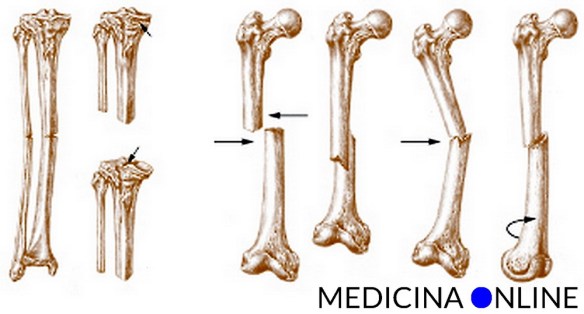 Con frattura si indica, in medicina, l’interruzione parziale o totale della continuità di un osso del corpo, causata da traumi (incidenti stradali, cadute), da patologie (tumore) o da stress (da microtraumi reiterati in un osso con normale resistenza meccanica).
Con frattura si indica, in medicina, l’interruzione parziale o totale della continuità di un osso del corpo, causata da traumi (incidenti stradali, cadute), da patologie (tumore) o da stress (da microtraumi reiterati in un osso con normale resistenza meccanica).
 Con “sindrome del tunnel carpale” (in inglese “c
Con “sindrome del tunnel carpale” (in inglese “c