Le gestanti sono purtroppo accompagnate da numerosi disturbi durante l’avventura che le porterà a diventare mamme. Uno di questi disturbi, tra i più diffusi e che spesso destano preoccupazione immotivata, è avere perdite di colori diversi. A differenza di altri sintomi più famosi come nausee, gonfiori e dolori di schiena le perdite scatenano spesso reazioni di panico nelle gestanti facendo temere loro il peggio, dal momento che l’unico tipo di perdite di cui si sente solitamente parlare sono quelle legate a situazioni di rischio per il nascituro, come le minacce d’aborto o il distacco della placenta. In realtà non sempre si tratta di un sintomo pericoloso per la salute della gestante e del feto, anzi certi tipi di perdite fanno parte del normale corso della gravidanza. Spesso le perdite in gravidanza tendono a comparire spontaneamente, e altrettanto spontaneamente scompaiono. E’ possibile che esse sopraggiungano dopo qualche movimento o trauma subito dal corpo o dagli organi genitali interni. Per togliersi ogni dubbio è comunque sempre buona norma affidarsi al proprio ginecologo, che saprà fare una corretta diagnosi e quindi indicazioni su cosa fare e prescriverà un’eventuale terapia. Di seguito esamineremo le più frequenti tipologie di macchie e le cause a cui possono essere legate.
Le gestanti sono purtroppo accompagnate da numerosi disturbi durante l’avventura che le porterà a diventare mamme. Uno di questi disturbi, tra i più diffusi e che spesso destano preoccupazione immotivata, è avere perdite di colori diversi. A differenza di altri sintomi più famosi come nausee, gonfiori e dolori di schiena le perdite scatenano spesso reazioni di panico nelle gestanti facendo temere loro il peggio, dal momento che l’unico tipo di perdite di cui si sente solitamente parlare sono quelle legate a situazioni di rischio per il nascituro, come le minacce d’aborto o il distacco della placenta. In realtà non sempre si tratta di un sintomo pericoloso per la salute della gestante e del feto, anzi certi tipi di perdite fanno parte del normale corso della gravidanza. Spesso le perdite in gravidanza tendono a comparire spontaneamente, e altrettanto spontaneamente scompaiono. E’ possibile che esse sopraggiungano dopo qualche movimento o trauma subito dal corpo o dagli organi genitali interni. Per togliersi ogni dubbio è comunque sempre buona norma affidarsi al proprio ginecologo, che saprà fare una corretta diagnosi e quindi indicazioni su cosa fare e prescriverà un’eventuale terapia. Di seguito esamineremo le più frequenti tipologie di macchie e le cause a cui possono essere legate.
Il colore delle perdite in gravidanza indica le possibili cause
Primo importante fattore che serve a comprendere se le perdite sono normali o se bisogna preoccuparsi ed in generale cosa fare quando si manifestano è il loro aspetto, cioè come si presentano riguardo all’odore ma soprattutto al colore.
1) Perdite marroni: le perdite marroni o rossastre sono in genere perdite ematiche, nel primo caso di sangue già secco, nel secondo di sangue vivo, e possono essere del tutto innocue come possono segnalare dei rischi per la futura mamma e per il feto. Sono più frequenti nei primi mesi, in cui indicano il normale procedere della gravidanza, e spesso derivano dai cambiamenti nella conformazione delle pareti uterine; negli ultimi mesi di gravidanza invece sono un po’ più preoccupanti in quanto potrebbero indicare eventuali problemi nella crescita del feto o nel suo posizionamento prima del parto. La diagnosi corretta può farla solo il ginecologo che segue la gravidanza, pertanto è meglio recarsi da lui il prima possibile.
2) Perdite rosa: di solito sono completamente innocue; possono consistere nella normale mucosa vaginale o anche in residui di ciclo mestruale. In ogni caso, è sempre bene chiamare il ginecologo per descrivergli la consistenza delle macchie e farsi consigliare sul da farsi.
3) Perdite mucose bianche: la leucorrea, cioè la presenza di perdite mucose biancastre, è molto frequente in gravidanza, soprattutto nei primi mesi, in quanto non è che la conseguenza di tutti i cambiamenti che avvengono all’interno del corpo della donna e degli assestamenti dei suoi organi genitali interni. Per quanto possano essere fastidiose, cercare di eliminarle è inutile e dannoso: inutile, perché tenderanno a ricomparire essendo fisiologiche; dannoso, perché il liquido biancastro che si viene a formare ha un’azione protettiva sulle mucose vaginali e pertanto le preserva da eventuali infezioni.
Leggi anche:
4) Perdite giallastre: anche le perdite giallastre sono solitamente innocue, in quanto rientrano nella normale leucorrea da gravidanza. Bisogna iniziare a preoccuparsi solo se sono maleodoranti e sono accompagnate da prurito o bruciore: in questo caso quasi sicuramente sono causate da un’infezione, per cui è meglio recarsi dal ginecologo per capire come curarla e soprattutto farci dare dei consigli sui prodotti da usare per una corretta igiene intima in gravidanza e sui possibili rimedi naturali o farmacologici.
5) Perdite verdi: le perdite verdi in gravidanza sono quelle che suscita uno stato di maggior allarme per le donne, poiché a differenza di quelle biancastre a cui si è abituate, queste risultano del tutto nuove e quindi potenzialmente pericolose. In realtà è difficile che le perdite verdi siano sintomo di una minaccia d’aborto, è molto più probabile che siano sintomo di infezioni vaginali come la candida, fastidiosa per la mamma ma, se ben curata, senza nessuna conseguenza per il feto.
6) Trasparenti e acquose: le perdite di liquido trasparente simile ad acqua possono avere origini molto diverse; può trattarsi di una conseguenza dell’aumentata lubrificazione degli organi genitali interni, così come può trattarsi di perdita di urina, in quanto il feto crescendo preme maggiormente sulle pareti della vescica. Oppure può trattarsi di liquido amniotico, e in questo caso il liquido sarà molto abbondante oppure dalla fuoriuscita lenta ma continua, e accentuata da ogni minimo movimento del corpo; questo tipo di perdita indica che si sono rotte le acque e il bimbo è pronto per nascere.
Possibili cause di perdite durante la gravidanza
1) Perdite dopo il rapporto: se avete avuto delle perdite dopo un rapporto sessuale, sappiate che è normale in quanto il collo dell’utero è molto più sensibile alle stimolazioni, per cui la prossima volta dovrete fare molta più attenzione, e in ogni caso evitare di avere altri rapporti finché le perdite non si saranno attenuate. A differenza di quanto si pensa comunemente, non vi sono controindicazioni particolari nell’avere dei rapporti durante la gravidanza, anzi, secondo alcune ricerche il piacere fisico della mamma apporta dei benefici al feto, soprattutto nelle ultime settimane di gestazione; tuttavia è sempre meglio consultarsi con il proprio ginecologo che saprà consigliare i futuri genitori in base al tipo di gravidanza in atto, ad esempio potrebbe sconsigliare i rapporti in caso di gravidanza a rischio.
2) Perdite dopo visita ginecologica: se avete fatto una visita ginecologica interna e una volta arrivate a casa notate delle perdite ematiche o mucose non allarmatevi, in quanto la mucosa vaginale diventa molto sensibile alle sollecitazioni, quindi tende a sfaldarsi ad ogni minimo contatto; potrebbe anche trattarsi della rottura di qualche capillare, che provoca una piccola perdita di sangue.
3) Perdite prima del parto: qualche giorno prima del parto il tappo mucoso che isola l’utero dall’ambiente esterno tenderà a sfaldarsi, finendo in vagina per essere espulso attraverso delle perdite che la futura mamma ha così modo di constatare, per prepararsi alla fine della gravidanza; tali perdite possono essere accompagnate da macchioline di sangue o macchie marroncine.
4) Rottura delle acque: l’ultima perdita prima del parto è quella del liquido amniotico, quando si rompono le acque: il chiaro segnale che il travaglio è iniziato e bisogna pertanto correre in ospedale a far nascere il bambino!
In quale trimestre sono avvenute le perdite?
Per capire la natura e la gravità delle perdite in gravidanza, oltre che il colore e come sono è importante considerare anche il momento in cui esse si presentano, cioè se durante il primo, il secondo o il terzo trimestre. In alcune periodi infatti le perdite possono considerarsi quasi fisiologiche, naturalmente però bisogna sempre prestare attenzione a quantità e colore.
1) Primo trimestre: se le perdite si presentano nel primo trimestre, in particolare nel primo mese, sono praticamente normali, spesso sono addirittura il primo sintomo attraverso il quale la futura mamma si accorge di essere incinta. Nella maggior parte dei casi si tratta di piccole perdite ematiche, che non raggiungono l’intensità del flusso mestruale, la loro comparsa può portare la donna a sottoporsi al test di gravidanza o ad un prelievo del sangue per verificare l’effettiva gravidanza. Tali piccole perdite ematiche possono protrarsi fino al terzo mese e sono generalmente innocue, in quanto indicano che l’embrione si è impiantato nell’utero; bisogna preoccuparsi solo se diventano molto intense e frequenti: in questo caso è meglio recarsi il prima possibile al più vicino Pronto Soccorso. Se invece si tratta di perdite di liquido bianco, esse sono normali e indicano che la gravidanza procede correttamente; solo nel caso in cui si accompagnino a bruciori o pruriti intimi potrebbero rivelare un’infezione e quindi è meglio recarsi dal proprio ginecologo.
Leggi anche:
2) Secondo trimestre: nel secondo trimestre di gravidanza le perdite di qualunque tipo tenderanno a diminuire, in quanto il feto è ormai ben impiantato nell’utero, infatti si riduce il rischio di aborto spontaneo. Se si verificano delle perdite ematiche, è bene recarsi subito al pronto soccorso per escludere eventuali patologie, infatti potrebbe trattarsi di un distacco della placenta, che si posiziona in modo anomalo rispetto alle pareti dell’utero, ma che se presa in tempo non ha conseguenze per il feto né per la mamma; potrebbe trattarsi anche di placenta previa, cioè di un posizionamento anomalo della placenta nella parte bassa dell’utero, piuttosto che in quella alta come avviene normalmente, ma non vi sarebbero conseguenze se non l’obbligo del parto cesareo per la futura mamma; oppure potrebbero essere semplici minacce d’aborto, risolvibili con il riposo assoluto e la modifica di uno stile di vita sregolato. Infine, si potrebbe trattare di aborto spontaneo vero e proprio, ma in tal caso le perdite sono molto abbondanti o comunque continue, e accompagnate da dolori molto forti, per cui ci si reca immediatamente al Pronto Soccorso.
3) Terzo trimestre: nel terzo trimestre ritorna nuovamente una presenza accentuata di perdite vaginali, sia biancastre che acquose, legate a cause naturali, solo che spesso in questa fase aumenta la paura delle donne che avvicinandosi la data del parto temono la rottura delle acque. In realtà la rottura delle acque è continua e molto abbondante, per cui non è paragonabile a nessuna delle perdite sperimentate in gravidanza. Oltre che perdite acquose e biancastre in queste settimane della gravidanza potrebbero presentarsi frequentemente anche delle perdite ematiche poiché il collo dell’utero è molto sensibile e quindi tende a sfaldarsi con molta facilità; l’unico caso in cui preoccuparsi è se le perdite raggiungono una notevole intensità, in tal caso potrebbe trattarsi di un parto prematuro e pertanto è bene anche in questo caso recarsi subito al Pronto Soccorso.
Leggi anche:
Perdite in gravidanza: quando preoccuparsi?
Le perdite in gravidanza possono essere sintomo di una patologia facilmente risolvibile o anche molto seria, per cui è sempre bene non sottovalutarle e accertarsi della natura di tali perdite rivolgendosi al ginecologo di fiducia. Esse, infatti, possono essere innocue ma anche un primo segno di minaccia di aborto.
1) Mestruo: talvolta accade che le mestruazioni continuino anche in gravidanza; questo perché il nostro corpo si basa su una sorta di memoria interna e pertanto continua ad espellere puntualmente ogni mese ciò che rimane dei cicli precedenti. Tuttavia non si tratta di una situazione da sottovalutare, in quanto le perdite ematiche in gravidanza possono essere anche sintomo di patologie serie.
2) Fibroma o polipo: a volte può capitare che le perdite siano dovute a uno o più polipi o fibromi, due diversi tipi di tumori benigni situati di solito sulle pareti del collo dell’utero, che di per sé non sono dannosi ma possono essere fonte di grande preoccupazione per le future mamme. In genere le perdite causate da un polipo o da un fibroma sono marroncine o rosate e completamente innocue.
3) Fecondazione assistita: nel caso la gestante sia stata sottoposta a fecondazione assistita, è abbastanza comune che si presentino delle perdite, in genere rosso scuro o marroncine, che si verificano a causa dei traumi subiti dalla vagina, sollecitata attraverso una tecnica di per sé innaturale, oppure potrebbe trattarsi di normali perdite da impianto. Tuttavia è anche possibile che siano il sintomo che l’embrione è stato espulso e quindi la gravidanza non è andata a buon fine. L’unico modo per conoscere la verità è aspettare l’esito degli esami e il conseguente responso del medico.
4) Infezione: se le perdite sono giallastre o verdastre, mucose e maleodoranti, e se sono accompagnate da bruciori o prurito, molto probabilmente la gestante ha contratto un’ infezione intima. La più comune delle vaginiti è la candidosi, che è provocata da un fungo che attacca i tessuti, e che tuttavia non è pericolosa per il feto. Per prevenire queste infezioni, è molto importante che la futura mamma segua una scrupolosa igiene intima: niente slip elasticizzati, perizoma, tanga, e via libera invece ad indumenti di cotone, che non comprimano troppo la pelle; inoltre sarebbe buona norma lavarsi ogni volta che si va in bagno ma semplicemente con l’acqua, in quanto i detergenti possono svolgere l’effetto contrario.
5) Distacco della placenta: il distacco della placenta si ha quando la placenta si distacca dalle pareti uterine, ma nella maggior parte dei casi non ha conseguenze gravi per la prosecuzione della gravidanza. Le perdite ematiche sono uno dei sintomi principali del distacco di placenta, non sono pericolose se prese in tempo, la gestante infatti dovrebbe recarsi immediatamente dal proprio ginecologo o ad un pronto soccorso per prendere gli opportuni provvedimenti.
6) Gravidanza extrauterina: si tratta di una gravidanza, detta anche ectopica, in cui l’embrione non si annida nell’utero ma al suo esterno, nelle tube di Falloppio; pertanto non potrà essere portata a termine normalmente ma dovrà essere interrotta, o aspettando che si risolva normalmente, oppure intervenendo attraverso farmaci o nei casi più estremi chirurgicamente. Le perdite che indicano una gravidanza extrauterina compaiono in genere alla settima o ottava settimana di gestazione, e consistono in perdite ematiche associate a forti dolori e crampi al basso ventre.
7) Minacce d’aborto o aborto spontaneo: in entrambi i casi si hanno perdite ematiche che sono indice di una situazione di pericolo, con la differenza che nella minaccia d’aborto le perdite sono meno abbondanti e accompagnate da dolori più blandi, mentre nel caso di un aborto già in corso le perdite sono molto abbondanti e accompagnate da dolori e crampi molto forti. L’unico rimedio per evitare minacce d’aborto successive è quello di trascorrere i rimanenti mesi nel riposo più totale, mentre una terapia prescritta molto frequentemente è l’assunzione di progesterone, un ormone che aiuta il regolare proseguimento della gravidanza, sotto forma di compresse, iniezioni o ovuli da inserire in vagina. Altri due rimedi molto utilizzati sono l’aspirinetta e l’eparina, due farmaci anticoagulanti che, come il progesterone, riducono le minacce di aborto, contribuendo in questo caso alla fluidificazione del sangue.
Diagnosi, cure e rimedi delle perdite in gravidanza
Come ripetuto più volte nonostante il più delle volte non ci sia motivo di allarmarsi la prima cosa che una donna dovrebbe fare quando si manifestano perdite di ogni genere in gravidanza è rivolgersi al suo ginecologo per capire esattamente cosa sono ed escludere l’eventualità di possibili cause patologiche. Di solito gli accertamenti prescritti dal ginecologo saranno: analisi del sangue, in particolare del valore beta hcg, l’ormone della gravidanza, associate ad un’ecografia, per verificare che il bambino sia in salute e che le perdite non siano sintomatiche di complicazioni della gravidanza. Nel caso in cui le perdite siano sintomo di una gravidanza a rischio, la gestante verrà obbligata al riposo forzato e assoluto fino al termine della gravidanza. Nel caso invece le perdite siano sì fastidiose, ma senza alcuna conseguenza grave per la gestante, l’unica soluzione è imparare a conviverci, e magari utilizzare un salvaslip per quelle più abbondanti. Spesso si sente attraverso il passaparola di rimedi naturali come lavande vaginali a base di yogurt o di bicarbonato per alleviare le perdite: in realtà è meglio evitare qualsiasi agente esterno a contatto con gli organi genitali, e limitarsi ad assumere solo i farmaci prescritti dal ginecologo.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 Lo statunitense Samuel Alexander Armas, nato il 2 dicembre 1999 a Villa Rica, Georgia (Stati Uniti), è diventato famoso prima ancora di venire al mondo, protagonista di un evento straordinario del quale lui non può ricordare assolutamente nulla. Il suo nome è sconosciuto a molti, ma la foto che ritrae la sua piccola manina mentre stringeva il dito del chirurgo che gli stava salvando la vita a sole 21 settimane di gestazione, ha fatto il giro del mondo attraverso internet. Quell’immagine è stata ribatezzata “Hand of Hope” (in italiano “La mano della speranza“), divenuta appunto un simbolo di speranza in tutto il mondo.
Lo statunitense Samuel Alexander Armas, nato il 2 dicembre 1999 a Villa Rica, Georgia (Stati Uniti), è diventato famoso prima ancora di venire al mondo, protagonista di un evento straordinario del quale lui non può ricordare assolutamente nulla. Il suo nome è sconosciuto a molti, ma la foto che ritrae la sua piccola manina mentre stringeva il dito del chirurgo che gli stava salvando la vita a sole 21 settimane di gestazione, ha fatto il giro del mondo attraverso internet. Quell’immagine è stata ribatezzata “Hand of Hope” (in italiano “La mano della speranza“), divenuta appunto un simbolo di speranza in tutto il mondo.
 Le fasi che l’ovulo umano fecondato attraversa per arrivare, dopo circa 40 settimane, a essere un neonato, fanno parte di un processo continuo e complesso che la scienza, convenzionalmente, suddivide in periodi. Spartiacque tra la fase embrionale e quella fetale viene considerata l’ottava settimana di gestazione dal momento del concepimento: è il periodo in cui la forma degli arti e delle strutture facciali appare definita e l’embrione assume l’aspetto caratteristico della specie.
Le fasi che l’ovulo umano fecondato attraversa per arrivare, dopo circa 40 settimane, a essere un neonato, fanno parte di un processo continuo e complesso che la scienza, convenzionalmente, suddivide in periodi. Spartiacque tra la fase embrionale e quella fetale viene considerata l’ottava settimana di gestazione dal momento del concepimento: è il periodo in cui la forma degli arti e delle strutture facciali appare definita e l’embrione assume l’aspetto caratteristico della specie. Le gestanti sono purtroppo accompagnate da numerosi disturbi durante l’avventura che le porterà a diventare mamme. Uno di questi disturbi, tra i più diffusi e che spesso destano preoccupazione immotivata, è avere perdite di colori diversi. A differenza di altri sintomi più famosi come nausee, gonfiori e dolori di schiena le perdite scatenano spesso reazioni di panico nelle gestanti facendo temere loro il peggio, dal momento che l’unico tipo di perdite di cui si sente solitamente parlare sono quelle legate a situazioni di rischio per il nascituro, come le minacce d’aborto o il distacco della placenta. In realtà non sempre si tratta di un sintomo pericoloso per la salute della gestante e del feto, anzi certi tipi di perdite fanno parte del normale corso della gravidanza. Spesso le perdite in gravidanza tendono a comparire spontaneamente, e altrettanto spontaneamente scompaiono. E’ possibile che esse sopraggiungano dopo qualche movimento o trauma subito dal corpo o dagli organi genitali interni. Per togliersi ogni dubbio è comunque sempre buona norma affidarsi al proprio ginecologo, che saprà fare una corretta diagnosi e quindi indicazioni su cosa fare e prescriverà un’eventuale terapia. Di seguito esamineremo le più frequenti tipologie di macchie e le cause a cui possono essere legate.
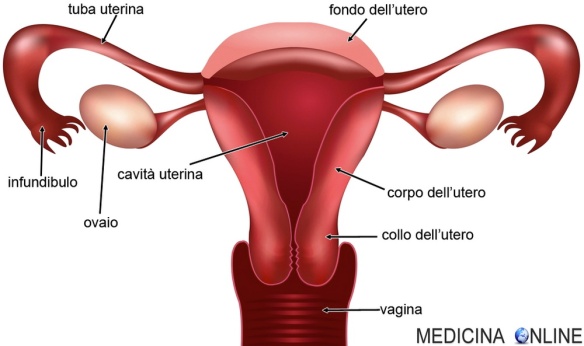
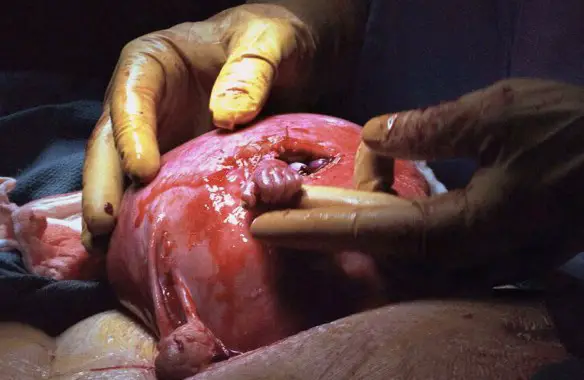
Le gestanti sono purtroppo accompagnate da numerosi disturbi durante l’avventura che le porterà a diventare mamme. Uno di questi disturbi, tra i più diffusi e che spesso destano preoccupazione immotivata, è avere perdite di colori diversi. A differenza di altri sintomi più famosi come nausee, gonfiori e dolori di schiena le perdite scatenano spesso reazioni di panico nelle gestanti facendo temere loro il peggio, dal momento che l’unico tipo di perdite di cui si sente solitamente parlare sono quelle legate a situazioni di rischio per il nascituro, come le minacce d’aborto o il distacco della placenta. In realtà non sempre si tratta di un sintomo pericoloso per la salute della gestante e del feto, anzi certi tipi di perdite fanno parte del normale corso della gravidanza. Spesso le perdite in gravidanza tendono a comparire spontaneamente, e altrettanto spontaneamente scompaiono. E’ possibile che esse sopraggiungano dopo qualche movimento o trauma subito dal corpo o dagli organi genitali interni. Per togliersi ogni dubbio è comunque sempre buona norma affidarsi al proprio ginecologo, che saprà fare una corretta diagnosi e quindi indicazioni su cosa fare e prescriverà un’eventuale terapia. Di seguito esamineremo le più frequenti tipologie di macchie e le cause a cui possono essere legate. La gravidanza extrauterina (da cui l’acronimo GEU) indica quel fenomeno per cui la gravidanza si instaura all’esterno dell’utero, organo predisposto naturalmente ad accoglierla. È una delle complicazioni più gravi della gestazione e colpisce circa l’1% delle gestanti. L’embrione può andare ad instaurarsi in diverse zone extrauterine: nella quasi totalità dei casi nelle tube di Falloppio (con una preferenza per la tuba di destra), ma può accadere che si fermi nella cervice, nelle ovaie o addirittura nella cavità addominale. In realtà, tutte le gravidanze, nella loro fase iniziale, possono considerarsi extrauterine, perché l’ovulo fecondato dovrà passare nelle tube per depositarsi nell’utero. Qualora questo percorso venga interrotto, si parla di gravidanza ectopica.
La gravidanza extrauterina (da cui l’acronimo GEU) indica quel fenomeno per cui la gravidanza si instaura all’esterno dell’utero, organo predisposto naturalmente ad accoglierla. È una delle complicazioni più gravi della gestazione e colpisce circa l’1% delle gestanti. L’embrione può andare ad instaurarsi in diverse zone extrauterine: nella quasi totalità dei casi nelle tube di Falloppio (con una preferenza per la tuba di destra), ma può accadere che si fermi nella cervice, nelle ovaie o addirittura nella cavità addominale. In realtà, tutte le gravidanze, nella loro fase iniziale, possono considerarsi extrauterine, perché l’ovulo fecondato dovrà passare nelle tube per depositarsi nell’utero. Qualora questo percorso venga interrotto, si parla di gravidanza ectopica.