 Chirurghi dell’ospedale pediatrico di Melbourne hanno separato con successo oggi le gemelline siamesi del Bhutan, Nima e Dawa Zagmo, di Continua a leggere
Chirurghi dell’ospedale pediatrico di Melbourne hanno separato con successo oggi le gemelline siamesi del Bhutan, Nima e Dawa Zagmo, di Continua a leggere
Archivi tag: operazione
Senza speranze in Brasile, bambina salvata in Italia
 Con un intervento chirurgico estremamente complesso è stato ricostruito l’intestino ad una bambina di 13 anni affetta da una Continua a leggere
Con un intervento chirurgico estremamente complesso è stato ricostruito l’intestino ad una bambina di 13 anni affetta da una Continua a leggere
Prima mano bionica con senso tattile impiantata su una italiana
 Fa ben sperare tutti quelli che sono nelle sue condizioni, la storia di Almerina Mascarello, la 55enne in foto, la prima persona italiana a cui è stata impiantata una mano bionica, la sinistra. L’intervento, necessario per sostituire l’estremità persa a seguito di un incidente stradale, è stato effettuato nel giugno del 2016. Ma la notizia è filtrata soltanto nelle ultime ore.
Fa ben sperare tutti quelli che sono nelle sue condizioni, la storia di Almerina Mascarello, la 55enne in foto, la prima persona italiana a cui è stata impiantata una mano bionica, la sinistra. L’intervento, necessario per sostituire l’estremità persa a seguito di un incidente stradale, è stato effettuato nel giugno del 2016. Ma la notizia è filtrata soltanto nelle ultime ore.
Mano bionica: l’elettronica è tutta in uno zaino
Trova dunque riscontri anche sull’uomo la possibilità di impiantare la mano bionica che percepisce il contatto con gli oggetti. Il dispositivo, realizzato a Pisa dal gruppo coordinato da Silvestro Micera, responsabile del laboratorio di ricerca di ingegneria neurale traslazionale, in collaborazione con il Politecnico di Losanna, è in grado di imitare perfettamente in dimensioni e peso la mano naturale e percepisce consistenza, forma e durezza degli oggetti manipolati. Il primo utilizzo risale al 2014, quando la protesi fu impiantata su un uomo danese di 36 anni, che aveva perso la propria mano sinistra a causa dello scoppio a Capodanno di un petardo. Fu quello il primo caso di una persona amputata capace di percepire superfici lisce o rugose in tempo reale, con un dito artificiale connesso a elettrodi inseriti in maniera chirurgica nei nervi del braccio. Con la protesi, però, il paziente non poté lasciare il laboratorio: le dimensioni erano troppo grandi per essere compatibili con la vita quotidiana al di fuori di una struttura di ricerca. Ecco perché quella impiantata alla signora Mascarello è «una versione migliorata di quella impiantata tre anni fa», afferma Micera.
La paziente è uscita dall’ospedale con la mano hi-tech perché, rispetto al caso precedente, ora tutta l’elettronica necessaria è racchiusa in uno zainetto, all’interno del quale «vengono registrati i movimenti dei muscoli e tradotti in segnali elettrici, da cui giungono poi i comandi per la mano. Un altro sistema trasforma invece l’informazione registrata dai sensori della mano in segnali da inviare ai nervi e quindi in informazioni sensoriali». L’obiettivo ultimo è rendere questa tecnologia utilizzabile clinicamente. «Lo zainetto è stato uno step intermedio e il prossimo passo è miniaturizzare l’elettronica», dice l’esperto.
Leggi anche:
- Primo trapianto di testa umana al mondo eseguito con successo
- E’ italiano il primo trapianto di mano bionica al mondo
- Ricostruire un cuore con la stampante 3D per un futuro senza infarto del miocardio
- Sfigurata dalla neurofibromatosi, dopo il trapianto di faccia ha un volto nuovo
La testimonianza della paziente
Trattandosi di un prototipo, la mano bionica è stata per ora rimossa dal corpo della signora Mascarello. L’impianto del modello definitivo è previsto per maggio. «Soltanto allora potrò dire che la mia vita è cambiata completamente», ha spiegato la paziente all’Ansa. Ma i progressi registrati negli ultimi tre anni, tanto nella messa a punto di dispositivi efficienti quanto nella loro ridotta dimensione, sono sotto gli occhi di tutti. Nei test la paziente – che era bendata – è stata in grado di dire se l’oggetto che stava raccogliendo fosse duro o morbido.
«La sensazione è stata spontanea, come se avessi avuto la mia mano vera – ha raccontato la donna -. Mi sono riscoperta in grado di fare cose che prima erano difficili, come vestirsi e indossare le scarpe. Gesti che non cambiano la vita, ma che aiutano a sentirsi normali». Una protesi robotica più efficiente della mano umana è ancora molto lontana, ma secondo Paolo Rossini, direttore della clinica neurologica al policlinico Gemelli di Roma, «arrivando a controllare una protesi robotica con il proprio cervello, si potrà pensare di crearne una che consenta movimenti più complessi di una mano con cinque dita».
Leggi anche:
- Tagliando nervo lesionato i pazienti muovono l’arto paralizzato
- Chirurgia robotica cardiaca e toracica: primo intervento in Italia
- Tumore al cervello: operato mentre suona la chitarra e canta Yesterday
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- In ospedale con tatuaggio “non rianimare”: i medici rispettano la scelta
- E’ possibile il “trapianto di testa”?
- Trapianto di faccia: i casi più famosi al mondo
- E’ italiano il primo trapianto di bacino al mondo: salva un diciottenne colpito da tumore alle ossa inoperabile
- Primo trapianto di cuore da donatore cadavere in Europa
- Morta a 49 anni la prima donna ad aver subito il trapianto di faccia
- La chirurgia regala un volto nuovo alla ragazza sfigurata usando la pelle del suo seno
- Costruisci i tuoi organi con la stampante 3D
- Il «mini-rene» costruito in laboratorio grazie alle staminali
- Bimba nata con organi fuori dal corpo, glieli avvolgono con una pellicola
- Ollie, il “bambino Pinocchio” nato con il cervello nel naso
- Chirurgo va in sciopero durante l’operazione e abbandona il paziente con l’addome aperto
- A Roma separate gemelle siamesi unite per addome e torace
- Roma, separate gemelle siamesi con midollo spinale ed ano in comune
- Gemelli siamesi: italiani, i più longevi al mondo, quelli divisi
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
- Diplegia: definizione, cause e sintomi
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Operato al cervello per un tumore mentre suona il clarinetto
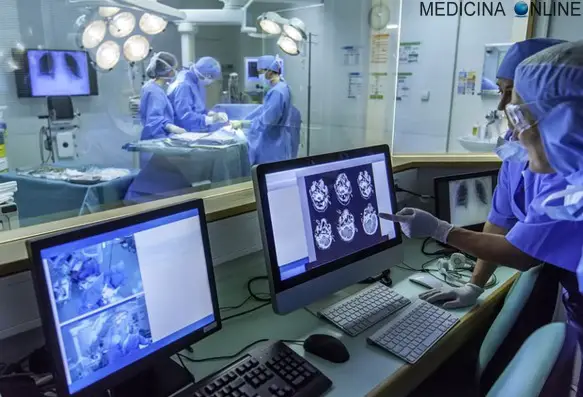 Lo scorso settembre si è svolto un intervento chirurgico per tumore cerebrale del tutto particolare, il primo così concepito in Italia, all’ospedale S.Anna di Ferrara dal reparto di Neurochirurgia diretto da Michele Alessandro Cavallo, punto di riferimento nazionale per interventi in awake surgery (chirurgia su soggetti svegli). Il paziente, che soffriva di epilessia causata dal cancro, è stato operato da sveglio mentre suonava il clarinetto, in condizione vigile e collaborativa.
Lo scorso settembre si è svolto un intervento chirurgico per tumore cerebrale del tutto particolare, il primo così concepito in Italia, all’ospedale S.Anna di Ferrara dal reparto di Neurochirurgia diretto da Michele Alessandro Cavallo, punto di riferimento nazionale per interventi in awake surgery (chirurgia su soggetti svegli). Il paziente, che soffriva di epilessia causata dal cancro, è stato operato da sveglio mentre suonava il clarinetto, in condizione vigile e collaborativa.
Perché un intervento svolto così?
Per capire il motivo di tale tipologia di operazione, bisogna capire che in caso di tumori cerebrali l’obiettivo neurochirurgico è doppio: asportare quanta più massa tumorale possibile e minimizzare i potenziali danni alle funzioni cerebrali provocati dall’asportazione della parte cerebrale interessata. Esistono strumenti per monitorare le funzioni motorie, ma non le sensitive ed il fatto che il paziente sia un musicista professionista ha costituito la base per tentare di presidiare, con esiti positivi, anche il sensitivo. Suonare il clarinetto, infatti, richiede movimenti veloci e precisi delle dita, quindi questa pratica ha permesso di monitorare – durante l’operazione – la capacità del cervello del paziente di saper gestire tali movimenti complessi, indicando in tempo reale che la perdita di funzione cerebrale era effettivamente la minima possibile.
Leggi anche:
- Tumore al cervello: operato mentre suona la chitarra e canta Yesterday
- Primo trapianto di testa umana al mondo eseguito con successo
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Quanti caffè devi bere in un giorno per morire?
- I 20 disturbi psichiatrici più strani che abbiate mai visto
- Sindrome di Stoccolma: psicologia, in amore, casi, cura e film in cui è presente
- Elettroshock oggi in Italia: effetti collaterali, a cosa serve, come funziona
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Coma da emorragia cerebrale: quanto può durare?
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Paraplegia: erezione, disfunzione erettile ed eiaculazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
- Diplegia: definizione, cause e sintomi
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra paraplegia e diplegia
- Classificazione generale delle paresi e delle plegie
- Differenza tra paralisi e paresi
- Uso cronico di cocaina: i danni al naso e ai denti
- Cocaina: i sintomi in caso di uso, abuso ed overdose
- Astinenza da cocaina: i principali sintomi del craving
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Operazione all’avanguardia: cambiato il DNA di un paziente
 Scienziati statunitensi hanno modificato i geni di un paziente direttamente all’interno del suo corpo per cambiarne il DNA in modo permanente con l’obiettivo di curare una malattia. L’esperimento è statoportato a termine il 13 novembre scorso ad Oakland (California) su Brian Madeux, un 44/enne affetto da una rara malattia metabolica, la Sindrome di Hunter, che colpisce meno di 10.000 persone al mondo. Tra 3 mesi se il trattamento è riuscito, nel frattempo la tecnica verrà testata per anche altre malattie, inclusa l’emofilia.
Scienziati statunitensi hanno modificato i geni di un paziente direttamente all’interno del suo corpo per cambiarne il DNA in modo permanente con l’obiettivo di curare una malattia. L’esperimento è statoportato a termine il 13 novembre scorso ad Oakland (California) su Brian Madeux, un 44/enne affetto da una rara malattia metabolica, la Sindrome di Hunter, che colpisce meno di 10.000 persone al mondo. Tra 3 mesi se il trattamento è riuscito, nel frattempo la tecnica verrà testata per anche altre malattie, inclusa l’emofilia.
Una nuova tecnica
Su Madeux è stata sperimentata una tecnica chiamata “nucleasi delle dita di zinco”, forbici molecolari che cercano e tagliano uno specifico pezzo di Dna. Le istruzioni per intervenire sul Dna sono poste in un virus che viene alterato per non causare infezioni e per portare le informazioni dentro le cellule. Miliardi di copie di questo vengono iniettate in vena. Il virus viaggia fino al fegato, dove le cellule usano le istruzioni per costruire le “dita di zinco” e preparare il gene correttivo. Le dita tagliano il Dna, permettendo al nuovo gene di inserirsi. Questo poi fa sì che la cellula produca l’enzima che manca al paziente.
Leggi anche:
- Modificare i geni errati per eliminare la malattia: il futuro è nella chirurgia genomica
- Doping genetico: modifica il DNA col gene dello sprint, della potenza muscolare, della resistenza…
- Doping genetico: cos’è ed a quale rivoluzione porterà in futuro?
- Differenza tra DNA ed RNA
- Differenze tra DNA e RNA: che sono ed a che servono
- Riproduzione cellulare e ciclo cellulare
- Differenza tra cellule eucariote e procariote
- Virus e virioni: cosa sono, come sono fatti, come funzionano e come si riproducono
- Differenza tra cellula aploide e diploide con esempi
- Mitosi: spiegazione delle quattro fasi
- Meiosi: spiegazione di tutte tappe
- Differenza tra cellule eucariote e procariote
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Virus e virioni: cosa sono, come sono fatti, come funzionano e come si riproducono
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Appendicectomia durata, tecnica, rischi, postoperatorio, convalescenza
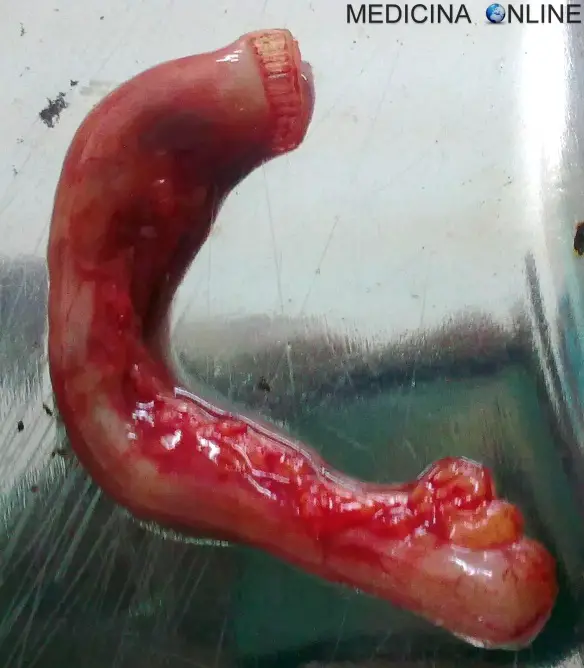 Con appendicectomia in medicina si intende l’asportazione chirurgica dell’appendice vermiforme, che può avvenire tramite la chirurgia “open” (più invasiva) o mediante la più Continua a leggere
Con appendicectomia in medicina si intende l’asportazione chirurgica dell’appendice vermiforme, che può avvenire tramite la chirurgia “open” (più invasiva) o mediante la più Continua a leggere
Epicondilite: chirurgia, rischi, complicazioni, dopo l’intervento
 Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, leggi questo articolo: Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, leggi questo articolo: Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
Terapie chirurgiche della epicondilite
L’intervento è effettuato in anestesia generale, parziale o locale. Si pratica un’incisione sulla pelle che riveste l’epicondilo e il tendine infiammato viene “ripulito”.
Esiste anche un altro metodo: il chirurgo può decidere di staccare il tendine dall’osso e poi di riattaccarlo. Il chirurgo valuterà quale dei due metodi è più adatto per il vostro caso.
Dopo esservi risvegliati dall’anestesia rimarrete nell’apposita saletta, nella maggior parte dei casi l’operazione è eseguita in regime di day hospital, cioè potrete ritornare a casa il giorno stesso.
Rischi e complicazioni della epicondilite
L’intervento per la cura dell’epicondilite è estremamente sicuro e molto efficace, esistono però diversi rischi e complicazioni improbabili ma pur sempre possibili. È necessario informarsi sui rischi e sulle complicazioni ed essere pronti a riconoscerli, per poter comunicare efficacemente con il proprio medico. Tra i possibili ricordiamo quelli connessi all’anestesia e quelli connessi all’intervento in sé: tra i rischi connessi all’anestesia generale troviamo:
- nausea,
- vomito,
- ritenzione urinaria,
- secchezza delle fauci,
- fragilità dei denti,
- mal di gola,
- mal di testa.
L’anestesia generale può anche provocare infarto, ictus e polmonite. L’anestesista vi informerà dei rischi e vi chiederà se siete allergici a determinati farmaci. Alcuni dei rischi sono comuni a tutti gli interventi chirurgici. Tra di essi ricordiamo:
- infezioni, profonde o a livello della pelle,
- emorragia,
- cicatrici, che possono far male o avere un brutto aspetto.
Altri rischi e complicazioni sono connessi in modo specifico a questo tipo di intervento, sono molto rari ma è comunque importante essere informati. È possibile che i nervi siano lesionati e di conseguenza il braccio o la mano rimangano deboli, paralizzati o perdano sensibilità. Anche i tendini possono essere lesionati e di conseguenza la mano o il polso possono diventare più deboli. Inoltre c’è la possibilità che l’operazione si riveli inutile o che faccia addirittura peggiorare i sintomi. Infine, anche se l’intervento sembra riuscito, i sintomi dell’epicondilite potrebbero ripresentarsi ugualmente.
Leggi anche:
- Quanto dura l’epicondilite (gomito del tennista)?
- Epicondilite: cure, cosa fare, quando chiamare il medico?
- Gomito del tennista (epicondilite): come prevenire le recidive
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
Dopo l’intervento
Il braccio sarà steccato e bisognerà tenerlo riparato e asciutto. I punti saranno tolti dopo dieci giorni o due settimane, poi bisognerà iniziare la fisioterapia. Il medico vi dirà quando potrete tornare al lavoro, a seconda della gravità dell’intervento. La maggior parte dei pazienti non può guidare per una settimana. Quattro o cinque settimane dopo l’intervento il paziente scopre se il dolore è completamente scomparso, anche a seguito di attività. Per poter parlare di guarigione completa e ritornare all’uso del gomito e del braccio che si faceva prima dell’intervento, possono passare diversi mesi.
L’intervento per epicondilite di solito è utile, ma in alcuni pazienti di fatto non allevia il dolore.
Leggi anche:
- Terapia con Infrarossi per il dolore
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Si può vivere senza stomaco? Conseguenze della gastrectomia
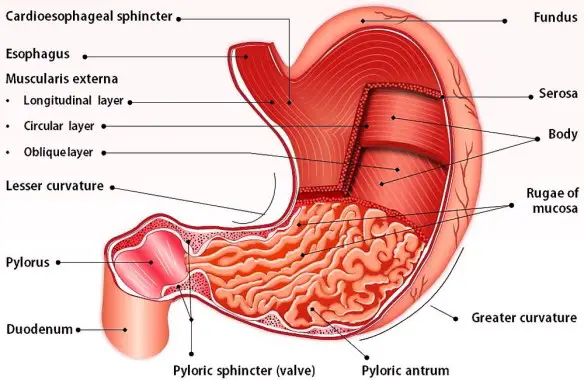 Lo stomaco ha varie funzioni tra cui quella principale è digerire in filamenti lineari le molecole proteiche ingerite con l’alimentazione (denaturazione), mediante l’azione dell’acido cloridrico e di alcuni enzimi, al fine di consentirne poi l’assorbimento al livello dell’intestino tenue. In caso di gastrectomia parziale o totale (rimozione chirurgica dello stomaco che si rende necessaria specie in presenza di cancro gastrico), la vita è possibile? La risposta è insita nell’intervento chirurgico che di fatto collega una parte dell’intestino (quasi sempre il digiuno) con l’esofago, ricreando quindi una continuità del tratto digerente. Aiutati dai succhi biliari e pancreatici, anche i gastrectomizzati riescono a digerire il cibo. Risulta anche importante una lunga masticazione. Certo, cambia il tipo di alimentazione: alcuni cibi diventano indigeribili, altri creano fastidi. Ma mangiando poco e spesso, e provando varie combinazioni si riesce quasi sempre a trovare una buona soluzione per la nuova alimentazione. L’aiuto più grande deve venire da un nutrizionista“esperto, che potrà fornire i consigli migliori su come adattarsi alla nuova alimentazione. Certamente la vita non sarà la stessa del pre-intervento in quanto ci si sentirà più spesso stanchi e si dovrà essere una costante integrazione vitaminica (Vit B, Vit. D, ferro, folina ecc ecc.) da valutare con il medico in base agli esami.
Lo stomaco ha varie funzioni tra cui quella principale è digerire in filamenti lineari le molecole proteiche ingerite con l’alimentazione (denaturazione), mediante l’azione dell’acido cloridrico e di alcuni enzimi, al fine di consentirne poi l’assorbimento al livello dell’intestino tenue. In caso di gastrectomia parziale o totale (rimozione chirurgica dello stomaco che si rende necessaria specie in presenza di cancro gastrico), la vita è possibile? La risposta è insita nell’intervento chirurgico che di fatto collega una parte dell’intestino (quasi sempre il digiuno) con l’esofago, ricreando quindi una continuità del tratto digerente. Aiutati dai succhi biliari e pancreatici, anche i gastrectomizzati riescono a digerire il cibo. Risulta anche importante una lunga masticazione. Certo, cambia il tipo di alimentazione: alcuni cibi diventano indigeribili, altri creano fastidi. Ma mangiando poco e spesso, e provando varie combinazioni si riesce quasi sempre a trovare una buona soluzione per la nuova alimentazione. L’aiuto più grande deve venire da un nutrizionista“esperto, che potrà fornire i consigli migliori su come adattarsi alla nuova alimentazione. Certamente la vita non sarà la stessa del pre-intervento in quanto ci si sentirà più spesso stanchi e si dovrà essere una costante integrazione vitaminica (Vit B, Vit. D, ferro, folina ecc ecc.) da valutare con il medico in base agli esami.
Pasti consigliati
Quasi tutti i pazienti dopo l’intervento si sentono meglio se consumano pasti piccoli e frequenti: poco e spesso. Tuttavia il poco, con il passare dei mesi, aumenterà sempre di più fino a consentire pasti quasi normali.
Se si fa un pasto eccessivamente abbondante, il cibo può rimanere nel neo-stomaco troppo a lungo causando nausea e gonfiore ed in qualche caso questa sintomatologia si risolverà solo dopo avere vomitato il cibo ingerito. Non esistono farmaci che evitino questi episodi ed è quindi molto importante che abbiate l’accortezza di limitare la quantità di cibo ingerita per ogni pasto.
In qualche altro caso, può capitare, subito dopo il pasto, di sentirsi male con vertigini, senso di calore, sudorazione abbondante, aumento della frequenza cardiaca (tachicardia) e quasi sempre forti dolori addominali accompagnati da episodi di diarrea. Questo corteo di sintomi viene definito “Dumping Syndrome”. La Sindrome Dumping è dovuta al fatto che il cibo a causa dell’operazione subita può passare troppo rapidamente attraverso il tubo digerente richiamando liquidi dal circolo e provocando un’ipoglicemia. Questa sintomatologia può essere di solito aggravata dall’assunzione di cibi dolci o bevande zuccherate. Questi episodi non devono comunque crearvi eccessivo allarme ed i dolori addominali non indicano nessun danno e normalmente scompaiono in % -1 ora circa. Per fare in modo che questi episodi non si ripetano mangiate lentamente e, soprattutto all’inizio, solo piccole quantità di cibo finché non conoscete le vostre capacità; ulteriore accorgimento sarà quello di evitare l’assunzione contemporanea di cibi liquidi e solidi: bevete dopo circa 15-20 minuti dal pasto!
Ricordate infine che le bevande gassate (dall’acqua minerale alla Coca Cola) sono da evitare. Mangiare spesso può essere anche un piacere. Caffè e biscotti la mattina; un dolcetto con il thè del pomeriggio; una piccola sosta tra il primo ed il secondo durante i pasti principali, uno spuntino prima di andare a coricarsi. Cercate di rendere il momento del pasto una piacevole attività, ora avete tutto il tempo per conversare, non c’è bisogno di arrabbiarsi se il servizio è lento quando uscite a cena.
Guadagnare peso
Mangiare tra un pasto e l’altro è ciò che normalmente si deve evitare quando si vuole dimagrire; ora, soprattutto nel primo anno dopo la gastrectomia, è quello che dovrete fare se volete guadagnare un po’ del peso che avete perso. E’ piuttosto frequente continuare a dimagrire anche dopo avere lasciato l’ospedale, spesso per alcuni mesi, fino a quando il nostro organismo non comincia a normalizzarsi ed un po’ alla volta il peso aumenta. Non preoccupatevi di tutto ciò. Generalmente non si guadagna mai il peso precedente, ma si arriva comunque ad un “nuovo peso forma”. E’ possibile che impieghiate anche un anno o più e l’abitudine a mangiare poco e spesso può essere di aiuto per raggiungere questo scopo.
Se nei primi giorni dopo l’intervento non avete appetito cercate almeno di assumere integratori alimentari ricchi di proteine, vitamine, carboidrati etc. (per esempio Fortimel, Meritene, Nutrikal, Nutridrink, ecc… ) che vi consentiranno di mantenere il peso senza introdurre quantità troppo abbondanti di cibo. Il personale medico ed infermieristico sarà felice di consigliarvi in proposito.
Il ristagno di cibo
Alcune volte può accadere che la guarigione delle anastomosi (giunzione fra esofago e digiuno o fra stomaco residuo e digiuno) possa provocare una zona di fibrosi sulla cicatrice, con conseguente restringimento del lume del viscere, per questo motivo il cibo potrebbe ristagnare provocando episodi di vomito alimentare. Se ciò dovesse accadere si procederà alla dilatazione dell’anastomosi per via endoscopica. Questa manovra viene eseguita ambulatoriamente e senza necessità di anestesia generale ma con solo una blanda sedazione (Valium e.v.). Qualora dovesse presentarsi questo problema di ristagno di cibo con vomito alimentare non aspettate troppo a lungo, ma contattate telefonicamente il reparto dove siete stati operati.
Il reflusso biliare
Dopo l’intervento, soprattutto se si è trattato di una gastrectomia totale, potreste avere un rigurgito amaro con un bruciore retrosternale intenso. Ciò è dovuto al reflusso di bile che risale l’ansa digiunale che sostituisce lo stomaco e va a bagnare l’esofago provocando questa spiacevole sensazione. La possibilità che questo inconveniente si verifichi si riduce con il passare del tempo (nella maggior parte delle persone entro i 6-8 mesi dall’intervento) anche se a volte può succedere a distanza anche di anni. Per evitare o ridurre questo fenomeno è importante che non passi molto tempo tra uno spuntino e l’altro (massimo 1 ora e mezza). Il cibo infatti nel vostro intestino neutralizza la bile e previene il rigurgito; questa azione possono averla anche alcuni farmaci antiacidi attualmente in commercio in forma di sciroppo o bustine (Maalox, Gastrogel, ecc…). Dal momento che il rigurgito biliare insorge spesso la notte, è consigliabile dormire con 2-3 cuscini sotto le spalle in modo da evitare la posizione orizzontale ed inoltre potrebbe essere utile l’assunzione di un piccolo spuntino prima di coricarsi.
Intolleranza al latte
Dopo una gastrectomia la digestione del latte può essere alterata ed i piatti che lo contengono possono provocare nausea o diarrea: Ricordate però che non tutti hanno questo problema: è consigliabile quindi fare dei tentativi ed in caso si presentassero disturbi sostituire il latte con altre bevande (thè al limone, caffè) e tenersi alla larga da creme e budini per almeno un paio di mesi. Trascorso tale periodo potete riprovare il tentativo magari con latte scremato o a basso contenuto di lattosio o ancora latte di soia.
Flatulenza ed eruttazione
Dopo questi interventi avrete una tendenza maggiore all’eruttazione ed alla flatulenza ed alcune volte ciò potrebbe essere imbarazzante, ma con il tempo si riesce a controllare il fenomeno.
Diarrea
Soprattutto nei primi mesi dopo l’intervento vi può essere una tendenza ad avere la diarrea. Spesso essa si presenta senza un motivo apparente e non ha alcun legame con ciò che avete mangiato. Come detto in precedenza (Sindrome Dumping) la diarrea potrebbe essere accompagnata da colica addominale.
Può essere saggio in tale evenienza ridurre i cibi ricchi di fibre (insalata, frutta,pane e pasta integrali, fagioli e piselli,eco…)e sarà utile attenersi ad una dieta ricca di carne, pesce, uova, patate fino a quando questi sintomi non si siano risolti. E’ senza dubbio una seccatura, ma non dovete preoccuparvi e piuttosto, imparate a controllare questa diarrea con i cibi. La diarrea può avere naturalmente anche altre cause e consultate quindi il medico se dovesse persistere.
Gli alcolici
Non c’è alcuna ragione per cui non si possano bere alcolici in moderata quantità, ma il loro effetto può essere sentito più rapidamente di prima e quindi bisogna essere attenti e moderati.
Ferro e Vitamina B12
Lo stomaco nell’uomo ha solo funzioni di contenitore e non ha quindi alcun ruolo nei processi digestivi che vengono effettuati dai succhi pancreatici e dalla bile. Questo fatto consente agli operati di gastrectomia di non avere alcuna limitazione di tipo qualitativo. Potete infatti mangiare qualsiasi alimento, esattamente tutto quello che mangiavate prima dell’intervento. L’unico accorgimento deve riguardare, come detto, unicamente la quantità che dovrà essere limitata per singolo pasto.
lo stomaco riveste però grande importanza per l’assorbimento del Ferro e della Vitamina B12. Per quel che riguarda il Ferro è comunque consigliabile un controllo semestrale dei valori di Sideremia, Tranferrina e soprattutto di Ferritina per poter valutare l’eventuale necessità di una terapia sostitutiva. Se siete stati sottoposti a gastrectomia subtotale si ha un recupero dei processi di assorbimento, per cui la carenza di Ferro diviene più rara. Diverso è il discorso per quanto riguarda la Vitamina B12 che non sarete più in grado di assorbire per tutta la vita in quanto è stato asportato il pezzo di stomaco dove viene prodotto il cosiddetto fattore intrinseco che, coniugato alla Vitamina B12, ne consente l’assorbimento. Per questo motivo ricordatevi che è necessario eseguire una volta all’anno un ciclo di 12 iniezioni di Vitamina B12 per via intramuscolare.
Leggi anche:
- Si può vivere senza pancreas? Conseguenze della pancreasectomia
- Si può vivere senza reni? Conseguenze della nefrectomia
- Si può vivere senza cistifellea?
- Glomerulo renale: schema, funzione e flusso ematico renale
- Com’è fatto un rene? [SCHEMA]
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Azotemia alta e reni: cibi da evitare per abbassarla
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Creatinina alta o bassa: cure e terapie per correggere i valori
- Sindrome post-colecistectomia: conseguenze dell’asportazione della cistifellea
- Cistifellea: cos’è, a cosa serve e dove si trova
- Apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Differenza tra laringe, faringe e trachea
- Esofago: anatomia e funzioni in sintesi
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Duodeno: anatomia e funzioni in sintesi
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra intestino tenue e crasso
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
