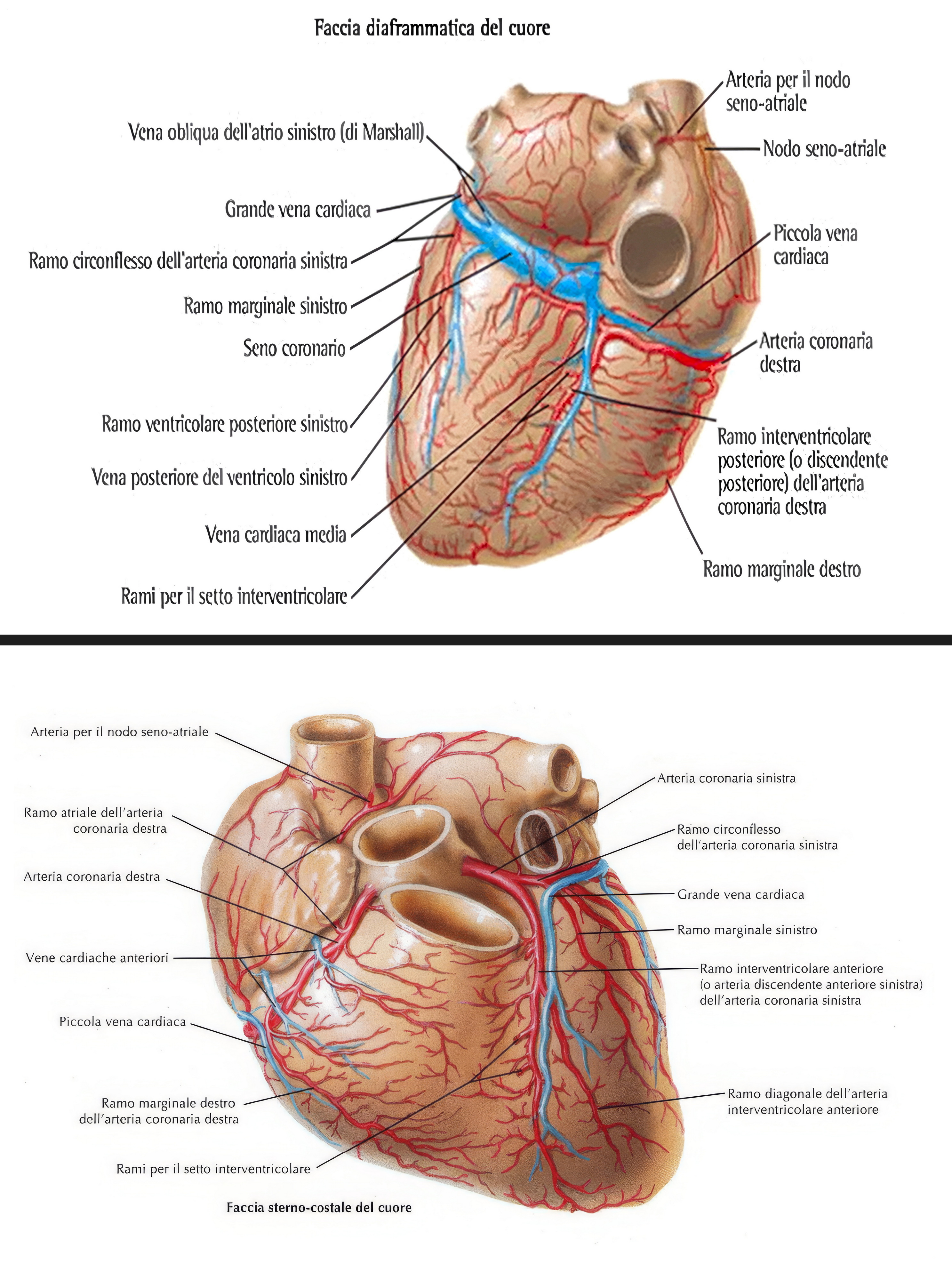
 “Cardiomiopatia” è un termine generale che indica la malattia primitiva del muscolo cardiaco (miocardio). Il danno miocardico da coronaropatia e ipertensione è responsabile della stragrande
“Cardiomiopatia” è un termine generale che indica la malattia primitiva del muscolo cardiaco (miocardio). Il danno miocardico da coronaropatia e ipertensione è responsabile della stragrande
maggioranza delle cardiopatie. In questa sezione del sito tratteremo le patologie a carico del miocardio di origine non ischemica e non ipertensiva, che sono responsabili di circa il 5-10 dei casi di scompenso cardiaco. Tale gruppo comprende:
- cardiomiopatia dilatativa;
- cardiomiopatia ipertrofica;
- cardiomiopatia restrittiva;
- cardiomiopatia alcolica;
- cardiomiopatia ventricolare destra aritmogena;
- miocardite.
In questo articolo ci occuperemo in particolare della cardiomiopatia dilatativa.
Cardiomiopatia dilatativa
La cardiomiopatia dilatativa (Dilated CardioMyopathy, DCM) è caratterizzata da dilatazione cardiaca e compromissione della funzione sistolica di uno o di entrambi i ventricoli. La DCM è più frequente negli uomini che nelle donne e solitamente insorge nella mezza età.
Cause
I motivi per cui il cuore può dilatarsi sono vari: mutazioni genetiche, difetti congeniti, infezioni, abuso di alcol, uso di sostanze stupefacenti, doping, alcuni chemioterapici, esposizione a sostanze tossiche come il piombo, il mercurio e il cobalto, e malattie cardiovascolari quali la cardiopatia ischemica. le valvulopatie e l’ipertensione arteriosa. L’esame istologico del muscolo cardiaco rivela modificazioni aspecifiche di ipertrofia e fibrosi nella maggior parte dei pazienti con tale patologia. Nella DCM si osserva una predisposizione genetica in alcune famiglie, sebbene questi casi possano ancora essere classificati come idiopatici se non si riesce a evidenziare alcun legame genetico chiaro. Molte forme familiari di DCM sono associate a mutazioni nei geni che codificano per proteine citoscheletriche (per esempio desmina), della membrana nucleare, (per esempio lamina C) o contrattili (per esempio miosina, troponina-T). In alcuni casi non c’è una causa specifica nota: in questo caso si parla di “cardiomiopatia dilatativa idiopatica” (Idiopathic Dilated CardioMyopathy, IDCM), cioè una malattia primitiva del miocardio in assenza di patologia sistemica, valvolare od occlusiva coronarica.
Sintomi e segni
Un gran numero di pazienti può rimanere clinicamente asintomatico per periodi prolungati fino a che non si sviluppa una grave disfunzione ventricolare sistolica. Le caratteristiche cliniche sono correlate alla diminuzione della gittata cardiaca. Tra i sintomi iniziali vengono osservate astenia, debolezza e dispnea. Con il progredire della malattia il sovraccarico di volume aumenta, e i pazienti possono lamentare ortopnea, PND ed edema alle caviglie. Se la malattia interessa entrambi i ventricoli, insorge uno scompenso cardiaco a carico simultaneamente del ventricolo destro e sinistro; tuttavia, nella maggior parte dei pazienti, lo scompenso ventricolare destro per lo più è secondario a disfunzione sistolica ventri colare sinistra.
Diagnosi
All’esame obiettivo la tachicardia è spesso presente con una riduzione della pressione differenziale. Quando la malattia è in fase avanzata, i pazienti possono presentare un significativo di stress respiratorio e tachipnea a riposo. Si osserva di solito una distensione venosa giugulare che rivela onde V prominenti in presenza di insufficienza tricuspidale. Possono essere presenti crepitii a livello dei campi polmonari
ma sono assenti nei pazienti con scompenso cardiaco cronico e aumento della pressione di incuneamento polmonare.
I rumori respiratori sono diminuiti a livello delle regioni interessate da versamenti pleurici. L’apice cardiaco è dilatato e può essere spostato lateralmente. I soffi dell’insufficienza mitralica e tricuspidale vengono uditi frequentemente a causa della dilatazione dell’annulus mitralico o tricuspidale dovuta a dilatazione ventricolare. I ritmi di galoppo sono comuni all’auscultazione, con S3 prominente nei pazienti con insufficienza cardiaca scompensata. In alcuni pazienti, le caratteristiche cliniche dello scompenso ventricolare destro possono predominare con epatomegalia, ascite ed edema
periferico.
Gli esami di laboratorio iniziali devono essere volti a identificare le potenziali cause reversibili di DCM. Tali esami includono gli elettroliti sierici, gli esami della tiroide, esami del ferro (per escludere l’emocromatosi) e test sierologici per l’HIY. Nei pazienti con un’anamnesi familiare positiva,
deve essere preso in considerazione l’invio allo specialista per effettuare test genetici. Si possono analizzare i livelli di peptide natriuretico di tipo B (B Natriuretic Peptide, BNP) nei pazienti nei quali la diagnosi è incerta e può essere necessario un follow-up seriale. La cardiomegalia è osservata alla radio-
grafia del torace e nei casi avanzati sono presenti evidenze di congestione venosa polmonare e versamenti pleurici. L’ECG può mostrare anomalie aspecifiche dell’S’T e dell’onda T e un pattern di infarto pseudomiocardico, malgrado l’assenza di un infarto. L’ecocardiografia svolge un ruolo importante e offre una valutazione esaustiva delle dimensioni e delle funzioni ventricolari e delle anomalie valvolari associate. Inoltre, può essere accertata la presenza di un trombo atriale o ventricolare all’ecocardiografia. Devono essere eseguiti accertamenti diagnostici aggressivi per cause secondarie di DCM prima che a un paziente venga diagnosticata una DCM idiopatica. Devono essere effettuate la scintigrafia con radionuclide o l’angiografia coronarica per escludere una cardiopatia ischemica. In alcuni pazienti, si esegue una biopsia miocardica per valutare cause infiltrative o malattie da accumulo
(per esempio amiloidosi, sarcoidosi, emocromatosi).
Terapia
La gestione dei pazienti con malattia idiopatica segue le linee guida standard della cardiopatia. Nei pazienti con evidenze cliniche di sovraccarico di liquidi, è spesso necessaria una terapia diuretica endovenosa iniziale con diuretico dell’ansa come la furosemide. I diuretici orali possono essere
successivamente titolati per ottenere uno stato isovolemico e il controllo ottimale dei sintomi. Gli approcci terapeutici devono avere come obiettivo gli effetti del sistema reninaaldosterone e di quello adrenergico, che risultano entrambi attivati nei pazienti con DCM e producono effetti indesiderati che portano a un rimodellamento negativo dannoso della cavità ventricolare sinistra. I bloccanti beta-adrenergici (specificamente con carvedilolo e preparazioni di metoprololo a lunga durata d’azione) possono migliorare significativamente la sopravvivenza e i sintomi. Tuttavia questi farmaci devono essere iniziati con cautela nei pazienti con sovraccarico di liquidi per evitare la decompensazione causata da effetti inotropi e cronotropi negativi. Anche gli agenti inibitori dell’enzima di conversione dell’angiotensina (Angiotensin-Converting Enzyme, ACE) o i bloccanti i recettori dell’angiotensina rappresentano terapie standard, con beneficio comprovato sulla sopravvivenza. Inoltre, l’inibizione del
recettore dell’aldosterone con spironolattone o eplerenone può apportare benefici aggiuntivi. Questi pazienti devono essere monitorati attentamente per tenere sotto controllo lo sviluppo di iperkaliemia potenzialmente letale. La digossina può svolgere un ruolo importante nel trattamento dei pazienti che rimangono sintomatici malgrado l’introduzione di queste terapie o nei pazienti con fibrillazione atriale concomitante che sono o intolleranti ai beta-bloccanti o necessitano di un ulteriore controllo della frequenza ventricolare.
La digossina deve essere evitata nei pazienti con disfunzione renale o titolata per mantenere i livelli sierici tra 0,5 e 0,8 ng/ml poiché livelli sierici alti possono aumentare leggermente la mortalità. L’aggiunta di isosorbide dinitrato a dose fissa più idralazina alla terapia standard per lo scompenso
cardiaco è efficace e può migliorare la sopravvivenza tra i pazienti con scompenso cardiaco avanzato.
I pazienti con capacità di compiere esercizio fisico significativamente ridotta e risposta subottimale alla gestione farmacologica massimale devono essere presi in considerazione per un trapianto cardiaco ortotopico. Gli apparecchi di assistenza ventri colare sinistra (Left Ventricular Assist Devices,
LVAD), come ponte al trapianto, rappresentano una terapia alternativa per i pazienti con scompenso cardiaco avanzato.
I pazienti con frazione di eiezione ventricolare sinistra inferiore al 35% malgrado la gestione farmacologica massimale sono candidati per un cardioverter-defibrillatore impiantabile (Implanted Cardioverter-Defibrillator, ICD) per la prevenzione primaria di morte cardiaca improvvisa. Con gli interventi adottati attualmente, la prognosi globale di DCM resta sfavorevole, con una mortalità annua di circa il 12%.
Per approfondire:
- Cardiomiopatia ipertrofica: cause, sintomi, diagnosi, terapia e prognosi
- Cardiomiopatia restrittiva: classificazione, cause, sintomi, diagnosi e terapia
- Cardiomiopatia alcolica e cardiomiopatia ventricolare destra aritmogena
- Differenza tra cardiomiopatia e cardiopatia con esempi
- Cardiomiopatia: cos’è, differenti tipologie, sintomi e diagnosi
- Miocardite: cause, sintomi, diagnosi e terapia
Leggi anche:
- Miocardite: terapia, conseguenze, recupero, morte
- Pericardite acuta: cause, sintomi, diagnosi e terapia
- Pericardite fulminante e cronica: ECG, cura, contagio
- Pericardite costrittiva e pericardite essudativa costrittiva
- Versamento pericardico: cause, sintomi, diagnosi e terapia
- Versamento pericardico lieve moderato severo: cura e riassorbimento
- Tamponamento cardiaco: cause, sintomi, diagnosi e terapia
- Tamponamento cardiaco: sintomi, ECG, polso paradosso, linee guida
- Mediastino: anatomia, suddivisione, inferiore, anteriore, superiore
- Sindrome mediastinica: cause, sintomi e cura delle malattie del mediastino
- Tumori del mediastino: timomi e neurinomi, sintomi e cure
- Mediastinite acuta, cronica e fulminante: diagnosi, sintomi e cura
- Massa mediastinica: sintomi, cause, localizzazione, terapie
- Cardiomegalia: sintomi, congenita, cura, diagnosi con RX
- Traumi del torace: epidemiologia, cause e cenni di medicina legale
- Fisiopatologia dei traumi toracici: lesioni della parete toracica, polmonari e delle vie aeree
- Fisiopatologia dei traumi toracici: lesioni del cuore, dei grossi vasi e del diaframma
- Traumi del torace: aspetti clinici, terapia, assistenza alle vie aeree e ventilatoria
- Sindrome del QT lungo: valorie, cause, cura, farmaci, sportivi
- Morte cardiaca improvvisa: cause, sintomi premonitori e cure
- Rottura di cuore: cos’è, sintomi, terapia
- Aritmia cardiaca: cause e fattori di rischio, sintomi, diagnosi e cura
- Anatomia macroscopica del cuore, sistema circolatorio e circolazione coronarica
- Sistema di conduzione dell’impulso elettrico nel cuore e innervazione del miocardio
- Miocardio, miofibrilla, sarcomero e contrazione muscolare calcio-dipendente
- Fisiologia della circolazione: ciclo cardiaco e performance cardiaca
- Fisiologia della circolazione coronarica, sistemica e polmonare
- Risposta cardiovascolare allo sforzo ed all’esercizio fisico
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
