 Quando si pensa ad una persona con “Sindrome da accumulo” o “disturbo da accumulo (DA), facilmente viene in mente una persona anziana, abbastanza isolata e sola, non particolarmente brillante (o non più) e di condizione culturale ed economica bassa. Probabilmente questo accade perché siamo condizionati da stereotipi che ci vengono dalla TV o dai film. Eppure è sufficiente citare Andy Warhol, l’inventore della Pop Art, le cui opere sono esposte nei più importanti musei del mondo, come caso di accumulo piuttosto serio per avere tutt’altra immagine del disturbo. Si tratta di un disturbo molto più complesso dello stereotipo, più diffuso di quanto si pensi e che non riguarda assolutamente solo persone “ai margini”. Al contrario, molte persone con accumulo sono dotate di una intelligenza molto vivace e di notevole creatività, sono molto interessate ai rapporti con gli altri. È un fenomeno che appare incomprensibile a chi non ne soffre e che incuriosisce: di grande successo sono trasmissioni dedicate a questo problema, come per esempio l’americana “Sepolti in Casa”, trasmessa in Italia su Real Time. A New York è cosi famoso un caso degli anni 40 di due fratelli che vivevano in una casa a tre piani, con dodici stanze, e che morirono uno letteralmente sepolto vivo da mucchi di oggetti e l’altro, paralizzato, di fame, che una piazza porta il loro nome; “diventerai come i fratelli Collyer” è una comune minaccia rivolta ai bambini che non vogliono buttare qualcosa.
Quando si pensa ad una persona con “Sindrome da accumulo” o “disturbo da accumulo (DA), facilmente viene in mente una persona anziana, abbastanza isolata e sola, non particolarmente brillante (o non più) e di condizione culturale ed economica bassa. Probabilmente questo accade perché siamo condizionati da stereotipi che ci vengono dalla TV o dai film. Eppure è sufficiente citare Andy Warhol, l’inventore della Pop Art, le cui opere sono esposte nei più importanti musei del mondo, come caso di accumulo piuttosto serio per avere tutt’altra immagine del disturbo. Si tratta di un disturbo molto più complesso dello stereotipo, più diffuso di quanto si pensi e che non riguarda assolutamente solo persone “ai margini”. Al contrario, molte persone con accumulo sono dotate di una intelligenza molto vivace e di notevole creatività, sono molto interessate ai rapporti con gli altri. È un fenomeno che appare incomprensibile a chi non ne soffre e che incuriosisce: di grande successo sono trasmissioni dedicate a questo problema, come per esempio l’americana “Sepolti in Casa”, trasmessa in Italia su Real Time. A New York è cosi famoso un caso degli anni 40 di due fratelli che vivevano in una casa a tre piani, con dodici stanze, e che morirono uno letteralmente sepolto vivo da mucchi di oggetti e l’altro, paralizzato, di fame, che una piazza porta il loro nome; “diventerai come i fratelli Collyer” è una comune minaccia rivolta ai bambini che non vogliono buttare qualcosa.
Leggi anche: Sindrome da accumulo digitale: accumulare dati sul pc in modo ossessivo
Cosa è il Disturbo da Accumulo?
In molte persone si osserva una grande difficoltà nel separarsi dagli oggetti personali, che si traduce in accumulo spesso molto problematico, di oggetti anche completamente senza valore o, addirittura pericolosi per la salute. In alcune persone l’accumulo è il risultato della difficoltà a buttare, in altre è anche l’esito di un eccesso di acquisti (magari solo di specifici oggetti).
Per esempio Fabio ha la casa piena zeppa di quotidiani e riviste, accumulate negli anni. Si tratta di giornali che compra per un interesse, almeno potenziale, al contenuto degli articoli, ma che spesso non riesce a leggere, anche perché ne compra troppi rispetto al tempo dedicato alla lettura. Non riesce poi a buttare il giornale se non è del tutto sicuro di aver letto ogni articolo interessante o, in seconda istanza, di aver almeno ritagliato l’articolo che potrebbe essere interessante (intendendo per interessante utile dal punto di vista pratico o di crescita culturale).
Annalisa, invece, non solo ha anche lei una grande difficoltà a buttare tutto quello che è potenzialmente utile (per esempio un vestito che non usa da anni potrebbe tornare di moda) o riutilizzabile da altri (per esempio i giochi dei bambini inutilizzati ormai da almeno 10 anni, potrebbero essere venduti o regalati), ma compra molto più della norma oggetti potenzialmente utili (ad esempio, ha un armadio di oggettini comprati come “occasione” che potrebbero essere utili come regalo per compleanni o altre occasioni).
Giovanna, che vive con un figlio adolescente in una casa molto grande, ha gli armadi, le sedie, i divani stracolmi di oggetti tanto da rendere inutilizzabile parte dei mobili. Per esempio, la TV può essere vista solo seduti sulle sedie del tavolo, in quanto poltrone e divani sono da almeno due anni troppo pieni di giornali e vestiti da stirare o buttare (“devo selezionarli appena ci riesco”). Anche gli armadi sono colmi di vestiti e biancheria per la casa. Inoltre il pavimento dell’ampio ingresso è quasi completamente occupato da enormi sacchi della spazzatura, contenenti oggetti da buttare che però stazionano lì da tempo, e da buste con scarpe, biancheria, libri nuovi, acquistati in offerta.
Il DA, o disposofobia, è un disturbo poco studiato e con tanti aspetti da definire: sul piano diagnostico non c’è ancora un grande accordo tra gli esperti sul suo status; sul piano clinico molto c’è da chiarire e comprendere sul funzionamento e i meccanismi psicologici che lo determinano.
Tradizionalmente è un sintomo accomunato al disturbo ossessivo compulsivo (DOC): nei casi più gravi era dignosticato come sintomo DOC, nei casi meno acuti e invalidanti era considerato un sintomo Disturbo Ossessivo-Compulsivo di Personalità. Solo nel 2013, con la pubblicazione del manuale diagnostico DSM-V, la bibbia di psichiatri e psicologi per la diagnosi, gli viene finalmente riconosciuto lo status di disturbo autonomo, con il nome di Hoarding Disorder, inserito tra i disturbi “correlati” al DOC. Se è vero che un paziente su tre con DOC, presenta comportamenti di accumulo, è anche vero che solo 1 individuo su 4 affetto da Accumulo patologico presenta altri sintomi ossessivi. Nel DSM-V viene definito come disturbo caratterizzato dalla difficoltà a buttare determinate cose, indipendentemente dal loro valore, espressione di un intenso bisogno di salvarle e di un forte disagio all’idea di separarsene. Il cosa si accumula, ovvero il materiale o gli oggetti che le persone conservano, possono essere di qualsiasi tipo: si va dalla collezione di oggetti di valore, all’accumulo di spazzatura, fino all’accumulo di animali. Molto frequente è l’accumulo di libri e giornali o, comunque, di materiali che contengono informazioni e possono aumentare le conoscenze.
Anche la severità può naturalmente variare molto: si va da persone che hanno la casa completamente invasa dagli oggetti, con solo stretti cunicoli (chiamati sentieri da capra) attraverso cui muoversi tra le stanze a situazioni più sottocontrollo (magari grazie a risorse economiche che consentono l’affitto di magazzini per l’accumulo) o semplicemente di minore gravità (per esempio l’accumulo riguarda selettivamente solo alcuni oggetti).
Quanto è diffuso il DA?
Si stima che tra il 2 e il 5% della popolazione presenti un problema di accumulo che gli causa disagio e/o problemi che interferiscono con il normale svolgimento della propria vita. In realtà è probabile che si tratti di un fenomeno sottostimato visto che raramente chi accumula chiede aiuto e riconosce il disturbo. Viene vissuto in una dimensione di segretezza: chi ne soffre si vergogna, evita di parlarne, spesso si isola socialmente e evita di far entrare in casa persone estranee alla famiglia; a volte anche i familiari più stretti sono tenuti fuori. Del resto la maggior parte di noi davanti alla domanda “Conosci o hai conosciuto qualcuno la cui vita è condizionata da un accumulo eccessivo di oggetti?”, è in grado di indicare almeno una persona. Questo suggerisce una diffusione del disturbo maggiore di quella indicata dalle stime.
Altri disturbi che possono associarsi
Il comportamento di accumulo, oltre a essere un disturbo a sé, può essere di diversi altri disturbi:
- Disturbo Ossessivo Compulsivo (DOC): in questo caso l’accumulo è accompagnato da altri sintomi ossessivi (di solito rituali di ordine o simmetria) ed è il risultato della presenza di ossessioni e/ di sensazioni di incompletezza: buttare implica intense sensazioni di “cose non a posto” (es. “buttare un ricordo è come perdere un pezzo di me”) o intensa paura che si realizzi un qualche danno.
- Disturbo Ossessivo Compulsivo di Personalità: è uno dei tanti aspetti del carattere di una persona che è rigida, tende a collezionare, che spesso è avara, che ha difficoltà a separarsi e con i cambiamenti, che tende a pianificare tutti i dettagli della propria vita.
- Lesioni cerebrali da traumi o demenza: specifiche lesioni cerebrali sono associate ad un anomalo comportamento di accumulo, che però appare più disorganizzato, senza scopo.
- Sindrome di Diogene: in questa sindrome l’accumulo si presenta insieme a una vita in condizioni molto precarie dal punto di vista sanitario e di decoro sociale: c’è una generale trascuratezza nella cura della casa e della persona.
- Schizofrenia: in questo caso si inserisce tra i tanti comportamenti ripetitivi disfunzionali della schizofrenico, però l’accumulo si presenta più disorganizzato, non c’è legame con gli oggetti, e risponde ai farmaci antipsicotici.
- Disturbo da controllo degli impulsi: un accumulo esagerato di oggetti può essere l’esito di comportamenti impulsivi, in particolare dello shopping compulsivo a volte ci sono entrambi i disturbi).
Quali sono le motivazioni dell’accumulo nel DA?
Visto dall’esterno il comportamento del paziente con DA appare completamente incomprensibile: si tratta di individui che rovinano la loro vita, spesso la propria situazione economica, quasi inevitabilmente la relazioni con i propri cari (fino al divorzio o all’allontanamento dei figli da parte dei servizi sociali) per raccogliere, conservare, ammassare oggetti di solito inutili, di nessun valore e con i quali dichiarano, nella maggior parte dei casi, di non avere nessun legame particolare (nel senso che non rappresentano momenti speciali o non hanno particolari significati in sé).
E allora come mai fanno cosi fatica a buttare e/o a non acquisire continuamente nuovi oggetti? I pazienti con DA hanno con gli oggetti che accumulano un rapporto non molto diverso da quello che la maggior parte degli individui ha con i propri oggetti personali. Chi di noi non ha qualche oggetto che ritiene significativo e importante, benché magari non abbia nessun valore reale se non “la sua storia”? Per esempio il biglietto del cinema della prima uscita con nostra moglie, una forcina appartenuta a una persona che amavamo e non c’è più o anche, per esempio, un oggetto senza valore che però una volta è appartenuto ad un personaggio famoso, come il nostro cantante preferito o un attore molto stimato.
Del resto in senso evolutivo, in effetti, l’accumulo è un comportamento funzionale alla sopravvivenza: si mette da parte per tempi di magra, si è previdenti. Il problema è che gli accumulatori patologici perdono completamente di vista il rapporto costi – benefici: per esempio si rende inutilizzabile parte della casa, per conservare una grande quantità di oggetti tra i quali c’è, forse qualcosa che potrebbe essere utile o di valore. Gli accumulatori confondono comportamenti funzionali, comportamenti eticamente connotati in positivo, come “non sprecare”, “riutilizzare”, “riciclare”, con un comportamento che è fortemente autolesivo e che ha poco di etico nelle sue conseguenze (per esempio far vivere in figli in condizioni di grande disagio).
Gli accumulatori patologici di solito riferiscono motivazioni che indicano un attaccamento emotivo (“è un ricordo”) o un valore funzionale o intrinseco dell’oggetto (“questo tipo di sbucciapatate non li fanno più e funzionano meglio”; “tra un po’ di tempo potrebbe valere molto”): gli oggetti vengono conservati per un genuino desiderio di possederli per usarli in qualche modo e momento della loro vita (magari anche solo venderli in caso di necessità).
Il problema è nell’intensità del legame con gli oggetti, a discapito delle conseguenze: come mai si arriva a tanto? Come mai si perde completamente di vista il rapporto costi-benefici del conservare o acquisire un oggetto? L’osservazione di una persona con DA suggerisce l’impressione che abbia un problema nel processo di elaborazione delle informazioni: decidere quali oggetti tenere o buttare e come organizzarli implica capacità di categorizzazione, di memorizzazione e una certa quantità di attenzione, oltre che fiducia in queste capacità. Questa è l’ipotesi che fanno alcuni studiosi come spiegazione del disturbo.
In effetti gli accumulatori non è che non provano a buttare o organizzare gli oggetti. Spesso spendono gran parte della giornata in questo. Il problema è che “non sono capaci”, nel senso che l’opera di selezione spesso si risolve in un semplice spostamento di oggetti, in nuovi mucchi: per esempio nel nuovo mucchio delle cose da vendere al mercatino e nel mucchio delle cose “dopo decido cosa farne”. Mancano allora davvero di capacità? Una cosa interessante è che in realtà le stesse capacità sono integre nelle persone con DA quando devono organizzare oggetti non propri. Per esempio Fabio, la persona che ha difficoltà a buttare i giornali, non ha nessuna particolare difficoltà nel suo lavoro in banca, dove deve comunque organizzare e selezione carte (decidendo via cosa buttare velocemente). La difficoltà, come messo in luce da Frost e Steketee nel loro interessante libro “Tengo tutto” (Ed. Erikson, 2013), potrebbe nascere dal rapporto particolare con gli oggetti personali, almeno in due sensi:
– Psicologia dell’opportunità. Gli oggetti per la persona con DA rappresentano potenzialmente una speciale occasione o opportunità, ovvero sono oggetti “non si sa mai”, come definiti da Frost e Steketee: potrebbero in un lontano futuro servire, potrebbero essere importanti per risolvere qualche problema futuro, potrebbero acquistare valore. Questo naturalmente vale anche per gli oggetti che si acquisiscono, non solo nel conservare (per esempio, acquisti di cose che non servono ma “rappresentano un’occasione imperdibile e potrebbero tornare utile ai figli da adulti”).
– Attaccamento affettivo e connessione. Gli accumulatori attribuiscono agli oggetti una sorta di valore magico. In alcuni casi il rapporto è quasi “feticista”, non molto diversamente da quanto accade per le persone che sono disposte a spendere cifre impressionanti per acquistare nelle aste oggetti inutili appartenuti a personaggi come Marilyn Monroe o Elvis Plasley o “alla storia”, come un pezzo del muro di Berlino: possedere l’oggetto significa entrare in una qualche connessione con la persona a cui l’oggetto è appartenuto o con ciò che l’oggetto ha rappresentato. Il rapporto con gli oggetti è appunto di tipo quasi magico: esattamente come accade nella magia, se due oggetti sono stati in contatto tra loro (si sono “contaminati”), sviluppano uno speciale legame tra loro, l’uno prende qualche caratteristica dell’altro. Quindi, per esempio, buttare un diario dell’infanzia o un vecchio giocattolo del proprio figlio ormai adulto, acquisisce per una persona con DA il valore di “buttar via” un pezzo di se, della propria storia, dei propri rapporti importanti.
Un’altra spiegazione, forse connessa a quella dell’attaccamento affettivo, è legata alla motivazione di preservare il tempo: accumulare ha la funzione di “cristallizzare” il tempo, di mantenere intatto il passato e le esperienza. Gli oggetti in questo senso sono “pezzi della propria vita da preservare. Un esempio artistico e bizzarro di questo sono le “capsule del tempo” di Andy Warhol
Nascono per caso, nel 1974, quando – in seguito a un trasloco – Warhol decide di mettere in grandi scatole da pacchi tutto ciò che ha sparso per la casa: sulla scrivania, sul pavimento, negli armadi; biglietti di concerti, disegni, scarpe, articoli di giornale.
Da quell’anno Warhol non hai mai smesso di memorizzare tracce della sua vita nelle sue Time Capsule. Ha sempre tenuto una scatola accanto alla sua scrivania, per potervi buttare dentro e racchiudere le tracce del suo quotidiano. In tutta la sua vita Warhol realizzerà più di 600 Capsule del Tempo, dentro le quali oltre 500.000 oggetti vengono immagazzinati per essere trasformati in indimenticabili frammenti di tempo.
In queste capsule si trova di tutto: da banconote, a giornali, a torsoli di mele. Warhol non ha fatto altro che trasformare in oggetti artistici un comportamento che originava da un disturbo.
Il ragionamento dell’accumulatore
Nel suo libro Frost osserva che nei suoi primi contatti con pazienti con DA si era fatto l’idea che fossero persone più intelligenti della media. Questa impressione derivava dalla peculiarità e complessità del ragionamento di queste persone espresso molto bene nella frase di un paziente di Frost “La mia mente è come un albero con troppi rami”. La particolarità riguarda:
- capacità di cogliere dettagli che la maggior parte delle persone non vede (con l’esito di una mente affollata da dettagli e difficoltà nella visione di insieme);
- capacità di revocare e raccontare la storia di quasi ogni oggetto, di nuovo ricordando particolari anche insignificanti relativi alla storia dell’oggetto;
- uso prevalente della memoria visiva: i soggetti si orientano e ritrovano gli oggetti attraverso una revocazione visuo-spaziale (“So dove è la bolletta: più o meno a 10 centimetri a partire dall’alto di quel mucchio di carte vicino al frigorifero”);
soprattutto, però, colpisce un ragionamento ricchissimo di argomentazioni e contro-argomentazioni quando si tratta di prendere una decisione relativa ad un oggetto: quando la persona valuta l’opportunità di buttare un oggetto, ha in mente ottime ragioni, che però vengono contrastate da altre a favore dell’opportunità di tenerlo, che a loro volta sono seguite da altre controprove della bontà della decisione di buttare e cosi via.
La ricchezza di particolari del ragionamento si riflette anche nei discorsi spesso: per esempio Frost nota che i suoi pazienti con accumulo fanno un uso peculiare della segreteria telefonica, lasciando messaggi lungi e complessi, ricchi di dettagli superflui, che non arrivano al punto e consumano tutto lo spazio della segreteria.
Leggi anche:
Quali sono le cause del disturbo?
Non c’è ancora una teoria sufficientemente chiara e condivisa sulle cause, anche per la scarsità degli studi su questo disturbo e per lo scarso interesse dei clinici fino a pochi anni fa (in buona parte giustificato dal fatto che raramente questi pazienti chiedono terapia).
Frost e Steketee mettono in luce che tra gli aspetti che spesso si ritrovano nella vita di questi soggetti ci sono:
- eventi traumatici: un’alta percentuale di pazienti con DA ha subito eventi gravemente traumatici, a volte più di uno. Una cosa interessante è che raramente sviluppano un Disturbo Post-Traumatico, tanto che si potrebbe ipotizzare che l’accumulo abbia una qualche funzione nel gestire il trauma;
- fasi di vita di ristrettezza economica, che non infrequentemente seguono fasi di grande benessere economico;
- una infanzia caratterizzata da abusi psicologici e/o trascuratezza.
Tra le varie spiegazioni ci sono anche quelle genetiche e organicistiche.
Le teorie genetiche trovano ispirazione nel fatto che un comportamento simili all’accumulo lo si trova in alcuni animali, nei cosiddetti comportamenti a schema fisso studiati per primo dell’etologo Lorenz (Fixed Action Pattern, FAP): si tratta di comportamenti geneticamente stabiliti e attivati da uno specifico stimolo, per esempio l’immagine di un essere in movimento o di un oggetto con una data forma (per esempio gli scoiattoli solo dopo aver visto una ghianda iniziano a farne provvista). Però negli animali si tratta di comportamenti funzionali alla sopravvivenza; l’accumulo riguarda il cibo, non oggetti inutili. Una parziale conferma a queste teorie viene da alterazioni in alcuni geni trovate nelle persone con accumulo.
Un’altra possibile spiegazione è che l’accumulo sia causato da una qualche lesione cerebrale o alterazione nel funzionamento di alcune aree. Si è, infatti, osservato che individui che in seguito a traumi riportano danni al lobo frontale, precisamente alla porzione mediale dei lobi frontali, iniziano a mettere in atto comportamenti di accumulo compulsivo. Questa osservazione ha trovato conferma attraverso studi con risonanza magnetica: gli accumulatori hanno in quella stessa zona del cervello un metabolismo ridotto (ovvero una ridotta attività), in particolare nella corteccia anteriore del cingolo. L’aspetto forse più suggestivo è il fatto che questa zona è responsabile dell’attenzione a un compito, della motivazione, della individuazione di errori e del prendere decisioni.
Significa che è un malfunzionamento del cervello che causa l’accumulo? In realtà, sebbene questa area del cervello sembri implicata, è difficile sostenere un vero deficit o danno stabile. Uno studio di Dave Tolin e coll. (2009) osservando l’attività cerebrale di soggetti con accumulo e normali, in situazioni “a caldo”, ovvero durante l’imminenza della decisione se buttare o meno un oggetto personale, ha evidenziato che durante il processo decisionale i soggetti con accumulo presentano in queste zone una attività maggiore dei normali.
Se ne può dunque concludere che la biologia giocano un ruolo nel disturbo, ma non è ancora del tutto chiaro quale ruolo e come interagisce con i fattori ambientali.
È un disturbo che si cura?
Esistono sia trattamenti farmacologici che psicologici per la cura del disturbo da accumulo, anche se gli studi di efficacia sono minori che per i disturbi più studiati, come il DOC, altri disturbi d’ansia o dell’umore per esempio.
Tra l’altro molto spesso le persone con accumulo hanno una consapevolezza molto bassa del disturbo, per cui chiedono poco o rifiutano apertamente il trattamento.
Tra i trattamenti applicati in questo tipo di disturbo e per i quali esistono dati di efficacia c’è la terapia comportamentale basata sull’Esposizione con Prevenzione della Risposta (ERP): consiste in sostanza nel far buttare velocemente una certa parte degli oggetti, bloccando controlli sugli stessi. Funziona meglio se l’accumulo è associato al DOC.
La terapia più usata, però, è quella cognitivo comportamentale che coniuga ERP con altre componenti della terapia cognitiva (basata sul modello sviluppato da Frost e Steketee). Le componenti centrali di questo trattamento sono:
- interventi focalizzati sulla motivazione al trattamento;
- skill training (ovvero addestramento a capacità come la presa di decisioni o la risoluzione di problemi);
- esposizione allo scegliere, buttare, non comprare (centrale sono gli esperimenti del tipo: proviamo a buttare questo foglietto? Come ti senti?); il paziente con l’aiuto del terapeuta impara a stare nella situazione stimolo (ad esempio davanti alla situazione “buttare un oggetto personale” oppure “non comprare qualcosa che sembra proprio una grande occasione”), che lo aiuta a trovare modalità alternative all’accumulo come risposta alla situazione.
- ristrutturazione cognitiva: si affrontano e modificano le convinzioni, temi personali (magari anche originati nell’infanzia) che hanno causato o mantengono il disturbo.
Lo scopo centrale del trattamento è addestrare i pazienti ad imparare a sopportare di più la sensazione di “buttare via qualcosa di importante”.
Sulla base di alcuni studi di efficacia, per esempio Tolin et al. (2008), circa il 70% dei paziente che si sottopone al trattamento presenta un miglioramento sintomatologico.
Accumulo di animali
Un caso particolare di accumulo riguarda l’accumulo di animali, in particolare gatti e cani; mediamente si parala di circa 40 animali per volta, ma si arriva anche a centinaia di animali. Gli accumulatori di animali sviluppano un attaccamento particolare a questi, spesso hanno la convinzione di essere capaci di stabilire un legame speciale con gli animali o comunque si sentono investiti della “missione” di salvare animali percepiti come indifesi e bisognosi.
Il risultato di questo tipo di accumulo sono condizioni igienico-sanitarie pericolose per le persone e gli animali stessi. Un aspetto paradossale di questo disturbo, infatti, è che spesso questi casi giungono all’attenzione delle autorità in virtù di qualche denuncia per maltrattamento di animali.
Nella gran parte dei casi si tratta di donne, oltre i 40 anni, nubili, vedove o divorziate.
Perché è cosi difficile rendersi conto del disturbo e chiedere aiuto?
Una cosa che probabilmente gioca un ruolo importante nella consapevolezza è il fatto che di solito gli accumulatori iniziano conservando cose “che è normale conservare” e questo contribuisce a renderli poco critici “non faccio niente di diverso dagli altri; tu butti i tuoi ricordi o le cose a cui tieni o che potrebbero in futuro servirti?”.
Un altro aspetto che rende più difficile la consapevolezza è la frequente presenza di altri famigliari con lo stesso comportamento: conservare oggetti è considerato “normale” o, addirittura, ammirevole e contrapposto all’essere “spreconi”.
Leggi anche:
- Disturbo ossessivo-compulsivo: ripetere, ripetere e ripetere ancora all’infinito un gesto. Differenze col disturbo di personalità ossessivo-compulsivo
- Depressione maggiore e minore, suicidio, diagnosi e cura: fai il test e scopri se sei a rischio
- Che cos’è il Disturbo ossessivo-compulsivo di personalità, come si riconosce, come si cura e come si distingue dal Disturbo ossessivo-compulsivo
- Disturbo schizofreniforme ed evoluzione verso la schizofrenia
- Münchhausen per procura: perché questa mamma tortura il proprio bambino?
- Ipocondria: cosa significa, sintomi fisici, cause, come combatterla
- Amare uno schizofrenico: come comportarsi con uno schizofrenico?
- Differenza tra i vari tipi di disturbo di personalità
- I 20 disturbi psichiatrici più strani che abbiate mai visto
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Sindrome di Helsinki: cosa significa in medicina e psicologia?
- Sindrome di Norimberga: cosa significa in medicina e psicologia?
- Sindrome di Lima: cosa significa in medicina e psicologia?
- Differenza tra Sindrome di Stoccolma, Lima, Helsinki e Stendhal
- Sindrome di Stendhal in psicologia, musica e film
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
Condividi questo articolo:
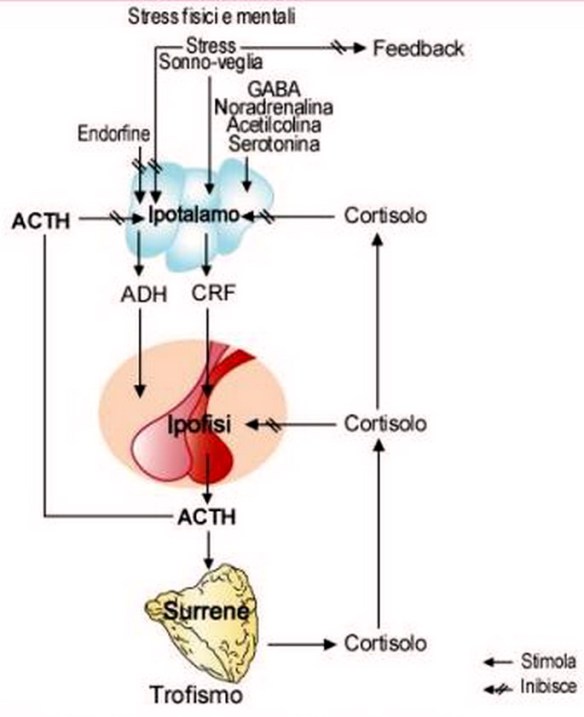 L’ipotalamo rilascia il fattore CRF che sta per fattore rilasciante la corticotropina o CRH che stimola l’adenoipofisi a rilasciare l’ormone ACTH, ormone adrenocorticotropo. Quest’ormone è importantissimo perché stimola poi la sintesi degli steroidi.
L’ipotalamo rilascia il fattore CRF che sta per fattore rilasciante la corticotropina o CRH che stimola l’adenoipofisi a rilasciare l’ormone ACTH, ormone adrenocorticotropo. Quest’ormone è importantissimo perché stimola poi la sintesi degli steroidi.
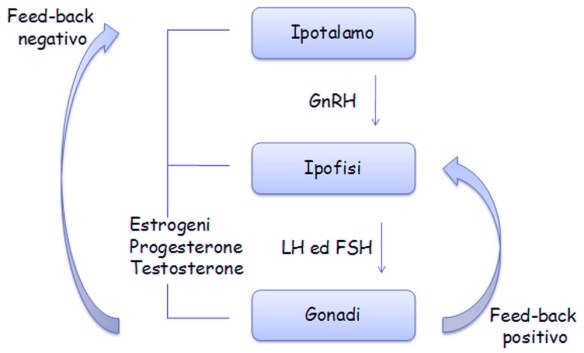 L’ipotalamo secerne il GnRH che va a stimolare l’adenoipofisi per la secrezione di due gonadotropine, LH ed FSH. Quest’asse neuroendocrino è silente fino al periodo della pubertà e viene sollecitato durante il periodo puberale e grazie all’inizio dell’attività secretoria da parte dell’ipotalamo inizia ad essere sollecitata l’ipofisi che sollecita così l’attività delle gonadi che iniziano la sintesi degli steroidi e la maturazione dei gameti. Ancora non si sa qual è il primo evento che scatena l’attivazione di quest’asse durante la pubertà, le gonadotropine LH ed FSH prima della nascita, dopo la nascita e nell’età matura.
L’ipotalamo secerne il GnRH che va a stimolare l’adenoipofisi per la secrezione di due gonadotropine, LH ed FSH. Quest’asse neuroendocrino è silente fino al periodo della pubertà e viene sollecitato durante il periodo puberale e grazie all’inizio dell’attività secretoria da parte dell’ipotalamo inizia ad essere sollecitata l’ipofisi che sollecita così l’attività delle gonadi che iniziano la sintesi degli steroidi e la maturazione dei gameti. Ancora non si sa qual è il primo evento che scatena l’attivazione di quest’asse durante la pubertà, le gonadotropine LH ed FSH prima della nascita, dopo la nascita e nell’età matura.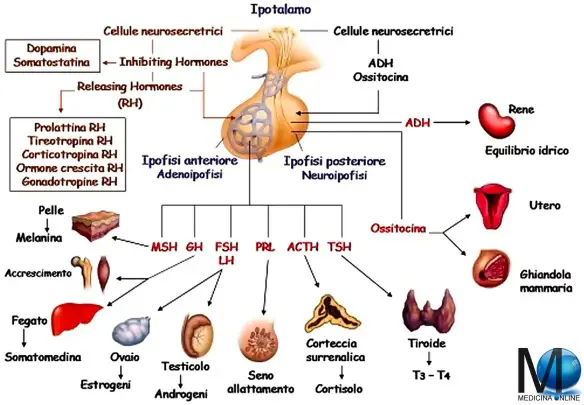
 L’ipofisi (con l’accento sulla o), anche chiamata ghiandola pituitaria (hypophysis o pituitary gland in inglese), è una ghiandola endocrina situata alla base del cranio, nella fossa ipofisaria della sella turcica dell’osso sfenoide. Si può dividere in due lobi, diversi per sviluppo embrionale, struttura e funzioni, che controllano – attraverso la secrezione di numerosi ormoni – l’attività endocrina e metabolica di tutto l’organismo:
L’ipofisi (con l’accento sulla o), anche chiamata ghiandola pituitaria (hypophysis o pituitary gland in inglese), è una ghiandola endocrina situata alla base del cranio, nella fossa ipofisaria della sella turcica dell’osso sfenoide. Si può dividere in due lobi, diversi per sviluppo embrionale, struttura e funzioni, che controllano – attraverso la secrezione di numerosi ormoni – l’attività endocrina e metabolica di tutto l’organismo: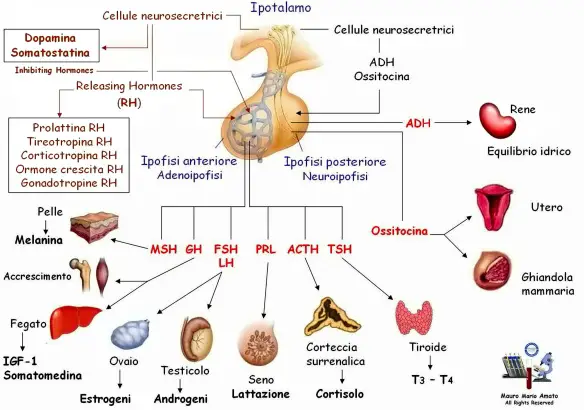
 Le patologie che possono colpire l’ipotalamo o l’ipofisi sono molte e differenti ma portano tutte alla medesima situazione : una iperfunzione o una ipofunzione del sistema ipotalamo-ipofisi.
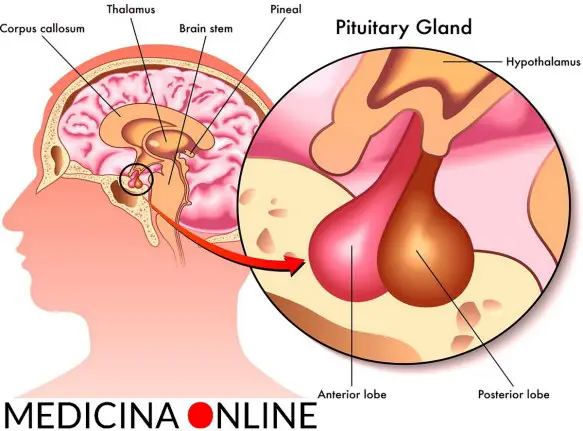
Le patologie che possono colpire l’ipotalamo o l’ipofisi sono molte e differenti ma portano tutte alla medesima situazione : una iperfunzione o una ipofunzione del sistema ipotalamo-ipofisi.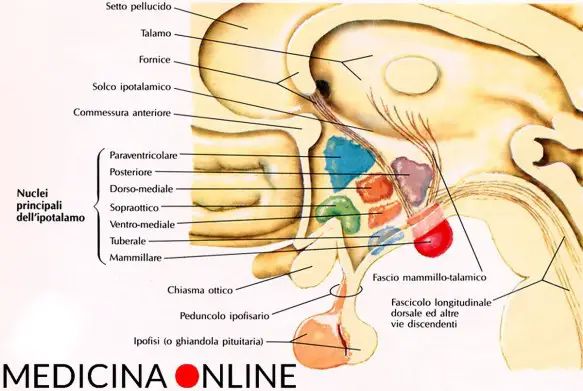 L’ipotalamo e l’ipofisi sono due strutture anatomiche, strettamente collegate fra loro, situate alla base del cranio. Si tratta di due strutture che rappresentano la più importante area di interconnessione fra il sistema nervoso e il sistema endocrino da cui partono gli impulsi e gli stimoli ormonali che governano l’intero sistema endocrino.
L’ipotalamo e l’ipofisi sono due strutture anatomiche, strettamente collegate fra loro, situate alla base del cranio. Si tratta di due strutture che rappresentano la più importante area di interconnessione fra il sistema nervoso e il sistema endocrino da cui partono gli impulsi e gli stimoli ormonali che governano l’intero sistema endocrino.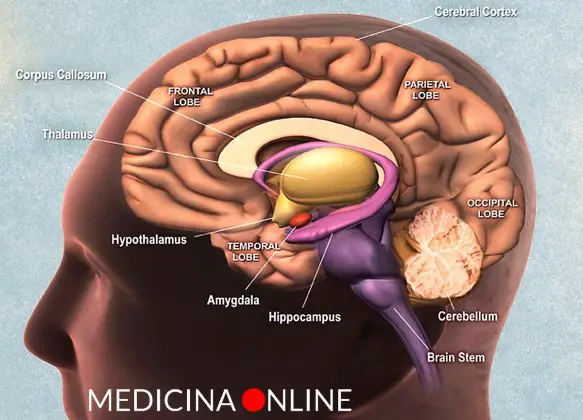 L’ipotalamo (hypothalamus in inglese) è una struttura del SNC (sistema nervoso centrale), situata nella zona centrale interna ai due emisferi cerebrali, e costituisce la parte ventrale del diencefalo. L’ipotalamo comprende molti nuclei che attivano, controllano e integrano i meccanismi autonomici periferici, l’attività endocrina e molte funzioni somatiche tra cui:
L’ipotalamo (hypothalamus in inglese) è una struttura del SNC (sistema nervoso centrale), situata nella zona centrale interna ai due emisferi cerebrali, e costituisce la parte ventrale del diencefalo. L’ipotalamo comprende molti nuclei che attivano, controllano e integrano i meccanismi autonomici periferici, l’attività endocrina e molte funzioni somatiche tra cui: Quando si pensa ad una persona con “Sindrome da accumulo” o “disturbo da accumulo (DA), facilmente viene in mente una persona anziana, abbastanza isolata e sola, non particolarmente brillante (o non più) e di condizione culturale ed economica bassa. Probabilmente questo accade perché siamo condizionati da stereotipi che ci vengono dalla TV o dai film. Eppure è sufficiente citare Andy Warhol, l’inventore della Pop Art, le cui opere sono esposte nei più importanti musei del mondo, come caso di accumulo piuttosto serio per avere tutt’altra immagine del disturbo. Si tratta di un disturbo molto più complesso dello stereotipo, più diffuso di quanto si pensi e che non riguarda assolutamente solo persone “ai margini”. Al contrario, molte persone con accumulo sono dotate di una intelligenza molto vivace e di notevole creatività, sono molto interessate ai rapporti con gli altri. È un fenomeno che appare incomprensibile a chi non ne soffre e che incuriosisce: di grande successo sono trasmissioni dedicate a questo problema, come per esempio l’americana “Sepolti in Casa”, trasmessa in Italia su Real Time. A New York è cosi famoso un caso degli anni 40 di due fratelli che vivevano in una casa a tre piani, con dodici stanze, e che morirono uno letteralmente sepolto vivo da mucchi di oggetti e l’altro, paralizzato, di fame, che una piazza porta il loro nome; “diventerai come i fratelli Collyer” è una comune minaccia rivolta ai bambini che non vogliono buttare qualcosa.
Quando si pensa ad una persona con “Sindrome da accumulo” o “disturbo da accumulo (DA), facilmente viene in mente una persona anziana, abbastanza isolata e sola, non particolarmente brillante (o non più) e di condizione culturale ed economica bassa. Probabilmente questo accade perché siamo condizionati da stereotipi che ci vengono dalla TV o dai film. Eppure è sufficiente citare Andy Warhol, l’inventore della Pop Art, le cui opere sono esposte nei più importanti musei del mondo, come caso di accumulo piuttosto serio per avere tutt’altra immagine del disturbo. Si tratta di un disturbo molto più complesso dello stereotipo, più diffuso di quanto si pensi e che non riguarda assolutamente solo persone “ai margini”. Al contrario, molte persone con accumulo sono dotate di una intelligenza molto vivace e di notevole creatività, sono molto interessate ai rapporti con gli altri. È un fenomeno che appare incomprensibile a chi non ne soffre e che incuriosisce: di grande successo sono trasmissioni dedicate a questo problema, come per esempio l’americana “Sepolti in Casa”, trasmessa in Italia su Real Time. A New York è cosi famoso un caso degli anni 40 di due fratelli che vivevano in una casa a tre piani, con dodici stanze, e che morirono uno letteralmente sepolto vivo da mucchi di oggetti e l’altro, paralizzato, di fame, che una piazza porta il loro nome; “diventerai come i fratelli Collyer” è una comune minaccia rivolta ai bambini che non vogliono buttare qualcosa.