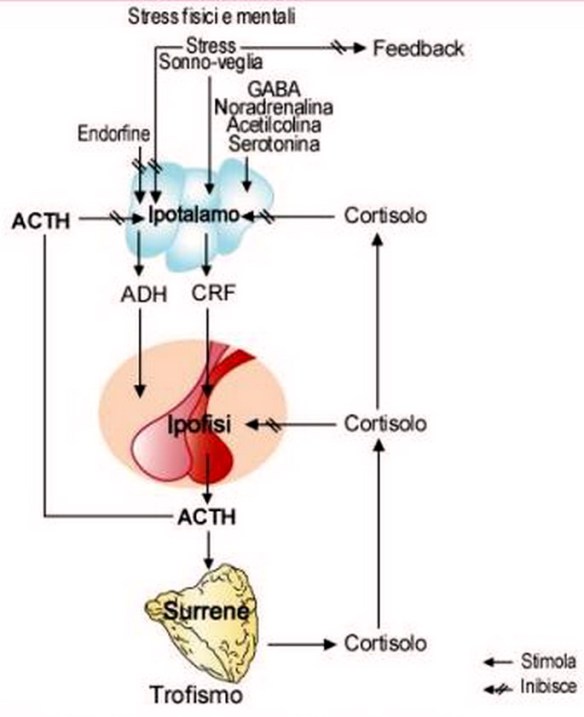
 L’ipotalamo rilascia il fattore CRF che sta per fattore rilasciante la corticotropina o CRH che stimola l’adenoipofisi a rilasciare l’ormone ACTH, ormone adrenocorticotropo. Quest’ormone è importantissimo perché stimola poi la sintesi degli steroidi.
L’ipotalamo rilascia il fattore CRF che sta per fattore rilasciante la corticotropina o CRH che stimola l’adenoipofisi a rilasciare l’ormone ACTH, ormone adrenocorticotropo. Quest’ormone è importantissimo perché stimola poi la sintesi degli steroidi.
Il CRH o CRF nasce sottoforma di pre – pro CRH di 196 aa. e al carbossi term.troviamo la sequenza vera e propria dell’ormone ad attività biologica. Il crf agisce tramite recettori di membrana sull’adenoipofisi e quando viene rilasciato si lega e innesca l’attivazione della proteina G che attivando l’adenilato ciclasi innesca la produzione di cAMP che facilità il rilascio e la sintesi di ACTH da parte dell’adenoipofisi. Questo ACTH a sua volta nasce anch’esso come molecola precursore che è molto grossa e prende il nome di propio-melanocortina (POMC) dal gene che codifica per questa grossa proteina, siamo a livello dell’adenoipofisi.
Leggi anche:
Tramite peptidasi viene rilasciato l’ACTH ma vengono rilasciati anche frammenti carbossi-terminale che prende il nome di Beta-Lph che sta per Beta-lipotrofina. abbiamo diversi tagli molecolari che questa molecola subisce a livello adenoipofisario e questo prodotto lo troviamo anche a livello di tessuti extraipofisario, e livello gastroenterico, a livello del surrene e dell’ipofisi intermedia. In questi tessuti la molecola viene ulteriormente clivato dando origine ad altri prodotti di minore taglia come la beta – endorfina e la gamma – endorfina che si originano dalla beta – lipotrofina; dal peptide corrispondente all’ACTH si originano l’alfa MSH (melanocita stimolante) e il clip e infine si origina anche a partire dalla beta lipotropina il beta MSH soprattutto a livello dell’ipofisi intermedia.
A noi interessa soprattutto l’ACTH. L’ACTH rilasciato dall’adenoipofisi agisce con il suo recettore di membrana localizzato sulle cellule della corticale del surrene e anche in qst caso il recettore è accoppiato con l’cAMP che va ad attivare la PKA che va a fosforilare delle proteine importanti per la sintesi degli steroidi, fosforila delle proteine che rendono libera la molecola precursore che è il colesterolo presente immagazzinato nelle cellule come estere del colesterolo quindi la PKA agisce attivando le esterasi in modo tale che i legami di tipo estereo vengano rotti in modo tale che il colesterolo venga reso disponibile.
La sintesi del cortisolo e dell’ACTH è una sintesi non sempre uguale nelle 24h ma è elevata nelle prime ore del mattino, c’è una perfetta sincronia tra picchi dell’ACTH e picchi del cortisolo. Intorno alle 24 siccome gli ormoni glucocorticoidi sono ormoni che mantengono desta l’attenzione sono molto importanti per mantenere sveglia la memoria e l’attenzione, è quindi ovvio che naturalmente intorno alle 24 raggiungono dei livelli molto basali, si ha un livello basale del cortisolo che mantiene un livello molto basso del cortisolo.
È importante che le concentrazioni ormonali di questi ormoni aumentino al momento del risveglio, infatti intorno alle primissime ore del mattino, intorno alle 6, si ha un incremento delle concentrazioni di ACTH e di cortisolo. Infatti intorno alle 2 – 3 di notte c’è un sonno molto pesante che viene dato anche dalla mancanza di ormoni glucocorticoidi perché siamo ad un livello basale; man mano che inizia ad aumentare la sintesi di glucocorticoidi diventiamo più desti. Abbiamo quindi una ciclicità di secrezione impartita dal nostro orologio biologico impartito dal nucleo sovra-chiasmatico a livello celebrale da cui provengono anche i nostri ritmi sonno-veglia.
Da alcuni esperimenti su animali si è visto che un ritmo biologico di secrezione viene proprio mantentuo dalle cellule della corticale del surrene, cioè cellule della corticale del surrene messe in coltura hanno attività secretoria ciclica.
L’ ASSE IPOTALAMO IPOFISI SURRENE è un asse neuroendocrino controllato molto dallo stress, dall’ansia che influiscono sulla secrezione di glucocorticoidi e sui ritmi circadiani. Di tutti i neurotrasmettitori la serotonina e l’acetilcolina hanno un effetto positivo che potenzia a livello ipotalamico il rilascio di CRH, mentre il GABA è solitamente inibitorio unitamente alla noradrenalina hanno effetto inibitorio sul CRH.
Il CRH rilasciato dall’ipotalamo a livello dell’adenoipofisi controlla il rilascio dell’ACTH che subisce anche l’influenza positiva dell’adrenalina. L’ACTH a livello del surrene mantiene attiva la secrezione ormonale del cortisolo. Quando le concentrazioni di cortisolo tendono ad aumentare il cortisolo agisce con un controllo negativo sull’ACTH ipofisario o sul CRH ipotalamico. Anche l’ACTH se presente in eccesso è in grado di inibire il rilascio di CRH. La vasopressina è un potente stimolatore.
Questo asse neuroendocrino ricordiamo che ha una certa ciclicità, anche se ci sono situazioni che possono alterarlo, ad esempio lo stress impone un’ ipersecrezione di CRH e ACTH quindi lo stress governa quest’asse e anche quando la sera tardi i livelli di questi ormoni dovrebbero essere basali se siamo nervosi, aumenta la secrezione di catecolamine e lo stress impone un maggiore rilascio di ACTH e CRH.
L’ACTH soprattutto controlla il ritmo di sonno ma la ghiandola corticosurrenale libera cortisolo e mineralcorticoidi come l’aldosterone e questo ormone è sotto il controllo di ipotalamo e ipofisi ma l’ACTH controlla questo ormone solo quando raggiunge delle concentrazioni molto elevate e ne può ridurre il rilascio anche se il mineralcorticoide è sottoposto ad un altro tipo di controllo che vedremo che non è questo ipotalamico.
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
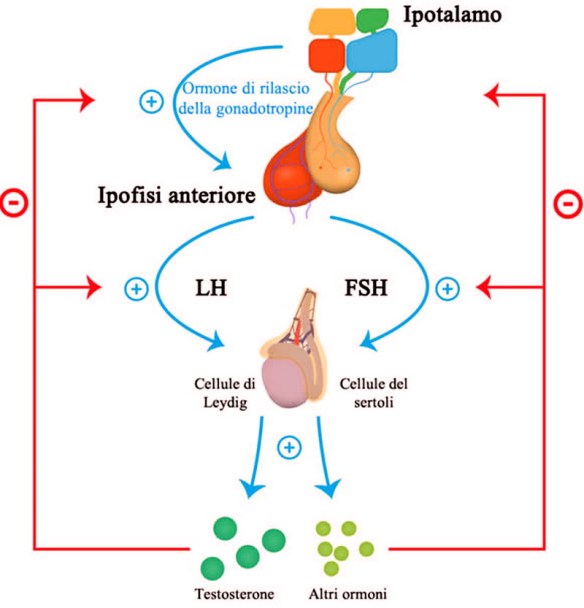 L’ipotalamo rilascia il GnRh, ormone rilasciante le gonadotropine Lh ed FSH rilasciate dall’ipofisi. Le due gonadotropine a livello del testicolo si indirizzano verso (LH) le cellule del Leydig e (FSH) tubulo seminifero, quindi l’LH controlla la steroidogenesi che avviene nelle cellule del Leydig mentre l’FSH controlla la spermatogenesi nel tubulo seminifero con il mantenimento dell’ABP che lega il testosterone.
L’ipotalamo rilascia il GnRh, ormone rilasciante le gonadotropine Lh ed FSH rilasciate dall’ipofisi. Le due gonadotropine a livello del testicolo si indirizzano verso (LH) le cellule del Leydig e (FSH) tubulo seminifero, quindi l’LH controlla la steroidogenesi che avviene nelle cellule del Leydig mentre l’FSH controlla la spermatogenesi nel tubulo seminifero con il mantenimento dell’ABP che lega il testosterone.
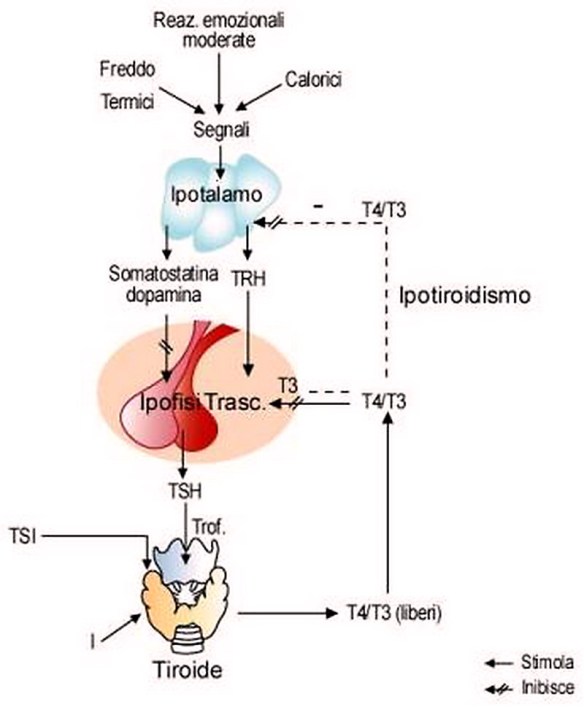 Quando l’ipotalamo rileva bassi livelli circolanti di ormoni tiroidei triiodotironina (T3) e tiroxina (T4), accade che:
Quando l’ipotalamo rileva bassi livelli circolanti di ormoni tiroidei triiodotironina (T3) e tiroxina (T4), accade che: L’ipotalamo rilascia il fattore CRF che sta per fattore rilasciante la corticotropina o CRH che stimola l’adenoipofisi a rilasciare l’ormone ACTH, ormone adrenocorticotropo. Quest’ormone è importantissimo perché stimola poi la sintesi degli steroidi.
L’ipotalamo rilascia il fattore CRF che sta per fattore rilasciante la corticotropina o CRH che stimola l’adenoipofisi a rilasciare l’ormone ACTH, ormone adrenocorticotropo. Quest’ormone è importantissimo perché stimola poi la sintesi degli steroidi.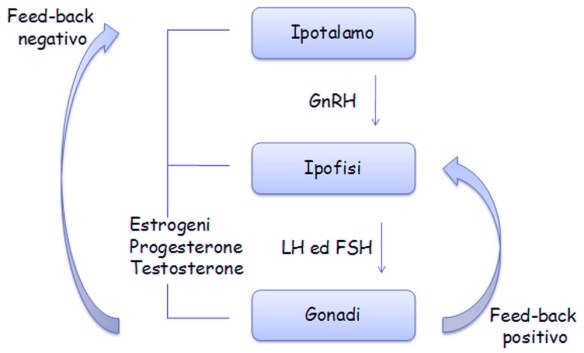 L’ipotalamo secerne il GnRH che va a stimolare l’adenoipofisi per la secrezione di due gonadotropine, LH ed FSH. Quest’asse neuroendocrino è silente fino al periodo della pubertà e viene sollecitato durante il periodo puberale e grazie all’inizio dell’attività secretoria da parte dell’ipotalamo inizia ad essere sollecitata l’ipofisi che sollecita così l’attività delle gonadi che iniziano la sintesi degli steroidi e la maturazione dei gameti. Ancora non si sa qual è il primo evento che scatena l’attivazione di quest’asse durante la pubertà, le gonadotropine LH ed FSH prima della nascita, dopo la nascita e nell’età matura.
L’ipotalamo secerne il GnRH che va a stimolare l’adenoipofisi per la secrezione di due gonadotropine, LH ed FSH. Quest’asse neuroendocrino è silente fino al periodo della pubertà e viene sollecitato durante il periodo puberale e grazie all’inizio dell’attività secretoria da parte dell’ipotalamo inizia ad essere sollecitata l’ipofisi che sollecita così l’attività delle gonadi che iniziano la sintesi degli steroidi e la maturazione dei gameti. Ancora non si sa qual è il primo evento che scatena l’attivazione di quest’asse durante la pubertà, le gonadotropine LH ed FSH prima della nascita, dopo la nascita e nell’età matura.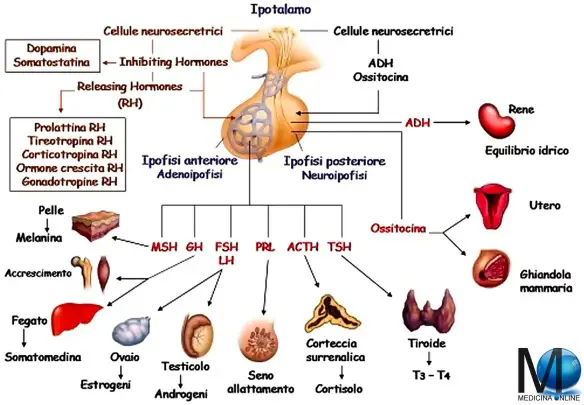
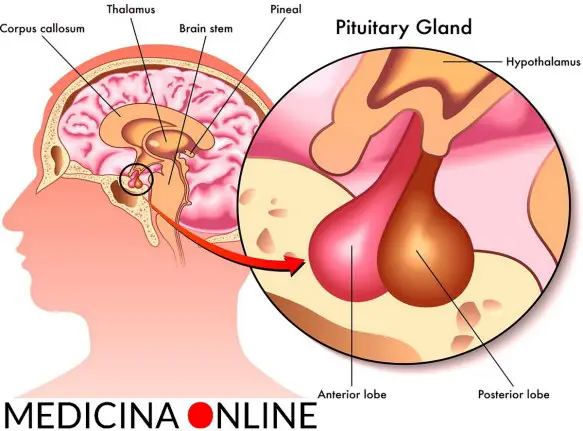 L’ipofisi (con l’accento sulla o), anche chiamata ghiandola pituitaria (hypophysis o pituitary gland in inglese), è una ghiandola endocrina situata alla base del cranio, nella fossa ipofisaria della sella turcica dell’osso sfenoide. Si può dividere in due lobi, diversi per sviluppo embrionale, struttura e funzioni, che controllano – attraverso la secrezione di numerosi ormoni – l’attività endocrina e metabolica di tutto l’organismo:
L’ipofisi (con l’accento sulla o), anche chiamata ghiandola pituitaria (hypophysis o pituitary gland in inglese), è una ghiandola endocrina situata alla base del cranio, nella fossa ipofisaria della sella turcica dell’osso sfenoide. Si può dividere in due lobi, diversi per sviluppo embrionale, struttura e funzioni, che controllano – attraverso la secrezione di numerosi ormoni – l’attività endocrina e metabolica di tutto l’organismo: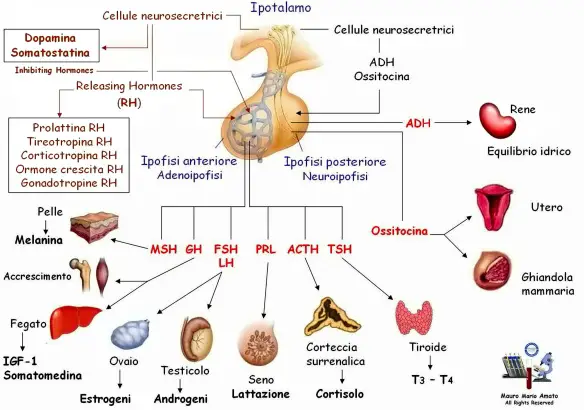
 Le patologie che possono colpire l’ipotalamo o l’ipofisi sono molte e differenti ma portano tutte alla medesima situazione : una iperfunzione o una ipofunzione del sistema ipotalamo-ipofisi.
Le patologie che possono colpire l’ipotalamo o l’ipofisi sono molte e differenti ma portano tutte alla medesima situazione : una iperfunzione o una ipofunzione del sistema ipotalamo-ipofisi.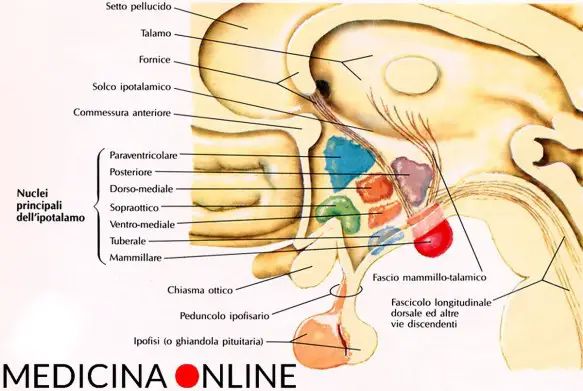 L’ipotalamo e l’ipofisi sono due strutture anatomiche, strettamente collegate fra loro, situate alla base del cranio. Si tratta di due strutture che rappresentano la più importante area di interconnessione fra il sistema nervoso e il sistema endocrino da cui partono gli impulsi e gli stimoli ormonali che governano l’intero sistema endocrino.
L’ipotalamo e l’ipofisi sono due strutture anatomiche, strettamente collegate fra loro, situate alla base del cranio. Si tratta di due strutture che rappresentano la più importante area di interconnessione fra il sistema nervoso e il sistema endocrino da cui partono gli impulsi e gli stimoli ormonali che governano l’intero sistema endocrino.