 La sindrome da inappropriata secrezione di ADH (o SIADH) è una patologia caratterizzata da un’elevazione patologica della secrezione dell’ormone antidiuretico Continua a leggere
La sindrome da inappropriata secrezione di ADH (o SIADH) è una patologia caratterizzata da un’elevazione patologica della secrezione dell’ormone antidiuretico Continua a leggere
Archivi tag: ADH
Ormone adrenocorticotropo o corticotropina (ACTH): cos’è e quali sono le sue funzioni
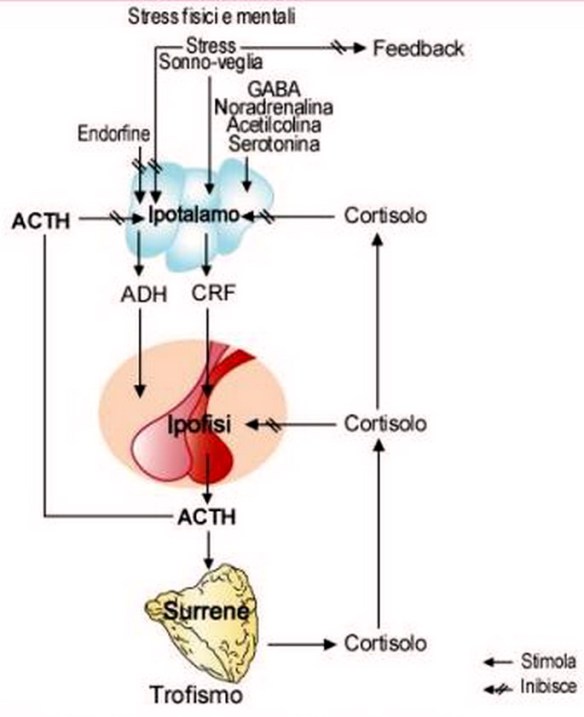 L’ormone adrenocorticotropo (anche chiamato “corticotropina” o ACTH), è un ormone proteico prodotto dalle cellule dell’ipofisi anteriore (adenoipofisi) quando quest’ultima viene stimolata dall’ormone di rilascio della corticotropina (anche chiamato CRH o CRF). L’ormone adrenocorticotropo viene sintetizzato, previo distacco di amminoacidi, a partire dalla proteina proopiomelanocortina (POMC). Svolge anche funzione di neurotrasmettitore oppioide.
L’ormone adrenocorticotropo (anche chiamato “corticotropina” o ACTH), è un ormone proteico prodotto dalle cellule dell’ipofisi anteriore (adenoipofisi) quando quest’ultima viene stimolata dall’ormone di rilascio della corticotropina (anche chiamato CRH o CRF). L’ormone adrenocorticotropo viene sintetizzato, previo distacco di amminoacidi, a partire dalla proteina proopiomelanocortina (POMC). Svolge anche funzione di neurotrasmettitore oppioide.
L’ACTH ha come bersaglio la zona corticale della ghiandola surrenale e stimola la formazione di glucocorticoidi (tra cui il più importante è il cortisolo) che influenzano il metabolismo degli zuccheri e la formazione di androgeni che permettono lo sviluppo dei caratteri sessuali secondari tipicamente maschili, esaltando, per esempio, l’anabolismo muscolare.
L’ACTH è importante per la secrezione di cortisolo da parte della corticale del surrene; esso è collegato alla zona cerebrale e alla ghiandola pineale dove regola i metabolismi, il riposo e la sonnolenza. Il cortisolo è chiamato anche “ormone dello stress” e non viene prodotto in maniera costante a causa della discontinuità della secrezione di ACTH dell’adenoipofisi, il lobo anteriore dell’ipofisi: è presente in maggiore quantità alla mattina (picco verso le ore 08:00) e in minore quantità alla sera. Questo accade perché una secrezione costante di questi ormoni provocherebbe un abbassamento della sensibilità dei recettori degli organi bersaglio.
Nel processo di infiammazione (flogosi), l’ACTH ha un ruolo in un circuito di regolazione negativa. Infatti, IL-1 (Interleuchina-1) e TNF (fattore di necrosi tumorale) agiscono sull’ipotalamo inducendo una produzione di fattori di rilascio che provocano la produzione di ACTH che a sua volta induce la produzione di ormoni glucocorticoidi dal surrene. Gli ormoni glucocorticoidi tendono a diminuire la produzione di IL-6 e TNF.
Leggi anche:
- Surrene: anatomia, funzioni e patologie in sintesi
- Asse ipotalamo-ipofisi-surrene: funzionamento ed ormoni rilasciati
- Cos’è l’adrenalina ed a cosa serve?
- Adrenalina e “combatti o fuggi”: ecco cosa accade nel nostro corpo quando siamo terrorizzati
- Vasopressina (ormone antidiuretico o ADH): funzioni e patologie
- Differenza tra beta bloccanti, ace inibitori, calcio antagonisti, sartani e diuretici
- Testosterone basso, alto, valori normali ed interpretazione
- Ormoni estrogeni: cosa sono e quali funzioni svolgono?
- Progesterone: cos’è, a cosa serve, valori e quali funzioni ha in gravidanza?
- Quando la donna ha troppi peli dove non dovrebbero essere: irsutismo, cause, trattamenti e differenze con ipertricosi
- Cos’è una ghiandola endocrina? A che servono gli ormoni ed il sistema endocrino?
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Patologie di ipotalamo e ipofisi
- Ipotalamo: anatomia, struttura e funzioni
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Asse ipotalamo-ipofisi-gonade: funzionamento ed ormoni rilasciati
- Asse ipotalamo-ipofisi-testicolo: funzionamento ed ormoni rilasciati
- Asse ipotalamo-ipofisi-tiroide: funzionamento ed ormoni rilasciati
- Differenze tra adrenalina e noradrenalina
- Apparato urinario: anatomia e fisiologia [SCHEMA]
- Rene: anatomia, funzioni e patologie in sintesi
- Differenza tra surrene e rene
- Dopammina: cos’è ed a che serve?
- Neurotrasmettitori: cosa sono ed a che servono
- Si può vivere senza reni? Conseguenze della nefrectomia
- Dopammina: biosintesi, rilascio nello spazio sinaptico e degradazione
- Sistema dopamminergico: i circuti nervosi della dopammina
- Colesterolo: cos’è ed a cosa serve?
- Adrenalina ed epinefrina sono la stessa cosa?
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Serotonina e triptofano: cosa sono e in quali cibi trovarli
- Glutamina: a che serve, quando assumerlo, dosi ed effetti collaterali
- Creatinina alta o bassa: cos’è, cosa indica e come si corregge
- Rene: anatomia, funzioni e patologie in sintesi
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!
Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
 La necessità di svegliarsi più volte durante la notte con lo stimolo urgente di urinare, in termini medici viene chiamata “nicturia” o “pollachiuria notturna“. Svegliarsi una singola volta è considerato normale, diverso è invece il caso quando si verificano vari episodi nella stessa notte .
La necessità di svegliarsi più volte durante la notte con lo stimolo urgente di urinare, in termini medici viene chiamata “nicturia” o “pollachiuria notturna“. Svegliarsi una singola volta è considerato normale, diverso è invece il caso quando si verificano vari episodi nella stessa notte .
Quali sono le cause non patologiche che provocano la nicturia?
La nicturia non è necessariamente provocata da una malattia: ci sono alcune condizioni e situazioni che possono determinarla, spesso in modo transitorio, come ad esempio:
- gravidanza in stato avanzato: la nicturia è provocata dalla pressione che il feto esercita sulla vescica. Potete trovare tutti i nostri articoli sulla gravidanza in questo link;
- età avanzata, per approfondire: Demenza senile: cause, sintomi, decorso e cure;
- episodi di ansia e forte stress, a tal proposito leggi: Quante volte al giorno è normale urinare? Vescica iperattiva e ansia;
- menopausa, a tal proposito leggi anche: Menopausa: 8 consigli per affrontarla al meglio;
- uso di farmaci diuretici (nicturia e pollachiuria iatrogena), a tal proposito leggi: Lasix (furosemide): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO].
Nicturia ed alimentazione
Una alimentazione che comprenda una forte assunzione di proteine, come la dieta iperproteica o l’uso smodato di integratori di proteine, può determinare nicturia. Anche l’assunzione di bevande stimolanti come il caffè possono aumentare lo stimolo ad urinare la notte. Mangiare cibi particolarmente salati la sera, ad esempio una pizza, può portare ad assumere molta acqua prima di andare a dormire e portare a nicturia transitoria. Assumere cibi che irritano la prostata potrebbero determinare pollachiuria e nicturia, a tal proposito leggi: Il peperoncino e gli altri cibi che irritano la tua prostata e possono causarti eiaculazione precoce
Anche l’eccesso o assunzione tardiva di liquidi durante la giornata può determinare una situazione di nicturia. Una causa di pollachiuria notturna può essere l’assunzione di bevande alcoliche durante la serata, a tal proposito leggi anche: Perché quando si beve molto alcool si urina di più?
Quali sono le cause patologiche che provocano la nicturia?
La nicturia può essere anche provocata da patologie ed in questo caso la nicturia è difficilmente temporanea, bensì diventa persistente. Ecco alcune patologie che determinano spesso nicturia, sia in maniera diretta che indiretta:
- diabete mellito, a tal proposito leggi: Diabete mellito: conseguenze e complicanze a lungo termine;
- diabete insipido, a tal proposito leggi: Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia;
- infezioni da clamidia;
- alterazioni del bilancio idrico;
- vescica neurogena, a tal proposito leggi: Vescica neurogena disinibita, riflessa, autonoma, atonica;
- patologie cardiovascolari che impediscono la corretta filtrazione a livello dei glomeruli renali nella stazione eretta ed altre che provochino eccessiva produzione di urine durante la notte od in posizione clinostatica;
- iperparatiroidismo, a tal proposito leggi: Paratiroidi: anatomia e funzioni in sintesi;
- malattie endocrinologiche che interferiscono con gli ormoni coinvolti nella formazione dell’urina, come l’ormone antidiuretico (ADH), a tal proposito leggi: Vasopressina (ormone antidiuretico o ADH): funzioni e patologie;
- danni renali;
- sclerosi multipla, a tal proposito leggi: Sclerosi multipla: cause, sintomi, diagnosi e prognosi;
- morbo di Parkinson, per approfondire leggi: Morbo di Parkinson: cause, sintomi, decorso, terapie;
- compressione del midollo spinale;
- sindrome della cauda equina;
- insufficienza renale cronica, leggi anche: Differenza tra insufficienza renale acuta, cronica e dialisi;
- insufficienza cardiaca;
- ipertensione arteriosa, per approfondire: Perché la pressione arteriosa alta (ipertensione) è pericolosa?;
- edema periferico, a tal proposito leggi: Cos’è l’edema, come e perché si forma?;
- incontinenza urinaria;
- infezioni della vescica;
- ostruzione ureterale;
- ipercalcemia;
- ipertrofia prostatica benigna, leggi anche: Ipertrofia o iperplasia prostatica benigna: cause, sintomi e cure;
- cancro alla prostata, per approfondire: Tumore maligno della prostata (carcinoma prostatico): cause, sintomi e terapie;
- scarsa capacità vescicale;
- cistite, per approfondire: Cistite: ne soffro spesso, come diminuire le recidive?;
- prostatite, a tal proposito leggi: Prostatite batterica ed abatterica: cause e cure dell’infiammazione della prostata;
- iperattività del muscolo detrusore;
- diminuita distensibilità vescicale;
- fibromi uterini;
- tumori vescicali;
- tumori che comprimono dall’esterno la vescica.
Sintomi e segni associati alla nicturia
Possibili sintomi e segni associati alla nicturia, sono:
- poliuria notturna: il corpo produce un grande volume di urina durante il sonno (normale quantità di urine nelle 24 ore con volume notturno superiore al 35% rispetto al totale);
- poliuria: produzione di una grande quantità di urina al giorno (superiore ai 2.500-3.000 ml nelle 24 ore);
- pollachiuria: aumento della frequenza della minzione con emissioni di piccole quantità di urina.
Per approfondire leggi:
Diagnosi della causa nicturia
Per individuare la causa a monte che determina la nicturia è necessario l’intervento del medico, che comprende generalmente questi step diagnostici:
- anamnesi: valutazione dei sintomi, dei farmaci e dei liquidi assunti (incluso l’alcool);
- esame dell’addome, pelvico (donne) e rettale (uomini), a tal proposito leggi: Esplorazione rettale digitale della prostata: fa male? A che serve?;
- esami del sangue: elettroliti, glucosio, calcio, valutazione della funzione renale ecc.;
- analisi delle urine ed urinocoltura: per escludere infezioni locali, ematuria e proteinuria, a tal proposito leggi: Esame delle urine completo con urinocoltura: come fare e capire i risultati;
- urodinamica: valuta flusso urinario, volume residuo ed altri parametri relativi all’alterata funzionalità vescicale, per approfondire: Urodinamica: cos’è, a che serve e come funziona;
- ricerca di malattie sistemiche in atto che potrebbero contribuire alla nicturia.
Trattamento
Il trattamento della nicturia dipende dalla causa a monte che la provoca. Nel caso la nicturia si verifichi in modo transitorio, spesso non è necessario alcun intervento per risolvere la situazione. Se la nicturia è persistente, esistono alcune opzioni di trattamento:
Farmaci:
- Farmaci antidepressivi ad azione anticolinergica: riducono i sintomi della vescica iperattiva, agendo a livello del muscolo destrusore e migliorando lo svuotamento vescicale;
- Bumetanide e furosemide: diuretici che agiscono regolando la produzione di urina;
- Imipramina: antidepressivo triciclico che diminuisce la produzione di urina, indicato anche per l’enuresi notturna;
- Desmopressina: analogo della vasopressina che aiuta i reni a produrre meno urina.
Interventi:
- Limitare il consumo serale di caffè, alcolici ed altre bevande contenenti caffeina o teina (a causa del loro effetto diuretico), a tal proposito leggi. Quanti caffè posso assumere ogni giorno? E se sono iperteso o prendo farmaci? E durante la gravidanza e l’allattamento?;
- Regolare il tempo di assunzione dei farmaci diuretici: preferire il tardo pomeriggio, circa sei ore prima di coricarsi in modo che il loro effetto terapeutico sia completo prima di andare a letto;
- Elevare le gambe e indossare calze a compressione (per aiutare a prevenire la ritenzione di liquidi).
Se la nicturia è causata da patologie potenzialmente gravi, come diabete ed insufficienza renale, la cura dipenderà ovviamente dal trattamento della patologia a monte che determina la nicturia.
Integratori alimentari per il benessere della prostata
Qui di seguito trovate una lista di integratori alimentari acquistabili senza ricetta, potenzialmente in grado di diminuire infiammazioni e bruciori e migliorare la salute della prostata:
- Equilibra Top Prostata: http://amzn.to/2j0qNfJ
- Serenoa Repens: https://amzn.to/3ZbkIjP
- Saw Palmetto: http://amzn.to/2AxY7FT
- Arginina: http://amzn.to/2yc70Pv
- Citrullina: https://amzn.to/3PyiZlm
- Ortica a foglie: http://amzn.to/2iYLcBu
La valutazione del PSA può essere effettuata anche a casa, usando un test pratico ed affidabile come quello consigliato dal nostro Staff medico: https://amzn.to/44JmBFz
Leggi anche:
- Visita andrologica completa di pene e testicoli [VIDEO]
- Esplorazione rettale digitale della prostata [VIDEO]
- Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
- Rene: anatomia, funzioni e patologie in sintesi
- Differenza tra sindrome nefritica e nefrosica
- Proteinuria 24 ore alta: cause, tipi, valori e terapie
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
- Differenza tra pressione idrostatica, oncotica ed osmotica
- Idratazione corretta: quanta acqua bere al giorno e perché è così importante
- Differenza tra osmosi ed osmosi inversa
- Emoglobina nelle urine (emoglobinuria): cause, sintomi e terapia
- Differenza tra proteinuria transitoria, persistente ed ortostatica
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Differenza tra anuria ed oliguria
- Differenza tra surrene e rene
- Differenza tra rene policistico e multicistico
- Differenza tra rene destro e sinistro
- Differenza tra uretra e uretere
- Differenza tra nefrologo ed urologo: patologie e competenze specifiche e comuni
- Elettroforesi delle proteine o protidogramma: valori e significato clinico
- Surrene: anatomia, funzioni e patologie in sintesi
- Differenza tra renella e calcoli renali
- Differenza tra anuria e ritenzione urinaria
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Si può vivere senza reni? Conseguenze della nefrectomia
- Differenze tra apparato urinario maschile e femminile
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Vescica: dove si trova, anatomia, funzioni e patologie frequenti in sintesi
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- Uretere: dove si trova, anatomia, funzioni e patologie in sintesi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra sinapsi elettrica e chimica
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Differenza tra neuroni e nervi
- Qual è la differenza tra arteria e vena?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Nicturia: cos’è, cosa la provoca e come si cura
 La necessità di svegliarsi più volte durante la notte con lo stimolo urgente di urinare, in termini medici viene chiamata “nicturia“. Svegliarsi una singola volta è considerato normale, diverso è invece il caso quando si verificano vari episodi nella stessa notte (pollachiuria notturna).
La necessità di svegliarsi più volte durante la notte con lo stimolo urgente di urinare, in termini medici viene chiamata “nicturia“. Svegliarsi una singola volta è considerato normale, diverso è invece il caso quando si verificano vari episodi nella stessa notte (pollachiuria notturna).
Quali sono le cause non patologiche che provocano la nicturia?
La nicturia non è necessariamente provocata da una malattia: ci sono alcune condizioni e situazioni che possono determinarla, spesso in modo transitorio, come ad esempio:
- gravidanza in stato avanzato: la nicturia è provocata dalla pressione che il feto esercita sulla vescica. Potete trovare tutti i nostri articoli sulla gravidanza in questo link;
- età avanzata, per approfondire: Demenza senile: cause, sintomi, decorso e cure;
- episodi di ansia e forte stress, a tal proposito leggi: Quante volte al giorno è normale urinare? Vescica iperattiva e ansia;
- menopausa, a tal proposito leggi anche: Menopausa: 8 consigli per affrontarla al meglio;
- uso di farmaci diuretici (nicturia e pollachiuria iatrogena), a tal proposito leggi: Lasix (furosemide): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO].
Nicturia ed alimentazione
Una alimentazione che comprenda una forte assunzione di proteine, come la dieta iperproteica o l’uso smodato di integratori di proteine, può determinare nicturia. Anche l’assunzione di bevande stimolanti come il caffè possono aumentare lo stimolo ad urinare la notte. Mangiare cibi particolarmente salati la sera, ad esempio una pizza, può portare ad assumere molta acqua prima di andare a dormire e portare a nicturia transitoria. Assumere cibi che irritano la prostata potrebbero determinare pollachiuria e nicturia, a tal proposito leggi: Il peperoncino e gli altri cibi che irritano la tua prostata e possono causarti eiaculazione precoce
Anche l’eccesso o assunzione tardiva di liquidi durante la giornata può determinare una situazione di nicturia. Una causa di pollachiuria notturna può essere l’assunzione di bevande alcoliche durante la serata, a tal proposito leggi anche: Perché quando si beve molto alcool si urina di più?
Quali sono le cause patologiche che provocano la nicturia?
La nicturia può essere anche provocata da patologie ed in questo caso la nicturia è difficilmente temporanea, bensì diventa persistente. Ecco alcune patologie che determinano spesso nicturia, sia in maniera diretta che indiretta:
- diabete mellito, a tal proposito leggi: Diabete mellito: conseguenze e complicanze a lungo termine;
- diabete insipido, a tal proposito leggi: Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia;
- infezioni da clamidia;
- alterazioni del bilancio idrico;
- vescica neurogena, a tal proposito leggi: Vescica neurogena disinibita, riflessa, autonoma, atonica;
- patologie cardiovascolari che impediscono la corretta filtrazione a livello dei glomeruli renali nella stazione eretta ed altre che provochino eccessiva produzione di urine durante la notte od in posizione clinostatica;
- iperparatiroidismo, a tal proposito leggi: Paratiroidi: anatomia e funzioni in sintesi;
- malattie endocrinologiche che interferiscono con gli ormoni coinvolti nella formazione dell’urina, come l’ormone antidiuretico (ADH), a tal proposito leggi: Vasopressina (ormone antidiuretico o ADH): funzioni e patologie;
- danni renali;
- sclerosi multipla, a tal proposito leggi: Sclerosi multipla: cause, sintomi, diagnosi e prognosi;
- morbo di Parkinson, per approfondire leggi: Morbo di Parkinson: cause, sintomi, decorso, terapie;
- compressione del midollo spinale;
- sindrome della cauda equina;
- insufficienza renale cronica, leggi anche: Differenza tra insufficienza renale acuta, cronica e dialisi;
- insufficienza cardiaca;
- ipertensione arteriosa, per approfondire: Perché la pressione arteriosa alta (ipertensione) è pericolosa?;
- edema periferico, a tal proposito leggi: Cos’è l’edema, come e perché si forma?;
- incontinenza urinaria;
- infezioni della vescica;
- ostruzione ureterale;
- ipercalcemia;
- ipertrofia prostatica benigna, leggi anche: Ipertrofia o iperplasia prostatica benigna: cause, sintomi e cure;
- cancro alla prostata, per approfondire: Tumore maligno della prostata (carcinoma prostatico): cause, sintomi e terapie;
- scarsa capacità vescicale;
- cistite, per approfondire: Cistite: ne soffro spesso, come diminuire le recidive?;
- prostatite, a tal proposito leggi: Prostatite batterica ed abatterica: cause e cure dell’infiammazione della prostata;
- iperattività del muscolo detrusore;
- diminuita distensibilità vescicale;
- fibromi uterini;
- tumori vescicali;
- tumori che comprimono dall’esterno la vescica.
Sintomi associati alla nicturia
- Poliuria notturna: il corpo produce un grande volume di urina durante il sonno (normale quantità di urine nelle 24 ore con volume notturno superiore al 35% rispetto al totale).
- Poliuria: produzione di una grande quantità di urina al giorno (superiore ai 2.500-3.000 ml nelle 24 ore).
- Pollachiuria: aumento della frequenza della minzione con emissioni di piccole quantità di urina.
Per approfondire leggi:
Diagnosi della causa nicturia
Per individuare la causa a monte che determina la nicturia è necessario l’intervento del medico, che comprende generalmente questi step diagnostici:
- anamnesi: valutazione dei sintomi, dei farmaci e dei liquidi assunti (incluso l’alcool);
- esame dell’addome, pelvico (donne) e rettale (uomini), a tal proposito leggi: Esplorazione rettale digitale della prostata: fa male? A che serve?;
- esami del sangue: elettroliti, glucosio, calcio, valutazione della funzione renale ecc.;
- analisi delle urine ed urinocoltura: per escludere infezioni locali, ematuria e proteinuria, a tal proposito leggi: Esame delle urine completo con urinocoltura: come fare e capire i risultati;
- urodinamica: valuta flusso urinario, volume residuo ed altri parametri relativi all’alterata funzionalità vescicale, per approfondire: Urodinamica: cos’è, a che serve e come funziona;
- ricerca di malattie sistemiche in atto che potrebbero contribuire alla nicturia.
Trattamento
Il trattamento della nicturia dipende dalla causa a monte che la provoca. Nel caso la nicturia si verifichi in modo transitorio, spesso non è necessario alcun intervento per risolvere la situazione. Se la nicturia è persistente, esistono alcune opzioni di trattamento:
Farmaci:
- Farmaci antidepressivi ad azione anticolinergica: riducono i sintomi della vescica iperattiva, agendo a livello del muscolo destrusore e migliorando lo svuotamento vescicale;
- Bumetanide e furosemide: diuretici che agiscono regolando la produzione di urina;
- Imipramina: antidepressivo triciclico che diminuisce la produzione di urina, indicato anche per l’enuresi notturna;
- Desmopressina: analogo della vasopressina che aiuta i reni a produrre meno urina.
Interventi:
- Limitare il consumo serale di caffè, alcolici ed altre bevande contenenti caffeina o teina (a causa del loro effetto diuretico), a tal proposito leggi. Quanti caffè posso assumere ogni giorno? E se sono iperteso o prendo farmaci? E durante la gravidanza e l’allattamento?;
- Regolare il tempo di assunzione dei farmaci diuretici: preferire il tardo pomeriggio, circa sei ore prima di coricarsi in modo che il loro effetto terapeutico sia completo prima di andare a letto;
- Elevare le gambe e indossare calze a compressione (per aiutare a prevenire la ritenzione di liquidi).
Se la causa di nicturia dipende da patologie potenzialmente gravi, come diabete ed insufficienza renale, la cura dipenderà ovviamente dal trattamento della patologia a monte che determina la nicturia.
Leggi anche:
- Rene: anatomia, funzioni e patologie in sintesi
- Differenza tra sindrome nefritica e nefrosica
- Proteinuria 24 ore alta: cause, tipi, valori e terapie
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
- Differenza tra pressione idrostatica, oncotica ed osmotica
- Idratazione corretta: quanta acqua bere al giorno e perché è così importante
- Differenza tra osmosi ed osmosi inversa
- Emoglobina nelle urine (emoglobinuria): cause, sintomi e terapia
- Differenza tra proteinuria transitoria, persistente ed ortostatica
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Differenza tra anuria ed oliguria
- Differenza tra surrene e rene
- Differenza tra rene policistico e multicistico
- Differenza tra rene destro e sinistro
- Differenza tra uretra e uretere
- Differenza tra nefrologo ed urologo: patologie e competenze specifiche e comuni
- Elettroforesi delle proteine o protidogramma: valori e significato clinico
- Surrene: anatomia, funzioni e patologie in sintesi
- Differenza tra renella e calcoli renali
- Differenza tra anuria e ritenzione urinaria
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Si può vivere senza reni? Conseguenze della nefrectomia
- Differenze tra apparato urinario maschile e femminile
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Vescica: dove si trova, anatomia, funzioni e patologie frequenti in sintesi
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- Uretere: dove si trova, anatomia, funzioni e patologie in sintesi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra sinapsi elettrica e chimica
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Differenza tra neuroni e nervi
- Qual è la differenza tra arteria e vena?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Vasopressina (ormone antidiuretico o ADH): funzioni e patologie
 La vasopressina (o ADH, acronimo dall’inglese antidiuretic hormone) è un peptide di nove aminoacidi con funzioni di ormone, neurotrasmettitore e modulatore della trasmissione nervosa. È nota anche come ormone antidiuretico, adiuretina o arginina-vasopressina (AVP). La maggior parte della vasopressina viene sintetizzata dai nuclei sopraottico e paraventricolare dell’ipotalamo, una importante struttura del sistema nervoso centrale.
La vasopressina (o ADH, acronimo dall’inglese antidiuretic hormone) è un peptide di nove aminoacidi con funzioni di ormone, neurotrasmettitore e modulatore della trasmissione nervosa. È nota anche come ormone antidiuretico, adiuretina o arginina-vasopressina (AVP). La maggior parte della vasopressina viene sintetizzata dai nuclei sopraottico e paraventricolare dell’ipotalamo, una importante struttura del sistema nervoso centrale.
Leggi anche: Ipotalamo: anatomia, struttura e funzioni
Quando viene secreta la vasopressina?
La vasopressina viene secreta nelle seguenti condizioni:
- Disidratazione dell’organismo: è lo stimolo più efficace nell’indurre la secrezione dell’ormone. La vasopressina determina il recupero di fluidi attraverso la formazione di urine più concentrate in modo da conservare i liquidi contenuti nel corpo e mantenere stabile la volemia (il volume di sangue circolante). Determina anche un aumento della pressione arteriosa in quanto ha anche attività di vasocostrittore. Una sostanza simile denominata lisin-vasopressina è stata trovata nei maiali dove svolge funzioni analoghe. Nell’ipotalamo i neuroni che formano i nuclei sopraottico e paraventricolare che sintetizzano la vasopressina sono osmocettori che in seguito all’aumento dell’osmolarità del plasma (soprattutto se determinata da una aumentata concentrazione di sodio) inducono la secrezione di vasopressina a livello dell’ipofisi posteriore (neuroipofisi). Questi neuroni ricevono anche afferenze da altri osmocettori localizzati in regioni (organo vascolare della lamina terminale e organo subfornicale) localizzate in prossimità della parete anteriore del terzo ventricolo. La secrezione, assente a livelli di osmolarità plasmatica intorno ai 280 mosm/kg, è già spiccata a 290 mosm/kg ossia a livelli di poco superiori. Gli osmocettori, oltre a regolare il rilascio di vasopressina, controllano anche lo stimolo della sete. La vasopressina non è l’unico ormone che regola i fenomeni di concentrazione e diluizione delle urine: altri ormoni coinvolti sono l’aldosterone e i peptidi natriuretici come il peptide natriuretico atriale.
- Contrazione del volume plasmatico: è un meccanismo meno sensibile rispetto alla risposta in seguito ad aumenti dell’osmolarità plasmatica. La vasopressina viene prodotta in seguito a stimolazione dei barocettori presenti nelle carotidi e nelle altre arterie e dei volocettori a livello dell’atrio destro. Le emorragie massive, determinando una diminuzione della volemia, inducono la liberazione di vasopressina attraverso questi meccanismi.
- Aumenti della concentrazione plasmatica di colecistochinina attraverso modalità non ancora chiarite.
- L’alcool etilico riduce la secrezione di vasopressina, il che determina riduzione del riassorbimento di acqua dal filtrato glomerulare ed aumenta la diuresi: in parole povere, quindo si bevono alcolici, si ha maggiore stimolo ad urinare.
- L’angiotensina II può stimolare la secrezione di vasopressina.
Leggi anche: Idratazione corretta: quanta acqua bere al giorno e perché è così importante
Funzioni della vasopressina a livello renale
L’ormone agisce a livello del dotto collettore (zona iperosmotica) dove promuove l’inserimento, a livello della membrana apicale delle cellule epiteliali tubulari, di proteine chiamate acquaporine (aquaporina-2s), che aumentano il riassorbimento dell’acqua. Vengono così escrete urine ridotte in volume e concentrate fino a 1200 mMol/l(antidiuresi). Viceversa per una diminuzione di osmolarità del plasma si avranno urine diluite (150 mMol/l). La vasopressina lega recettori specifici denominati V2 (accoppiati a proteine G stimolatorie) situati sulla membrana basolaterale delle cellule del tubulo contorto distale. Le proteine G stimolatorie attivano l’enzima adenilato ciclasi con formazione di cAMP e pirofosfato a partire da ATP. Il cAMP attiva una cascata di segnali che termina con l’inserzione nella membrana plasmatica apicale delle acquaporine le quali normalmente si trovano inserite nella membrana di vescicole di deposito. L’inserimento delle proteine nella membrana plasmatica avviene tramite un processo di esocitosi delle vescicole. In caso di diminuzione della vasopressina le acquaporine saranno nuovamente internalizzate nella cellula tramite endocitosi. Il processo tramite cui porzioni di membrana vengono inserite o tolte dalla membrana plasmatica è noto come “riciclaggio di membrana”. La proteina repressore che regola l’espressione del gene che codifica per la protein chinasi A (PKA) ha un sito di legame per il cAMP. In seguito al legame, la proteina si distacca dal promoter del gene determinando una maggior sintesi di PKA. La protein chinasi A fosforila altri enzimi che in cascata arrivano alla liberazione di glucosio a partire dal glicogeno alla base dei processi che producono energia all’interno della cellula. L’energia viene anche utilizzata per fondere la membrana delle vescicole nella quale sono inserite le acquaporine con la membrana della cellula epiteliale tubulare. In questo processo sono probabilmente coinvolti ioni calcio e quindi la fosfolipasi C(PLC). La PLC può essere attivata da recettori associati a proteine G. La vasopressina inoltre aumenta la permeabilità all’urea della porzione papillare dei dotti collettori, determinando un aumentato riassorbimento di urea nell’interstizio della midollare renale, in seguito al gradiente di concentrazione creato dalla rimozione di acqua nella porzione corticale dei dotti collettori. L’urea, a livello degli osmocettori ipotalamici, diffondendo liberamente attraverso le membrane, non costituisce uno stimolo per l’inibizione del rilascio di vasopressina. Un’altra funzione della vasopressina nel rene è quella di stimolare il riassorbimento di Sodio a livello della porzione ascendente dell’ansa di Henle.
Leggi anche: Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
Funzioni della vasopressina a livello cardiovascolare
La vasopressina, aumentando le resistenze periferiche, determina un innalzamento della pressione arteriosa. Questo tipo di regolazione è blanda nell’individuo sano; acquista maggiore importanza nei casi di shock ipovolemico dovuto, ad esempio, ad emorragie dove la vasopressina secreta si rivela un efficiente meccanismo di compensazione.
Leggi anche:
- Shock ipovolemico emorragico: cause, sintomi, rischi, diagnosi, terapie, prognosi, morte
- Emorragia interna: definizione, cause, sintomi, diagnosi, gravità, terapia
Funzioni della vasopressina a livello del sistema nervoso centrale
La vasopressina prodotta e rilasciata nel sistema nervoso centrale, dove ha funzioni di neurotrasmettitore o neuromodulatore, sembra essere implicata nei meccanismi di formazione della memoria (memoria a lungo e breve termine), riflessi polisinaptici. I meccanismi alla base di queste funzioni non sono stati ancora chiariti e anche il reale ruolo della vasopressina in questo ambito è ancora controverso. Ciononostante la desmopressina, una sostanza analoga alla vasopressina, ha suscitato interesse come sostanza nootropa. La vasopressina è rilasciata nel cervello con ritmo circadiano dai neuroni del nucleo soprachiasmatico dell’ipotalamo. La vasopressina rilasciata dai neuroni ipotalamiciche proiettano alla corteccia è coinvolta nella regolazione della pressione arteriosa, della temperatura corporea e, in animali come il topo campagnolo comune, nei comportamenti aggressivi. È in studio il ruolo della vasopressina nei comportamenti sociali dei topi. Si pensa che la vasopressina, rilasciata nel sistema nervoso centrale durante l’attività sessuale, induca e mantenga comportamenti rivolti a mantenere la stabilità della coppia come ad esempio l’aggressività verso altri maschi. Le evidenze sperimentali includono studi condotti in diverse specie animali e indicano che la distribuzione all’interno delle varie regioni del sistema nervoso centrale della vasopressina e dei suoi recettori presenta differenze tra le varie specie animali e correla con differenti comportamenti sociali specie specifici. In particolare, i recettori per la vasopressina sono distribuiti in maniera differente nelle specie animali monogame e promiscue, talvolta è differente anche la distribuzione degli assoni contenenti vasopressina, anche quando vengano comparate specie strettamente correlata tra di loro. Inoltre, anche esperimenti che prevedono l’iniezione intracerebrale di agonisti ed antagonisti della vasopressina rafforzano l’ipotesi che la vasopressina sia coinvolta nei comportamenti aggressivi contro altri maschi. È stato anche dimostrato che differenze nella sequenza del gene che codifica per il recettore della vasopressina tra individui della stessa specie potrebbero essere predittive di differenze nel comportamento sociale.
Leggi anche: Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
Struttura e correlazione con l’ossitocina
Le vasopressine (vasopressina umana e gli analoghi ormoni presenti in altre specie animali) sono dei peptidi formati da 9 aminoacidi (nonapeptide). Il numero di aminoacidi presenti nella molecola di preormone prima che questa venga attivata per clivaggio è di 164. La sequenza aminoacidica (struttura primaria) della vasopressina umana è Cys-Tyr-Phe-Gln-Asn-Cys-Pro-Arg-Gly con i residui di cisteina legati da un ponte disolfuro. La lisin-vasopressina ha l’aminoacido lisina al posto dell’arginina. La struttura dell’ossitocina è molto simile a quella delle vasopressine: anch’essa è un nonapeptide (peptide di nove aminoacidi) con un ponte disolfuro e la sua sequenza aminoacidica differisce solo in due posizioni (vedi tabella seguente). Il gene che codifica per la vasopressina e il gene che codifica per l’ossitocina si trovano sullo stesso cromosoma separati da una distanza relativamente breve (meno di 15,000 basi nelle varie specie). I neuroni magnocellulari che producono vasopressina sono simili in molti aspetti e adiacenti ai neuroni magnocellulari che producono ossitocina. La somiglianza tra vasopressina ed ossitocina può determinare reazioni crociate: l’ossitocina presenta una bassa attività antidiuretica, alti livelli di vasopressina possono determinare contrazioni della muscolatura uterina.
Leggi anche: Patologie di ipotalamo e ipofisi
Patologie correlate alla vasopressina
Una alterata secrezione di vasopressina, può determinare danni anche molto gravi all’organismo:
- un aumentato livello di vasopressina configura la sindrome da inappropriata produzione di ormone antidiuretico (SIADH) che decorre con iposodiemia. Si possono riscontrare in patologie neurologiche e in caso di microcitoma polmonare, un tumore che può secernere sostanze ad attività ormonale tra cui la vasopressina;
- una diminuzione del rilascio di vasopressina o una diminuita sensibilità dei reni all’ormone determina diabete insipido, una condizione caratterizzata da ipersodiemia(aumento del sodio nel sangue), poliuria (aumentata produzione di urina) e conseguente polidipsia (sete);
- alcuni medicamenti preoperatori come gli oppiacei, ossitocina, antiemetici determinano un’aumentata secrezione di vasopressina che può causare una moderata iposodiemia per alcuni giorni;
- la vasopressina ha un ruolo nell’idrope dell’orecchio interno e nella sindrome di Mèniére.
Leggi anche:
- Rene: anatomia, funzioni e patologie in sintesi
- Differenza tra sindrome nefritica e nefrosica
- Proteinuria 24 ore alta: cause, tipi, valori e terapie
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Differenza tra pressione idrostatica, oncotica ed osmotica
- Differenza tra osmosi ed osmosi inversa
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Emoglobina nelle urine (emoglobinuria): cause, sintomi e terapia
- Differenza tra proteinuria transitoria, persistente ed ortostatica
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Differenza tra anuria ed oliguria
- Differenza tra surrene e rene
- Differenza tra rene policistico e multicistico
- Differenza tra rene destro e sinistro
- Differenza tra uretra e uretere
- Differenza tra nefrologo ed urologo: patologie e competenze specifiche e comuni
- Elettroforesi delle proteine o protidogramma: valori e significato clinico
- Surrene: anatomia, funzioni e patologie in sintesi
- Differenza tra renella e calcoli renali
- Differenza tra anuria e ritenzione urinaria
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Si può vivere senza reni? Conseguenze della nefrectomia
- Differenze tra apparato urinario maschile e femminile
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Vescica: dove si trova, anatomia, funzioni e patologie frequenti in sintesi
- Urodinamica: cos’è, a che serve e come funziona
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- Uretere: dove si trova, anatomia, funzioni e patologie in sintesi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra sinapsi elettrica e chimica
- Pressione arteriosa: valori normali e patologici
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Differenza tra neuroni e nervi
- Qual è la differenza tra arteria e vena?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Diabete insipido: cause, diagnosi e trattamento
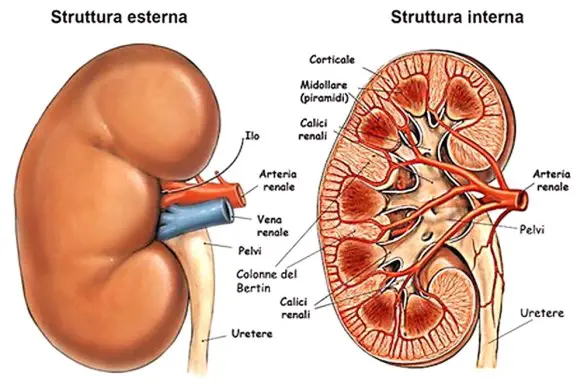 Il diabete insipido, o DIN, è una malattia caratterizzata da poliuria e da diminuita capacità del rene di concentrare le urine, che si traduce in urine abbondanti e molto diluite. Nonostante il nome, la malattia presenta meccanismi fisiopatologici molto diversi rispetto al diabete mellito, infatti in caso di DIN non si riscontrano alterazioni nella concentrazione di glucosio nel sangue e nelle urine, che dagli esami risultano quindi nella norma.
Il diabete insipido, o DIN, è una malattia caratterizzata da poliuria e da diminuita capacità del rene di concentrare le urine, che si traduce in urine abbondanti e molto diluite. Nonostante il nome, la malattia presenta meccanismi fisiopatologici molto diversi rispetto al diabete mellito, infatti in caso di DIN non si riscontrano alterazioni nella concentrazione di glucosio nel sangue e nelle urine, che dagli esami risultano quindi nella norma.
Leggi anche: Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia
Cause
- La forma più frequente è di tipo ipofisario, per mancanza di ADH (vasopressina).
- Idiopatico, circa 1/3 dei casi.
- Alcuni casi sono a trasmissione dominante.
- In altri si trovano anticorpi contro le cellule produttrici di vasopressina.
- Secondario, circa 2/3 dei casi.
- Per tumori ipofisari o in prossimità, o per metastasi
- Per traumatismi, operazioni neurochirurgiche
- Encefalite, meningite e altri.
- Idiopatico, circa 1/3 dei casi.
- Diabete nefrogenico (DIN), raro
- forma congenita in due varianti
- DIN recessivo legato al cromosoma X, gene mutante Xq28 che codifica per i recettori di tipo 2 della vasopressina
- DIN autosomico recessivo. Il gene in questione codifica per l’acquaporina 2, che deficia a livello dei tubuli collettori renali.
- Affezioni secondarie a danni tubulari, ipokaliemia, ipercalcemia, farmaci.
- forma congenita in due varianti
Patologia
Il mancato controllo da parte dell’ADH compromette il riassorbimento tubulare distale e collettore, con poliuria (emissione di 5-25 litri di urina nelle 24h) e isostenuria. Per riflesso il paziente presenta una sete incoercibile (polidipsia). Nei bambini al di sotto dei 2 anni si può avere diarrea invece della poliuria. La mancanza di iperglicemia esclude praticamente la diagnosi di diabete mellito.
Diagnosi
La diagnosi differenziale si effettua escludendo la polidipsia psicogena, il diabete mellito e l’abuso di diuretici. La determinazione dell’osmolarità urinaria dopo prova di assetamento o dopo amministrazione di arginina-vasopressina è diagnostica.
- Prova di assetamento. In un soggetto sano comporta un aumento dell’osmolarità. Nel diabete insipido questa resta <300mOsm/L, mentre l’osmolarità plasmatica è superiore a 295. Non bere per lungo tempo può provocare una disidratazione ipertonica senza perdita di elettroliti.
- Test secondo Hickey-Hare. Se si sospetta un’assunzione di liquidi durante la prova di assetamento, si somministrano soluzioni ipertoniche che procurano risultati fisiologici e patologici identici alla prova da assetamento.
- Test alla desmopressina. Controindicata in caso di insufficienza coronarica per i suoi effetti vasospastici. Dopo questa somministrazione l’osmolarità urinaria aumenta in caso di diabete insipido centrale, ma non nel nefrogenico.
La determinazione dell’ADH è raramente necessaria. In caso di polidipsia psicogena sia l’ADH che l’osmolarità urinaria si elevano. Occorre escludere un tumore ipofisario o ipotalamico mediante tomografia computerizzata o imaging a risonanza magnetica.
Trattamento
Il trattamento dev’essere eziologico, cioè occorre curare l’affezione sottostante. Utile la desmopressina orale o intranasale in caso di diabete insipido centrale. Il diabete nefrogenico si cura paradossalmente con diuretici tiazidici come per esempio il clortalidone, tali farmaci sono poi aiutati dai FANS, come per esempio l’indometacina, perché riducono la filtrazione glomerulare.
Leggi anche:
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Diabete mellito: diffusione, sintomi, classificazione e diagnosi differenziale
- Diabete mellito: cause e fattori di rischio del tipo 1 e 2
- Diabete mellito: come si forma la malattia?
- Diabete mellito: conseguenze e complicanze a lungo termine
- Prevenzione del diabete mellito
- Trattamento del diabete mellito: esercizio fisico e follow up
- Trattamento farmacologico del diabete mellito
- Trattamento chirurgico del diabete mellito
- Neuropatia diabetica: sintomi e diagnosi di una complicanza del diabete
- Piede di Charcot: quali sono le cause della neuro-osteoartropatia?
- Piede diabetico: gradi di rischio, sintomi, diagnosi e terapia
- Ulcera diabetica: cause e tipi
- Diabete: tutte le diverse tipologie
- Diabete mellito gestazionale: cause, diagnosi e trattamento
- Trapianto di cellule pancreatiche e pancreas artificiale per dire addio al diabete
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Diabete gestazionale: cos’è e quali sono i rischi per il feto e la madre
- Fa più ingrassare la pasta o il riso? Quale scegliere per dimagrire?
- Diabete di tipo 2: cause, fattori di rischio, sintomi e cure
- Diabete di tipo 1: cause, fattori di rischio, sintomi e cure
- Differenza tra dieta ipocalorica, normocalorica ed ipercalorica
- Dieta ipoglucidica: cos’è e cosa mangiare?
- Dieta zero grano senza pane né pasta: cosa mangiare?
- Dieta mima digiuno: cosa mangiare, esempio e menu
- Dieta chetogenica: cosa mangiare, controindicazioni e rischi
- Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire
- I diabetici possono mangiare le mandorle?
- Il diabetico può mangiare il riso?
- Chi ha il diabete può mangiare l’anguria? In che quantità e quando?
- Il diabetico può mangiare la marmellata o il miele?
- Il diabetico può mangiare le fave ed i piselli?
- Il diabetico può mangiare la polenta?
- Il diabetico può mangiare le banane?
- Diabete: quale frutta mangiare e quale evitare? Guida completa
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Asse ipotalamo-ipofisi-testicolo: funzionamento ed ormoni rilasciati
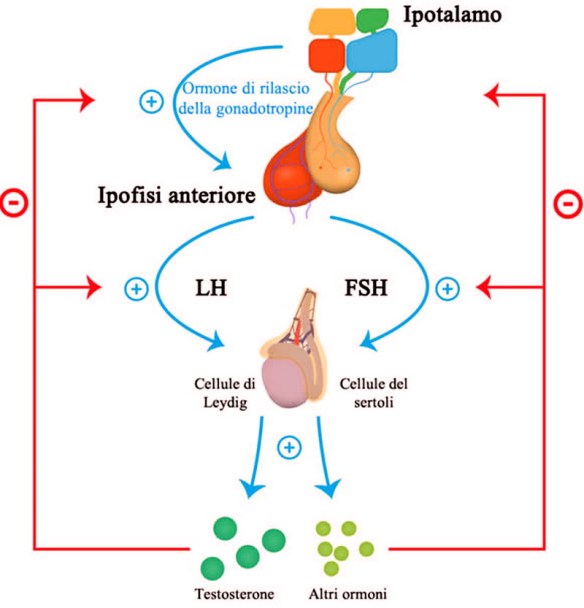 L’ipotalamo rilascia il GnRh, ormone rilasciante le gonadotropine Lh ed FSH rilasciate dall’ipofisi. Le due gonadotropine a livello del testicolo si indirizzano verso (LH) le cellule del Leydig e (FSH) tubulo seminifero, quindi l’LH controlla la steroidogenesi che avviene nelle cellule del Leydig mentre l’FSH controlla la spermatogenesi nel tubulo seminifero con il mantenimento dell’ABP che lega il testosterone.
L’ipotalamo rilascia il GnRh, ormone rilasciante le gonadotropine Lh ed FSH rilasciate dall’ipofisi. Le due gonadotropine a livello del testicolo si indirizzano verso (LH) le cellule del Leydig e (FSH) tubulo seminifero, quindi l’LH controlla la steroidogenesi che avviene nelle cellule del Leydig mentre l’FSH controlla la spermatogenesi nel tubulo seminifero con il mantenimento dell’ABP che lega il testosterone.
All’interno del testicolo vediamo che le due cellule sono in contatto fisico e funzionale in quanto il testosterone prodotto dal Leydig giunge nel tubulo seminifero, viene legato dalla proteine ABP e qui serve a controllare la produzione degli spermatozoi.
Questi sono effetti positivi. La spermatogenesi e sia LH che FSH dipendente perché l’LH guida la steroidogenesi e il testosterone assicura una corretta spermatogenesi.
La dopamina e la serotonina (neurotrasmettitori) hanno un effetto inibitorio sull’ipotalamo e sul rilascio di GnRH mentre la norepinefrina ha effetto positivo sul rilascio di GnRH.
Leggi anche:
- Ipotalamo: anatomia, struttura e funzioni
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Patologie di ipotalamo e ipofisi
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
Abbiamo feedback negativi che mantengono l’omeostasi della funzione gonadale, quindi un elevata concentrazione e sintesi di testosterone ed estradiolo innesca un feed – quindi viene rilasciato meno LH ma anche un feed – a livello ipotalamico quindi viene rilasciato meno GnRH. L’FSH inibito dall’inibina prodotta a livello della cellula del Sertoli che serve in modo specifico ad inibire l’FSH e mantenere livelli fisiologici.
Anche gli androgeni testosterone e DHT e anche la minima parte di estradiolo sono in grado di inibire l’FSH ipofisario, è ovvio che se ci sono elevate concentrazioni di androgeni la prima gonadotropina inibita è l’LH, anche se il controllo specifico sull’FSH è dato dall’inibina. Non si sa però ancora se l’inibina è in grado di indurre un freno inibitorio sul GnRH.
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Asse ipotalamo-ipofisi-tiroide: funzionamento ed ormoni rilasciati
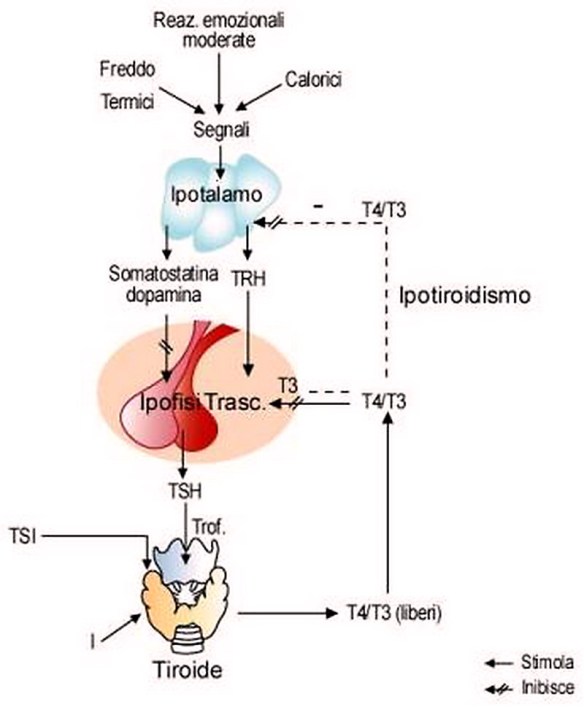 Quando l’ipotalamo rileva bassi livelli circolanti di ormoni tiroidei triiodotironina (T3) e tiroxina (T4), accade che:
Quando l’ipotalamo rileva bassi livelli circolanti di ormoni tiroidei triiodotironina (T3) e tiroxina (T4), accade che:
- l’ipotalamo rilascia l’ormone di rilascio della tireotropina (TRH);
- il TRH stimola l’ipofisi a produrre l’ormone tireostimolante (TSH o tireotropina);
- il TSH rilasciato dall’ipofisi stimola la tiroide;
- la tiroide, stimolata dal TSH ipofisario, produce e rilascia maggior quantità di triiodotironina (T3) e tiroxina (T4).
Gli ormoni tiroidei esercitano un controllo di tipo feedback negativo sull’ipotalamo e l’ipofisi anteriore, controllando così il rilascio sia di TRH che di TSH: quanto triiodotironina (T3) e tiroxina (T4) sono in quantità elevate, il rilascio di TRH e di TSH diminuiscono raggiungendo l’omeostasi, cioè l’equilibrio.
Leggi anche:
- Tiroide: dove si trova, com’è fatta e quali funzioni svolge?
- Differenza tra ipotiroidismo primario, secondario e terziario
- Ormoni tiroidei: differenza T3 e T4, valori normali e patologici
- TSH alto, basso e valori normali: qual è il significato clinico?
- Tireoglobulina alta, bassa, valori normali ed interpretazione
- Metabolismo basale: cos’è, definizione, calcolo, alto, basso, totale
- Asse ipotalamo-ipofisi-tiroide: funzionamento ed ormoni rilasciati
- Ipertiroidismo: cause, cura, valori diagnosi, sintomi iniziali, conseguenze
- Ipertiroidismo nell’uomo: sintomi, conseguenze sulla libido, cure
- Ipotiroidismo: sintomi, diagnosi, cura farmacologica e consigli dietetici
- Esame obiettivo del collo: palpazione della tiroide, video e spiegazione
- Ecografia della tiroide: a cosa serve, come si svolge e come ci si prepara all’esame
- Scintigrafia tiroidea: risultati, captazione, noduli, costo
- Agoaspirato tiroideo: esito, complicanze, dolore, referto, prezzo
- Tiroidite di Hashimoto: esami, cura, conseguenze, dieta, guarire
- Tiroidite di De Quervain (subacuta): sintomi, dieta, si guarisce, è contagiosa?
- Tireotossicosi autoimmune, iatrogena, factitia, valori, cura
- Differenza tra ipertiroidismo e tireotossicosi
- Morbo di Basedow: alimentazione, cura, occhi, si guarisce, rimedi
- Gozzo tiroideo: semplice, tossico, endemico, rimedi, intervento, immagini
- Gozzo tossico nodulare e multinodulare: sintomi, diagnosi e cura
- Ipotalamo: anatomia, struttura e funzioni
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Feedback negativo ed omeostasi: spiegazione ed esempi
- Patologie di ipotalamo e ipofisi
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
