 Le tube di Falloppio (anche chiamate “salpingi”, “tube uterine”, “trombe di Falloppio” od ovidutti) sono due condotti pari (cioè ne esistono due, uno destro e l’altro sinistro) simmetrici che mettono in comunicazione ciascuna delle due ovaie con l’utero, permettendo quindi all’ovulo di incontrare lo spermatozoo e, in caso di fecondazione, Continua a leggere
Le tube di Falloppio (anche chiamate “salpingi”, “tube uterine”, “trombe di Falloppio” od ovidutti) sono due condotti pari (cioè ne esistono due, uno destro e l’altro sinistro) simmetrici che mettono in comunicazione ciascuna delle due ovaie con l’utero, permettendo quindi all’ovulo di incontrare lo spermatozoo e, in caso di fecondazione, Continua a leggere
Archivi tag: utero
Tube di Falloppio chiuse: cosa sono e come “aprirle”?
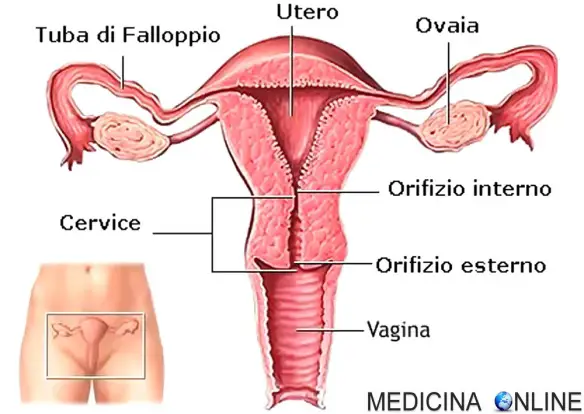
Quando lo sperma viene emesso in vagina con l’eiaculazione, svariati milioni di spermatozoi iniziano un lungo viaggio alla ricerca della cellula uovo, annidata in una delle due tube di Falloppio (condotto che unisce l’ovaio all’utero). Si tratta di un viaggio piuttosto impervio, tanto che la stragrande maggioranza dei gameti maschili perisce ancor prima di intravedere l’ambita meta. E’ un vero e proprio viaggio di eliminazione, dove la selezione è estrema: gli spermatozoi sono tanti proprio per questo motivo (1 su milioni ce la fa!). Continua a leggere
Isterosalpingografia: come si fa, dolore, preparazione, rischi, costo
 L’isterosalpingografia è un esame radiografico dell’utero e delle salpingi ottenuto mediante l’inserimento – tramite catetere – di un liquido (mezzo di contrasto) nella cavità uterina, che determina opacizzazione e permette di ottenere radiografie con un’immagine “a calco” di:
L’isterosalpingografia è un esame radiografico dell’utero e delle salpingi ottenuto mediante l’inserimento – tramite catetere – di un liquido (mezzo di contrasto) nella cavità uterina, che determina opacizzazione e permette di ottenere radiografie con un’immagine “a calco” di:
- utero: canale cervicale, istmo, cavità uterina;
- tube uterine (salpingi) fino all’ostio addominale (estremità della tuba che si apre nel cavo peritoneale che riceve l’ovocita al momento dell’ovulazione).
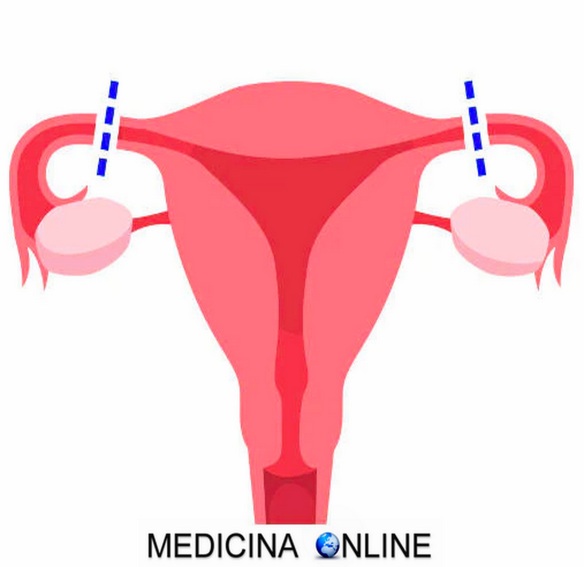
Chiusura delle tube: perché si fa, età, costo e reversibilità
 La chiusura delle tube (o sterilizzazione tubarica, sterilizzazione femminile, legatura delle tube) è il metodo contraccettivo chirurgico più diffuso tra le donne, caratterizzato dal “blocco” delle tube di Falloppio (tube uterine). È un metodo contraccettivo molto efficiente ed è certamente drastico, in quanto si tratta di una sterilizzazione tendenzialmente permanente anche se in alcuni casi può essere reversibile.
La chiusura delle tube (o sterilizzazione tubarica, sterilizzazione femminile, legatura delle tube) è il metodo contraccettivo chirurgico più diffuso tra le donne, caratterizzato dal “blocco” delle tube di Falloppio (tube uterine). È un metodo contraccettivo molto efficiente ed è certamente drastico, in quanto si tratta di una sterilizzazione tendenzialmente permanente anche se in alcuni casi può essere reversibile.
Tecnica dell’intervento
La chiusura delle tube nella donna si può eseguire in varie maniere: tramite approccio vaginale, tramite laparoscopia, con una minilaparotomia (“minilap”) oppure con una vera e propria laparotomia. Si tratta fondamentalmente di interrompere il decorso tubarico con vari metodi. L’intervento addominale (laparoscopico o laparotomico) prevede l’incisione delle due tube con allontanamento dei monconi residui; quello vaginale prevede l’inserimento di una sostanza non riassorbibile, che forma una sorta di “barriera” a livello tubarico. Si preferisce per lo più l’approccio laparoscopico per la brevità dell’intervento e per la sua relativa semplicità, mentre la via laparotomica è preferita quando la chiusura delle tube si effettua nel contesto di un altro intervento (taglio cesareo, cisti ovariche, eccetera).
Che genere di anestesia viene usata?
Può essere fatta sia in anestesia totale (di circa 30 minuti), che in locale o spinale, a seconda del tipo di intervento. Per approfondire, leggi anche: Differenza tra anestesia locale, regionale, generale, spinale ed epidurale
Quando posso fare l’operazione?
La donna può effettuare questo intervento a qualsiasi età. Può scegliere di avere una chiusura delle tube subito dopo aver partorito con parto vaginale o cesareo (legatura postparto), dopo un aborto (legatura postaborto), o in qualunque momento del vostro ciclo mestruale. La sterilizzazione postparto è per alcuni versi conveniente poiché la donna è già in ospedale o in clinica. D’altro canto, un neonato apparentemente sano può sviluppare un problema nelle settimane successive al parto che potrebbe portarlo a decesso: in questo caso la donna potrebbe “rimpiangere” la scelta di effettuare una legatura immediatamente nel postparto. E’ doloroso parlarne, ma è una eventualità da tenere in considerazione.
Rischi dell’intervento
I rischi di una legatura delle tube sono quelli generalmente legati ad un intervento chirurgico ed all’anestesia, ma sono molto bassi:
- rischi legati all’anestesia, specie se totale;
- rischio di lesione all’utero o altri organi vicini come intestino o vescica;
- rischio di sanguinamento interno o esterno;
- rischio di sviluppare una infezione nel sito operatorio.
Controindicazioni all’intervento
Non esistono controindicazioni particolari, se la donna è sana. L’intervento non è ovviamente indicato per le donne che non hanno deciso, in modo definitivo, di non avere altri figli.
Vantaggi dell’intervento:
- è un’operazione relativamente semplice, con minime complicazioni, che richiede l’unico intervento e il ricovero di un giorno o può anche essere effettuato come intervento ambulatoriale;
- è in molti casi reversibile;
- richiede solo il congedo di malattia di una durata molto breve;
- è un metodo contraccettivo molto efficiente e ad alto tasso di successo;
- la donna non si deve ricordare di non dimenticare di prendere la pillola;
- la donna non deve più assumere alcuni ormoni contraccettivi perché si tratta di un metodo utilizzabile anche nelle pazienti che temono preparati ormonali o non possono assumerli (portatrici della mutazione di Leiden, stati dopo la trombosi, tumori del seno, varicosi, intolleranza ai preparati).
Post intervento: quanto tempo ci vuole per tornare alla normalità?
Dopo l’operazione la donna rimane nella sala di risveglio per un tempo variabile in base alle sue condizioni. Successivamente, se eseguita una anestesia locale e salvo complicazioni, la donna può tornare a casa dopo poche ore. In caso di anestesia totale o spinale o in caso di complicazioni, verrà chiesto alla paziente di rimanere più a lungo, anche per la notte o oltre. Tornata a casa la donna NON deve svolgere compiti o lavori fisicamente pesante per almeno una settimana dopo l’operazione. La maggior parte delle donne si riprende completamente entro due settimane dall’intervento.
Legatura delle tube: sarò subito sterile? Quando riprendere l’attività sessuale?
La sterilità è subito presente al termine dell’intervento. Si può riprendere l’attività sessuale dopo circa una decina di giorni dall’intervento ed in ogni caso solo quando vi sentirete a vostro agio.
Leggi anche:
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Ovaio: anatomia, funzioni e patologie in sintesi
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Fino a che età una donna può avere figli?
Legature delle tube: come cambiano le mestruazioni?
Dopo una legatura delle tube la donna continuerà ad avere il ciclo mestruale esattamente come prima: la maggior parte delle donne racconta infatti che non vi sono stati cambiamenti nelle loro mestruazioni. Se osservate che esse cambiano, non è necessariamente per colpa dell’operazione: ricordate che le mestruazioni possono cambiare con l’età o con altre patologie, anche senza essersi sottoposte ad un intervento di sterilizzazione. In caso di cambiamenti improvvisi del ciclo, si consiglia di interpellare il proprio ginecologo.
La legatura delle tube è reversibile o no?
Non è affatto vera l’opinione comune che un’inversione di legatura delle tube, rispetto alle possibilità di concepimento, sia caratterizzato da un alto tasso di insuccesso, anzi: secondo il Centro Infertilità di Saint Louis, le inversioni di legatura delle tube hanno un grande successo, tanto che le donne possono aspettarsi un tasso di fertilità del 95%, dopo che la procedura sia stata eseguita. La clinica esegue l’intervento chirurgico in laparoscopia. Presso il Centro Reversal Chapel Hill, invece, i medici offrono un tasso di successo nell’ottenimento di una gravidanza dopo l’intervento chirurgico di reversione del 75%, percentuale comunque ottima. Le percentuali di successo offerte da entrambe queste cliniche rispecchiano complessivamente la media nazionale. Tuttavia, è corretto puntualizzare che questi tassi di successo scendono drasticamente quando la paziente è di età superiore ai 40 anni; ma questo, d’altronde, è anche un fatto puramente fisiologico. I ginecologi e gli ostetrici fanno correttamente presente di non mettersi comunque nelle condizioni di aspettativa più rosee, quando si esegue l’intervento di reversione su donne d’età superiore ai 35 anni. Questo è un atteggiamento prudenziale del tutto corretto, ma bisogna comunque considerare che siamo ancora di fronte a percentuali di tutto rispetto. Complessivamente, difatti, per le donne sotto i 30 anni, il tasso di successo di gravidanza è del 77%. Per le donne che sono di età compresa tra 35 e 39 anni, il tasso di successo scende a circa il 62%, che comunque è ancora una percentuale, per l’appunto, del tutto rispettabile. Per le donne oltre i 40 anni la percentuale scende ulteriormente al 34%, che comunque non è affatto una percentuale trascurabile, se posta in rapporto all’immaginario comune dell’irreversibilità di questo tipo di intervento. Di certo, se la legatura delle tube ha coinvolto una cauterizzazione (cioè una bruciatura chirurgica delle estremità delle tube stesse, una volta resezionate e legate), è chiaro che le probabilità che un’inversione porti un successo riproduttivo sono molto più basse, proprio a causa dei danni provocati alle tube, ma non è affatto necessario intervenire con una cauterizzazione, anzi si può espressamente richiedere che ciò non avvenga, tanto in ogni caso l’intervento, se ben praticato, ottiene una sicurezza contraccettiva attorno al 100%.
Leggi anche:
- Si può rimanere incinta con tube chiuse chirurgicamente?
- A che età inizia la menopausa? Menopausa precoce e tardiva: cause e cure
- E’ possibile rimanere incinta in menopausa?
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
Sindrome da legatura delle tube
Secondo alcuni ricercatori esisterebbe una sindrome legata alla chiusura delle tube chiamata “Sindrome da legatura delle tube”, in inglese Post Tubal Ligation Syndrome. Appare comunque non esservi concordanza nel mondo scientifico sotto questo punto di vista, si tratta di un argomento controverso, ma alcune donne sostengono che dopo che aver avuto la loro legatura delle tube, soffrono di quella che viene chiamata appunto “sindrome post-legatura delle tube”. Alcuni dei sintomi più comuni sono periodi mestruali più pesanti del normale, crampi, mal di schiena e sbalzi d’umore estremi. Alcuni medici sostengono che la sindrome non esista, mentre altri ritengono che la sindrome sia molto reale. Secondo uno studio pubblicato sul New England Journal of Medicine da un gruppo di ricercatori di Atlanta, tale sindrome risulterebbe inesistente.
Corrispondente maschile
Il metodo contraccettivo chirurgico usato per l’uomo, corrispondente alla legatura delle tube, è la vasectomia, tecnica che comporta decisamente minori complicazioni ed effetti collaterali rispetto alla chiusura delle tube. Per approfondire, leggi anche:
- Posso mettere incinta una donna dopo una vasectomia?
- Vasectomia: dopo quanto avere rapporti e rischio di gravidanza
- La vasectomia è reversibile?
Quanto costa una legatura delle tube?
Il costo di una chiusura delle tube è estremamente variabile in base alla clinica dove viene effettuata ed agli operatori che la eseguono. Generalmente il prezzo di una legatura delle tube oscilla tra 2000 ed i 7000 euro che includono: le parcelle dei medici e degli infermieri, le visite di controllo, la clinica, l’anestesista ed i farmaci.
Efficacia della legatura delle tube rispetto ad altri metodi contraccettivi
L’indice di Pearl è il numero che esprime la quantità di gravidanze indesiderate nel corso di un anno su 100 donne che hanno utilizzato lo stesso metodo contraccettivo: come vedete dallo schema di seguito pubblicato, la legatura delle tube è un metodo contraccettivo estremamente efficiente. C’è comunque una probabilità di circa il 2% di rimanere incinta nell’arco temporale di 10 anni dopo l’operazione.
| Metodo | Indice di Pearl |
|---|---|
| rapporto sessuale non protetto | 85 |
| metodo dei giorni infertili | 24 |
| misurazione della temperatura basale | 24 |
| misurazione della densità del muco cervicale | 24 |
| spermicidi | 3 – 21 |
| astinenza periodica | 20 |
| coito interrotto | 4 – 18 |
| diaframma | 6 – 18 |
| pesar | 2 – 15 |
| preservativo | 2 – 12 |
| spirale intrauterina | 0,8 – 3 |
| contraccezione ormonale combinata | 0,1 – 3 |
| contraccezione orale progestinica | 0,5 – 3 |
| contraccezione iniettabile progestinica | 0,3 |
| impianti progestinici | 0,04 |
| sterilizzazione femminile | 0,4 |
| sterilizzazione maschile | 0,15 |
La legatura delle tube “cambia” la femminilità?
No, il corpo della donna continuerà a produrre gli ormoni la “rendono donna”. Non vi saranno cambiamenti nella pelle o nelle mammelle. La donna NON avrà la menopausa prima del normale e NON causa un aumento di peso, a meno che la paziente non aumenti l’introito calorico giornaliero, abbia una patologia relativa al metabolismo (ad esempio ipotiroidismo) o diminuisca l’attività fisica.
La legatura delle tube interferisce con l’impulso sessuale?
Probabilmente non del tutto. L’impulso sessuale generalmente non cambia ma è difficile prevedere come una legatura possa interferire col complesso modno della sfera sessuale femminile. Alcune donne riferiscono che senza la preoccupazione di avere una gravidanza accidentale e senza il fastidio di altri metodi contraccettivi, esse ed i loro partner trovano il sesso più piacevole e spontaneo.
La legatura delle tube interferisce sull’emotività?
La decisione di dare un taglio alla propria fertilità non è semplice: la donna potrebbe sentirsi un po’ triste nel porre fine al compito “materno” della sua vita. Potrebbe sentirsi “invecchiata” o avere un rimorso quando vede un bambino appena nato. Queste sensazioni di solito finiscono col tempo. D’altro canto la donna potrebbe sentirsi sollevata dal fatto di non avere più la preoccupazione di rimanere incinta accidentalmente. E’ insomma difficile prevedere quale sia la reazione emotiva ad una sterilizzazione, specie se sono contemporaneamente presenti patologie psichiatriche come depressione e disturbi dipolari.
La legatura delle tube protegge dalle malattie sessualmente trasmissibili, come l’AIDS?
No. La chiusura delle tube rende soltanto incapaci di mettere al mondo un bambino, ma non vi protegge dalle malattie sessualmente trasmesse: per tale scopo è essenziale usare una “barriera meccanica” come il profilattico.
La sterilizzazione femminile è il giusto metodo per me?
Ci sono un numero di fattori che dovreste considerare per determinare se la sterilizzazione femminile sia il giusto metodo contraccettivo per voi. Come con qualunque contraccezione, dovreste prima parlare con il vostro dottore e con il vostro partner prima di considerare seriamente la sterilizzazione. Questo è particolarmente importante sia per la sterilizzazione maschile per quella femminile, poiché gli effetti sono potenzialmente irreversibili. Considerate l’uso di altri metodi contraccettivi. Valutate a lungo i pro ed i contro. La sterilizzazione femminile potrebbe essere un efficace metodo per voi se una o più delle seguenti condizioni è vera:
- voi e il vostro partner avete tutti i figli di cui avreste sempre voluto avere;
- voi e il vostro partner non volete avere bambini e voi non potete o non volete usare metodi temporanei di contraccezione;
- volete un metodo permanente ed irreversibile;
- avete l’assoluta certezza di non volere altri bambini;
- non volete affrontare la possibilità di abortire se un vostro metodo temporaneo dovesse fallire;
- volete poter avere rapporti sessuali senza usare altri metodi contraccettivi e senza la paura di gravidanza accidentale.
Nel caso in cui abbiate rapporti con un solo partner fisso, è preferibile che sia lui ad effettuare la vasectomia – operazione molto più semplice e sicura – mentre nel caso in cui abbiate rapporti con più partner, la legatura rappresenta la soluzione ideale, sempre tenendo a mente che non vi protegge dalle malattie sessualmente trasmesse il cui rischio aumenta all’aumentare del numero dei partner.
Leggi anche:
- Differenza tra infertilità e sterilità
- In quale giorno e settimana del ciclo è più probabile rimanere incinta?
- Come e quando fare il test di gravidanza
- Che possibilità ho di rimanere incinta?
- Ho dimenticato di prendere la pillola contraccettiva, cosa faccio? Rischio di rimanere incinta?
- Carcinoma dell’ovaio: quali sono i sintomi da non sottovalutare?
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Rimanere incinta: i 30 migliori consigli alla coppia per aumentare le possibilità di gravidanza
- Capire se sono incinta: i primi sintomi di gravidanza
- Perché ho un ritardo del ciclo? Quanti giorni devono passare prima di preoccuparmi? Come mi devo comportare?
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Differenza tra ovaio policistico, micropolicistico e microfollicolare
- Differenza tra ovaio policistico e multifollicolare
- Cos’è la pubertà, a che età inizia e come si manifesta?
- Cerco la gravidanza: quanto tempo è necessario per rimanere incinta?
- Differenza tra infertilità e sterilità
- Differenza tra sterilità primaria e secondaria
- Non riesco a rimanere incinta: e se la colpa fosse dell’uomo?
- Non riesco a rimanere incinta: colpa dell’utero
- Differenza tra infertilità e impotenza
- Non riesco a rimanere incinta: colpa di una infezione ginecologica
- Non riesco a rimanere incinta: colpa delle ovaie che non funzionano bene
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
- L’autopalpazione del testicolo ti salva dal cancro testicolare
- Impianto di protesi testicolare: quando, come e perché si effettua
- Fino a che età un uomo può avere figli?
- Come cambia lo sperma negli anni? Quantità, consistenza ed altre caratteristiche
- Crisi di mezza età maschile: sintomi, quanto dura, depressione
- Differenza tra la crisi di mezza età maschile e femminile
- Crisi di mezza età maschile: come influisce sul matrimonio e come superarla?
- Differenze tra menopausa ed andropausa: come cambia la sessualità nell’uomo e nella donna
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
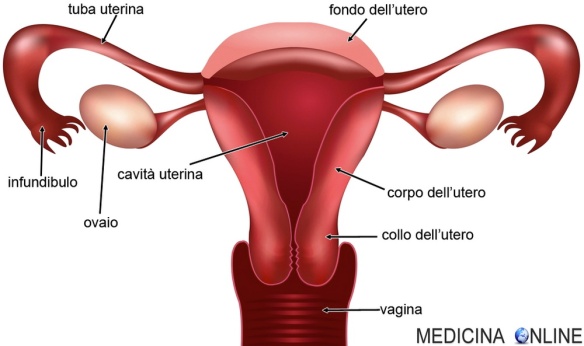
Differenza tra collo dell’utero e cervice
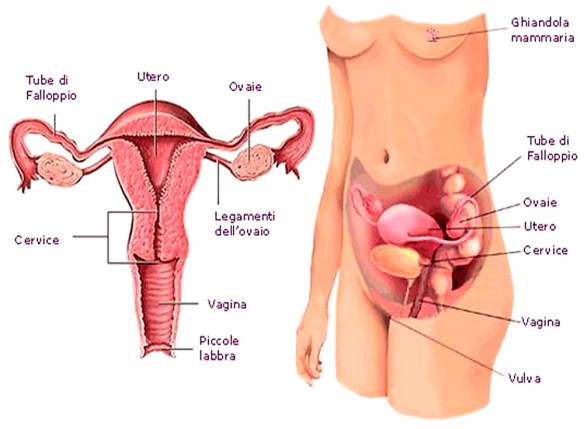 Questa domanda, che può apparire banale agli “addetti ai lavori”, è invece un dubbio piuttosto ricorrente tra i pazienti. Quindi qual è la differenza tra il “collo dell’utero” e la “cervice”? Non c’è alcuna differenza: sono sinonimi ed indicano entrambi la stessa parte del corpo, che corrisponde alla “cervice uterina” cioè la porzione inferiore dell’utero che è rivolta in basso verso la vagina, collegando quest’ultima con il corpo dell’utero.
Questa domanda, che può apparire banale agli “addetti ai lavori”, è invece un dubbio piuttosto ricorrente tra i pazienti. Quindi qual è la differenza tra il “collo dell’utero” e la “cervice”? Non c’è alcuna differenza: sono sinonimi ed indicano entrambi la stessa parte del corpo, che corrisponde alla “cervice uterina” cioè la porzione inferiore dell’utero che è rivolta in basso verso la vagina, collegando quest’ultima con il corpo dell’utero.
Altro dubbio ricorrente è dove cade l’accento: si pronuncia “cervìce” o “cèrvice”? La pronuncia corretta è la prima, con l’accento sulla i.
E ricordate che in medicina nessuna domanda è mai banale, quindi in caso di dubbi non abbiate remore a chiedere al vostro medico il significato di un termine scientifico che non conoscete.
Leggi anche:
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Ovaio: anatomia, funzioni e patologie in sintesi
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Ormoni estrogeni: cosa sono e quali funzioni svolgono?
- Progesterone: cos’è, a cosa serve, valori e quali funzioni ha in gravidanza?
- Endometriosi: cause, sintomi e menopausa
- Estrogeni, sindrome premestruale, vampate di calore e menopausa
- Rimedi per la secchezza vaginale in menopausa
- Non riesco a rimanere incinta: colpa dell’utero
- Depressione post parto: come riconoscere i primi sintomi e superarla
- Qual è il mese migliore per partorire per te e per il bambino?
- Perché un neonato piange sempre? 8 sistemi per calmarlo
- Anestesia epidurale e parto: vantaggi, procedura e rischi
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Le 12 cose che ogni genitore fa di nascosto dai propri figli
- Le cose che non devi MAI dire ad una donna incinta, soprattutto se sei una donna
- Le cose che non devi MAI dire ad una donna che ha appena partorito, soprattutto se sei una donna
- Dopo il parto: come recuperare l’intimità di coppia?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Sacco amniotico e liquido amniotico: cosa sono ed a che servono durante la gravidanza?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Travaglio: significato, sintomi e come capire se il parto è vicino
 Come si riconosce il momento in cui si deve andare in ospedale per avere il bambino? Quali sono i sintomi del travaglio? Cominciamo col ricordare che il parto eutocico (cioè quello naturale) può essere suddiviso in 4 fasi:
Come si riconosce il momento in cui si deve andare in ospedale per avere il bambino? Quali sono i sintomi del travaglio? Cominciamo col ricordare che il parto eutocico (cioè quello naturale) può essere suddiviso in 4 fasi:
- fase prodromica;
- fase dilatante;
- fase espulsiva;
- secondamento.
Subito dopo l’espulsione degli annessi fetali, che avviene nel secondamento, inizia la fase del “post-partum” che però non appartiene alle fasi del parto ed è invece la prima fase del puerperio. Le prime due fasi (prodromica + dilatante) insieme costituiscono il “travaglio“, cioè quella fase del parto che porta all’espulsione del neonato attraverso il canale del parto.
Quando inizia il travaglio? I sintomi che preannunciano l’inizio del travaglio
L’inizio del travaglio può avvenire improvvisamente o gradualmente ed è caratterizzato dalla comparsa di:
- contrazioni uterine forti, regolari ed ingravescenti: sono inizialmente deboli, in seguito si fanno sentire a distanza di minuti e poi secondi l’una dall’altra con una durata che può variare sino ad avvertirle ogni trenta secondi. Le contrazioni uterine sono abbastanza caratteristiche e la futura mamma le riconosce facilmente, specie se ha già partorito altre volte;
- modificazioni a carico della cervice (assottigliamento e dilatazione);
- emissione del tappo cervicale caratterizzata dalla fuoriuscita di una sostanza bianca, densa, inodore e mucillaginosa, striata di sangue e talvolta seguita da una piccola perdita ematica;
- rottura spontanea delle membrane (rottura delle acque) con emissione di un’ingente quantità di liquido caldo, normalmente inodore ed incolore.
Altri sintomi del fatto che il parto si sta rapidamente avvicinando, potrebbero essere:
- perdite: alla fine della gravidanza si possono avere delle piccole perdite di liquido amniotico che sono trasparenti e inodori
- respirazione facilitata: per tutta la gravidanza il peso del bambino e il volume dell’utero vi hanno causato una sensazione di pressione e costipazione a livello della respirazione, adesso invece il bambino è in posizione più inferiore e ciò regala un immediato sollievo ed una migliore facilità respiratoria;
- sensazione di urinare: lo spostamento visto nel punto precedente, porta il bimbo a premere sulla vescica, e ciò può determinare uno stimolo impellente di urinare anche con la vescica è parzialmente vuota. In pratica “correte in bagno” per emettere una piccola quantità di urina.
Infine un altro sintomo che può annunciare l’imminente arrivo del travaglio è rappresentato dalla diarrea, sostenuta dal rilascio di ormoni endocrini e paracrini che preparano l’organismo della partoriente al lieto evento.
Tali sintomi si associano ad altri segni e sintomi che la futura mamma inizia a provare già diversi giorni prima del parto, come ad esempio:
- abbassamento della pancia: ciò avviene perché il bambino, nelle ultime fasi di gravidanza, si trova generalmente a testa in giù e la pancia della donna che sta per partorire è chiaramente molto abbassata;
- stanchezza o, al contrario, tanta energia: la stanchezza solitamente accompagna la donna per quasi tutta la gravidanza, ma alla fine si fa sentire ancora di più, soprattutto se abbiamo messo qualche chilo di troppo, ci impigriamo e anche fare una brevissima passeggiata ci stanca in maniera spropositata. In altre donne, invece, proprio gli ultimi giorni della gravidanza sono caratterizzati da un ritrovato vigore e maggiore energia, come non succedeva da mesi;
- mal di schiena: le piccole contrazioni preparatorie possono contribuire a far venire il mal di schiena.
Leggi anche:
- Le paure del parto cesareo e di quello naturale
- Secondamento: come e perché avviene l’espulsione della placenta
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
Emissione del tappo cervicale
Durante la gravidanza, la cervice è occupata da un accumulo di materiale mucoso, che impedisce la risalita nell’utero di microrganismi patogeni, proteggendolo dalle aggressioni del mondo esterno. All’inizio del travaglio, quando la cervice inizia a dilatarsi in preparazione al parto, questo tappo scivola via e viene espulso. In tale occasione, la gestante avverte la fuoriuscita di una sostanza bianca, densa, inodore e mucillaginosa, striata di sangue e talvolta seguita da una piccola perdita ematica. Questo sintomo, quando viene percepito dalla donna, di per sé dice solamente che il travaglio è ormai prossimo, ma – se isolato dagli altri sintomi del travaglio – non fornisce alcuna indicazione sull’esatta distanza dal parto. L’evento può infatti insorgere anche qualche settimana prima dell’inizio del travaglio.
Rottura delle acque
La “borsa delle acque” è il “sacco” che contiene il feto ed il liquido amniotico in cui è immerso. Nella sua classica presentazione, alla rottura delle acque consegue la discesa in vagina di un’ingente quantità di liquido caldo, normalmente inodore ed incolore. Queste caratteristiche aiutano a differenziarlo dall’urina e dalle comuni perdite vaginali, più viscose, non continue e talvolta frammiste a sangue. La quantità di liquido amniotico che fuoriesce dalla vagina è comunque variabile; se ad esempio il sacco si fora in un solo punto anziché rompersi completamente, la perdita risulta modesta e non costante; pur tuttavia, si ripete nell’arco della giornata ed è in genere associata ai movimenti della mamma. Le membrane possono rompersi all’inizio del travaglio oppure senza che siano iniziate le contrazioni; nella maggioranza dei casi le acque si rompono durante il travaglio e qualora le contrazioni uterine non si presentino nelle successive 24 ore, vengono in genere stimolate medicalmente. Quando ciò avviene, è consigliabile restare sempre tranquille e lucide, cercare di assorbire il liquido con l’aiuto di un assorbente e farsi trasportare subito in ospedale. Il travaglio sta per cominciare ma non è detto che sia doloroso e lunghissimo, come qualcuno pensa. Può durare poche o molte ore, essere più o meno doloroso, tutto dipende dal grado di dilatazione della cervice per il passaggio del piccolo.
Contrazioni uterine
Nell’ultimo periodo di gravidanza le contrazioni uterine rappresentano una compagnia piuttosto fedele. Le false doglie, o più tecnicamente contrazioni di Braxton-Hicks, tendono ad aumentare di intensità e frequenza. A differenza di queste contrazioni, tipiche delle settimane precedenti, le vere e proprie contrazioni preparatorie al parto si caratterizzano per un ritmo stabile e continuativo, e non scompaiono camminando, sdraiandosi o cambiando posizione. Al contrario, si fanno sempre più frequenti e dolorose, tanto che al loro sopraggiungere la donna ha bisogno di fermarsi e appoggiarsi a qualcuno o a qualcosa. Durante questo evento, la gestante avverte una compressione interna della pancia, che nelle contrazioni vere è spesso associata ad una sensazione dolorosa alla parte superiore dell’addome o ai lombi (all’altezza dei reni) e ai fianchi. Talvolta accompagnate alla perdita di liquido amniotico, in un primo momento le vere contrazioni uterine si susseguono ogni 15-30 minuti, con durata che può andare dai 15 ai 20 secondi. Una volta cominciato il travaglio, le contrazioni si fanno sempre più ravvicinate, più intense e più lunghe, presentandosi 3-5 volte ogni 10 minuti, per una durata di 40-60 secondi ciascuna. Considerata l’importanza dell’intensità e della frequenza di questo sintomo, in genere le gravide ricevono dagli operatori sanitari precise istruzioni di annotare frequenza e durata delle contrazioni. Il dato importante, comunque, non è tanto la distanza tra una contrazione e la successiva, ma la regolarità con cui si susseguono.
Leggi anche:
- Rottura delle acque: sintomi, colore, come riconoscerla, che fare?
- Differenza tra liquido della rottura delle acque, urina e perdite
- Macrosomia, distocico, episiotomia, indice di Bishop… Il vocabolario del parto
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
Diagnosi certa di travaglio in atto
Generalmente, i soli sintomi soggettivi fin qui descritti non sono sufficienti per porre diagnosi di travaglio. Affinché il personale sanitario confermi che il momento tanto atteso e programmato è ormai alle porte, si rende necessaria l’esecuzione di un esame per via vaginale. Se con il passare del tempo la cervice uterina si dilata e si assottiglia il travaglio è ormai iniziato: fase attiva o dilatante, detta anche I stadio).
Fase prodromica
La fase prodromica è la prima delle due fasi che compongono il travaglio, ed è caratterizzata dalla presenza di contrazioni dell’utero a carattere inizialmente irregolare ma con una certa tendenza alla regolarizzazione con il passare delle ore. Queste contrazioni sono diverse dalle contrazioni valide che identificano l’inizio del travaglio, e sono definite “contrazioni di Braxton Hicks”. La frequenza e la durata di tali contrazioni varia a livello individuale. La donna avverte dolore a livello della zona sovrapubica. Inoltre può verificarsi l’espulsione del cosiddetto “tappo mucoso”, assieme a piccole striature di sangue dovute alle iniziali modificazioni della cervice uterina. La durata di questa fase è molto variabile (anche in base a quando si stabilisce l’inizio); in genere dura circa 5-6 ore nelle nullipare (donne che partoriscono per la prima volta), mentre dura meno nelle pluripare (donne che hanno già partorito altre volte).
Fase dilatante
La fase dilatante è la seconda ed ultima delle due fasi che compongono il travaglio. In tale fase le contrazioni uterine:
- diventano regolari (una ogni circa 3-4 minuti):
- aumentano in durata (30-40 secondi ogni contrazione);
- aumentano in intensità.
Durante una contrazione i muscoli lunghi dell’utero si contraggono, dall’alto verso il basso, fino alla fine. Quando la contrazione finisce, i muscoli si rilassano e diventano più corti di quanto erano all’inizio della contrazione stessa. Ciò alza la cervice al livello della testa del bambino. Ogni contrazione dilata la cervice fino alla sua completa dilatazione, che spesso può raggiungere 10 e più centimetri di diametro. Questa fase termina con il raggiungimento della dilatazione completa della cervice uterina, quando spesso avviene la rottura spontanea delle membrane amniotiche (“rottura delle acque”). Tuttavia quest’ultima può presentarsi spontaneamente anche prima della dilatazione completa (rottura intempestiva delle membrane) e addirittura anche prima dell’inizio del travaglio di parto (rottura prematura delle membrane o PROM). Si parla di PROM pretermine (pPROM), se avviene prima della 37ª settimana completa di età gestazionale. La rottura delle membrane può inoltre essere indotta artificialmente tramite intervento chirurgico di amniotomia. Il dolore interessa maggiormente la zona lombosacrale. Questa fase precede l’espulsione vera e propria del neonato e generalmente dura circa 4-5 ore nelle nullipare e 2 ore nelle pluripare, con ampie variabilità individuali.
Leggi anche:
- Gravidanza: cosa prova il bambino durante il parto?
- Travaglio, secondamento e le altre fasi del parto naturale
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- In quale settimana di parto un neonato viene detto prematuro?
- Percentuale di sopravvivenza del neonato prematuro: peso e prognosi
- Parto pretermine: conseguenze sul neonato prematuro
- Parto prematuro: cause, fattori di rischio, prevenzione e psicologia dei genitori
- Incubatrice neonatale: funzionamento, prezzo, per quali neonati si usa?
- Differenza tra culla termica ed incubatrice neonatale
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Salmonella in gravidanza: trasmissione, rischi, consigli per evitarla
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Differenza tra parto eutocico e spontaneo
- Differenza tra parto eutocico (fisiologico) e distocico
- Differenza tra parto a termine, pretermine, abortivo e post-termine
- Differenza tra presentazione cefalica, podalica e trasversale nel parto
- Dolori del parto: epidurale, controllo autonomo e medico
- Differenza tra parto naturale, indotto e pilotato
- Posso rimanere incinta a 50 anni?
- Differenza tra placenta anteriore, posteriore e laterale: cosa cambia
- Le aderenze patologiche della placenta in gravidanza
- Differenza placenta bassa e previa: rischi e cosa evitare
- Differenza tra placenta, sacco amniotico e liquido amniotico
- Differenza tra parto cesareo e naturale: vantaggi e svantaggi
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Fibrinogeno alto o basso in gravidanza: quando preoccuparsi?
- L’allattamento al seno è possibile dopo un parto cesareo?
- Minor rischio di depressione post partum con nascite in inverno e primavera
- Salmonella in gravidanza: trasmissione, rischi, consigli per evitarla
- Ho preso la salmonella in gravidanza: quali danni al feto?
- Differenze tra latte materno e latte artificiale
- Allattamento materno, artificiale e misto: quale latte per il bambino?
- Differenze tra neonati allattati con latte materno ed artificiale
- Parto cesareo programmato: i rischi e i vantaggi
- Parto cesareo programmato: cosa mi succederà dopo?
- Lochiazioni: cosa sono e differenza con le mestruazioni
- Periodo post-partum: capoparto, mestruazioni, allattamento e fertilità
- Differenze tra lochiazioni e capoparto
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Perché viene la diarrea in gravidanza? Fa male al bambino? Cure e rimedi
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Fino a che età un uomo può avere figli?
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Cos’è il perineo, dove si trova ed a cosa serve? Perché è così importante per la donna, specie in gravidanza?
- Restare incinta vergine senza penetrazione è possibile?
- E’ possibile essere vergini anche dopo essere state penetrate?
- E’ possibile non essere più vergini anche senza essere state penetrate?
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Gravidanza: è vero che il desiderio sessuale aumenta?
- Quali sono le posizioni sessuali consigliate in gravidanza?
- Prendere il sole in gravidanza fa male al bambino?
- Estate e gravidanza: quale cibi devi preferire se sei in dolce attesa
- Quali creme solari sono più indicate in gravidanza?
- Gravidanza in estate: come ci si difende dal caldo e dall’afa?
- E’ possibile farsi il bagno al mare o in piscina in gravidanza?
- Cloasma gravidico: cos’è e come si previene in estate?
- Troppo sole in gravidanza “surriscalda” il liquido amniotico?
- Gravidanza: come indossare la cintura di sicurezza in auto?
- Gravidanza: è possibile viaggiare e prendere l’aereo o fa male al bimbo?
- Come cambia il seno in gravidanza e come proteggerlo?
- Gravidanza e bambino podalico: manipolazione ed esercizi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Trapianto utero: nato il primo bambino negli USA
 E’ nato tramite parto cesareo in Texas il primo bimbo concepito negli Usa con fecondazione assistita su una donna sottoposta a trapianto di utero. Non è il primo nel mondo, nato in questo modo: il primo bebè al mondo figlio di una madre con utero trapiantato era venuto alla luce a Göteborg, in Svezia nel settembre 2014. Ora si aggiunge alla lista degli 8 interventi di questo tipo già riusciti nel mondo, anche quello americano, confermato da fonti ufficiali del Baylor University Medical Center di Dallas. Proprio in questa struttura la madre del piccolo si è sottoposta al trapianto di utero: la donna era nata infatti senza l’organo. L’American Society for Reproductive Medicine parla di “un’altra pietra miliare nella storia della medicina riproduttiva”.
E’ nato tramite parto cesareo in Texas il primo bimbo concepito negli Usa con fecondazione assistita su una donna sottoposta a trapianto di utero. Non è il primo nel mondo, nato in questo modo: il primo bebè al mondo figlio di una madre con utero trapiantato era venuto alla luce a Göteborg, in Svezia nel settembre 2014. Ora si aggiunge alla lista degli 8 interventi di questo tipo già riusciti nel mondo, anche quello americano, confermato da fonti ufficiali del Baylor University Medical Center di Dallas. Proprio in questa struttura la madre del piccolo si è sottoposta al trapianto di utero: la donna era nata infatti senza l’organo. L’American Society for Reproductive Medicine parla di “un’altra pietra miliare nella storia della medicina riproduttiva”.
“Facciamo trapianti di continuo, tutti i giorni – ha dichiarato il dott. Giuliano Testa, a capo della sperimentazione in corso al Baylor Center – Ma questa non è la stessa cosa: ciò che questo tipo di trapianto significa per queste donne è difficile da descrivere a parole“.
Leggi anche:
- Il “Riflesso di Moro”: un tenero abbraccio dal neonato alla madre
- Riflesso di Moro: VIDEO
- Vostro figlio soffre di autismo? I primi segnali per capirlo e come comportarsi con lui
- Sindrome di Asperger in bambini ed adulti: primi sintomi, terapie
- Persone famose insospettabili con la Sindrome di Asperger
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
- Le malattie genetiche più diffuse al mondo
- Depressione post parto: come riconoscere i primi sintomi e superarla
- Qual è il mese migliore per partorire per te e per il bambino?
- Perché un neonato piange sempre? 8 sistemi per calmarlo
- Anestesia epidurale e parto: vantaggi, procedura e rischi
- Taping NeuroMuscolare in un bimbo nato prematuro di 32 settimane
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- 17 Novembre: Giornata internazionale del neonato prematuro
- Le 12 cose che ogni genitore fa di nascosto dai propri figli
- Le cose che non devi MAI dire ad una donna incinta, soprattutto se sei una donna
- Le cose che non devi MAI dire ad una donna che ha appena partorito, soprattutto se sei una donna
- Perché mi capita di piangere senza motivo? Come affrontare il problema?
- Dopo il parto: come recuperare l’intimità di coppia?
- Dopo il parto: quando ricominciare a prendere la pillola anticoncezionale?
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Sacco amniotico e liquido amniotico: cosa sono ed a che servono durante la gravidanza?
- Differenza tra emiparesi ed emiplegia
- Differenza tra emiplegia destra e sinistra
- Differenze tra sclerosi laterale amiotrofica (SLA) e sclerosi multipla
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Diplegia: definizione, cause e sintomi
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Klinefelter: cariotipo, cause, sintomi e cura
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Anemia falciforme: cosa significa, cause, sintomi e cure
- Differenze tra la distrofia muscolare di Duchenne e di Becker
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Sindrome dell’idiota sapiente: cause, caratteristiche e sintomi
- Sindrome del tramonto o del crepuscolo: cause, sintomi e cura
- Ritardo mentale nei bambini lieve, moderato, grave: si guarisce?
- Che cos’è l’intelligenza umana: definizione, significato e psicologia
- Quoziente d’intelligenza: valori, significato, test ed ereditarietà
- Problem solving: cos’è, caratteristiche, tecniche, fasi ed esempi
- Sindrome di Tourette: cause, sintomi, diagnosi e trattamento
- Sindrome di Tourette: si può guarire definitivamente? Come si guarisce?
- Talassemia: cos’è, sintomi, cure, differenti tipi ed alimentazione
- Celiachia: cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Sindrome di Noonan: cause, sintomi nel neonato, aspettative di vita
- Sindrome di Bloom: cause, sintomi, diagnosi e terapia
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
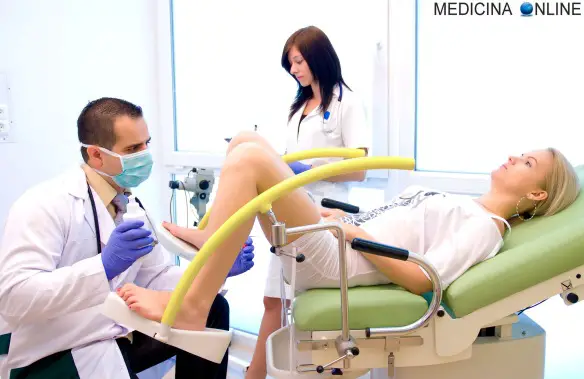
Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
 La visita ginecologica consiste nella valutazione dell’apparato genitale femminile sia dei genitali esterni che di quelli interni, con lo scopo di valutare lo stato di normalità dell’apparato genitale femminile ed escludere la presenza di patologie.
La visita ginecologica consiste nella valutazione dell’apparato genitale femminile sia dei genitali esterni che di quelli interni, con lo scopo di valutare lo stato di normalità dell’apparato genitale femminile ed escludere la presenza di patologie.
Quali domande mi farà la ginecologa?
La visita ginecologica inizia con una prima parte colloquiale, seduti alla scrivania. La prima domanda riguarderà il motivo della visita: è un controllo di routine o c’è una ragione particolare (sintomi insoliti da indagare, esigenza di iniziare l’assunzione di un contraccettivo ormonale…)? Poi, se ci si trova davanti a quel medico per la prima volta, si dovrà ricostruire l’anamnesi familiare, patologica e fisiologica, per cui le domande riguarderanno: malattie o irregolarità mestruali presenti in famiglia, malattie avute in passato e patologie attuali (ipertensione, diabete…), caratteristiche del ciclo mestruale (a che età è iniziato, durata, regolarità ecc).
Come si svolge la visita ginecologica vera e propria?
Durante la visita ginecologica la paziente si siede sul lettino ginecologico a gambe divaricate ed il medico esegue l’esplorazione visiva della vulva e introduce in vagina un piccolo divaricatore in plastica monouso, che permette di visualizzare il collo dell’utero ed eseguire il Pap test. Rimosso il divaricatore, si procede all’esplorazione vaginale: il medico, attraverso un dito in vagina, valuta le caratteristiche dell’utero e delle ovaie.
La visita ginecologica a volte può essere completata da un’ecografia transvaginale di supporto (ecografia Office o ambulatoriale), per valutare la presenza o il sospetto di patologie come fibromi, polipi endometriali o cisti ovariche.
La visita e l’ecografia non sono dolorose. Se il medico avverte tensione muscolare inviterà la paziente a rilassarsi e questo migliorerà la qualità della visita.
A cosa servono i particolari gambali del lettino?
Una delle cose che più caratterizza la visita ginecologica (e può spaventare le pazienti ai primi approcci) è il lettino con i gambali, ovvero i supporti su cui appoggiare gli incavi delle ginocchia prima di sdraiarsi. La loro funzione è quella di farti assumere e mantenere senza troppo sforzo la posizione più adatta per farti visitare, ovvero supina e con i muscoli addominali rilassati.
Leggi anche:
- Il Pap test: un esame che puo salvarti la vita
- La visita senologica: come, quando e perché farla?
- L’ecografia transvaginale esplora gli organi genitali interni femminili
- A cosa serve e come si fa l’autopalpazione del seno?
Perché è importante?
È utile sottoporsi periodicamente alla visita ginecologica ed al Pap test perché in questo modo è possibile effettuare una diagnosi precoce di varie patologie come il tumore all’utero, i fibromi o l’endometriosi, e ciò ovviamente migliora la possibilità di cura: la diagnosi precoce rende curabili e meno gravi patologie potenzialmente mortali.
Visita ginecologica: quando bisogna iniziare a farla?
Se non ci sono problematiche particolari, è consigliabile iniziare a frequentare lo studio del ginecologo intorno ai 20 anni, o comunque quando si desidera iniziare ad avere rapporti sessuali completi nel caso si abbiano dubbi da chiarire in materia di contraccezione.
Ogni quanto fare la visita ginecologica?
Per controlli di routine, una visita ogni 1 o 2 anni con Pap test ed ecografia è sufficiente per tenere sotto controllo i principali fattori di rischio per la salute femminile (tra cui malattie sessualmente trasmissibili e tumore del collo dell’utero e delle ovaie).
Quando farla più spesso?
E’ utile effettuare più controlli ginecologici ravvicinati in alcuni casi: se nella vostra famiglia sono presenti casi di malattie di interesse ginecologico (e quindi è più alto per voi il rischio di svilupparle a vostra volta), nel periodo della menopausa e, ovviamente, quando stiamo cercando di rimanere incinte e durante una gravidanza.
Cosa devo portare con me alla visita ginecologica?
Una buona abitudine è quella di radunare in una cartellina tutti i referti degli ultimi Pap test, ecografie ginecologiche ed esami del sangue, e portare tutto per farlo visionare al ginecologo. Anche il calendario mestruale su cui si annotano le date di inizio e fine delle mestruazioni può tornare utile.
Cosa bisogna fare (o evitare) prima della visita ginecologica?
La visita ginecologica non richiede una preparazione specifica, puoi lavarti come di consueto, ma andrebbero evitate lavande vaginali o creme locali nelle 72 ore precedenti perché potrebbero mascherare alcune condizioni. Inoltre, meglio astenersi dai rapporti completi per almeno 24 ore prima della visita. Puoi urinare prima della visita, a meno che il medico non ti avverta del contrario, non c’è bisogno di avere la vescica piena per fare l’ecografia.
Leggi anche:
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Papilloma vescicale: virus, sintomi, vaccino e cure
- Autopalpazione della mammella: come farla nel modo giusto [VIDEO]
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
Posso fare la visita ginecologica se ho le mestruazioni?
Il momento ideale in cui la visita ginecologica dovrebbe essere effettuata è circa tra gli 8 ed i 10 giorni dall’inizio delle mestruazioni. Non è possibile fare la visita ginecologica con il ciclo, anche perché non si riuscirebbe a fare il prelievo per il Pap test o il tampone, tuttavia in casi di emergenza la visita ginecologica viene effettuata anche durante le mestruazioni.
Devo depilarmi prima di presentarmi alla visita ginecologica?
Non è indispensabile: come e quanto depilare la zona intima è una scelta assolutamente personale, e non ci sono obblighi neanche per quanto riguarda visita ginecologica e depilazione. L’unica cosa importante è sentirsi a proprio agio, senza preoccuparsi troppo di cosa potrebbe pensare il ginecologo – che è un medico e non presterà particolare attenzione a questo dettaglio.
Come vestirsi per la visita ginecologica?
Anche sotto questo punto di vista non ci sono risposte corrette o sbagliate: conta soprattutto sentirsi a proprio agio, per cui la scelta ideale sono pantaloni e scarpe comodi per spogliarsi facilmente, e magari una maglietta lunga per non sentirti subito troppo “esposta” mentre vai dalla zona spogliatoio al lettino ginecologico.
È normale avere delle perdite di sangue dopo la visita ginecologica?
Può capitare, e non è niente di particolarmente allarmante: durante la visita può essere utilizzato lo speculum ed essere eseguito un Pap test, cose possono causare piccole escoriazioni alle pareti interne e quindi un leggero sanguinamento che si risolve in maniera autonoma. Non c’è bisogno di intervenire, a meno che la perdita di sangue sia abbondante e non accenni a diminuire: in questo caso recarsi immediatamente dal medico.
Leggi anche:
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Virus del papilloma (HPV): tipi più pericolosi ed a basso rischio
- Come si contrae il Virus del papilloma (HPV)?
- Quanto è profonda una vagina?
- Differenza tra clitoride e punto G
- Come si fa a capire se una ragazza è vergine o no?
- Come si fa a capire se un ragazzo è vergine o no? E come si comporta?
- Il punto G esiste davvero o non esiste? Lo hanno tutte le donne?
- Come si chiama il punto G in inglese, francese, spagnolo e tedesco?
- Quanto è lungo il clitoride più grande del mondo?
- Qual è la lunghezza media di clitoride e glande clitorideo?
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Quanto a lungo può durare una erezione del pene?
- Non riesco a trovare il punto G: come fare?
- Come distinguere un vero orgasmo femminile da uno “finto”
- Dieci ragazze raccontano le loro tecniche di masturbazione
- Sintomi di eccitazione sessuale femminile e maschile
- Clitoride: dove si trova e come stimolarlo per provare piacere
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Esercizi di Kegel: allena il tuo muscolo pubococcigeo per aumentare la potenza sessuale e contrastare l’eiaculazione precoce
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
