 Quelle che vedete sono scale appositamente progettate per permettere – grazie alla discesa – il passaggio di persone diversamente abili. Purtroppo, per una carrozzina, le scale rappresentano una formidabile Continua a leggere
Quelle che vedete sono scale appositamente progettate per permettere – grazie alla discesa – il passaggio di persone diversamente abili. Purtroppo, per una carrozzina, le scale rappresentano una formidabile Continua a leggere
Archivi tag: paraplegia
Segno di Beevor positivo e negativo: significato
 Il segno di Beevor (in inglese “Beevor’s sign”) è un segno usato in semeiotica in cui l’ombelico si muove verso la testa flettendo il collo, indicando debolezza selettiva dei muscoli addominali inferiori. Come avviene nella Continua a leggere
Il segno di Beevor (in inglese “Beevor’s sign”) è un segno usato in semeiotica in cui l’ombelico si muove verso la testa flettendo il collo, indicando debolezza selettiva dei muscoli addominali inferiori. Come avviene nella Continua a leggere
Segno di Gowers positivo o negativo: significato
 Il segno di Gowers (in inglese “Gowers’s sign”) è un segno usato in semeiotica che indica debolezza dei muscoli prossimali, cioè quelli dell’arto inferiore, ed è utile nella diagnosi di varie malattie neurologiche, come la Continua a leggere
Il segno di Gowers (in inglese “Gowers’s sign”) è un segno usato in semeiotica che indica debolezza dei muscoli prossimali, cioè quelli dell’arto inferiore, ed è utile nella diagnosi di varie malattie neurologiche, come la Continua a leggere
Paraplegico torna a camminare dopo un incidente: è il settimo al mondo
 Come raccontato dal Corriere della Sera, Paolo Baldassini, 55 anni, è diventato il secondo paziente paraplegico in Italia – e uno dei sette nel mondo – ad aver nuovamente la possibilità di camminare sulle proprie gambe grazie ad un innovativo neurostimolatore midollare impiantato nella sua colonna il 10 luglio scorso all’Irccs San Raffale di Milano da una equipe di neurochirurghi guidata dal professor Pietro Mortini, primario di Continua a leggere
Come raccontato dal Corriere della Sera, Paolo Baldassini, 55 anni, è diventato il secondo paziente paraplegico in Italia – e uno dei sette nel mondo – ad aver nuovamente la possibilità di camminare sulle proprie gambe grazie ad un innovativo neurostimolatore midollare impiantato nella sua colonna il 10 luglio scorso all’Irccs San Raffale di Milano da una equipe di neurochirurghi guidata dal professor Pietro Mortini, primario di Continua a leggere
Ictus cerebrale: rischi, conseguenze, prognosi, mortalità, prevenzione, riabilitazione
 L’ictus cerebrale è una grave condizione medica in cui una improvvisa chiusura o Continua a leggere
L’ictus cerebrale è una grave condizione medica in cui una improvvisa chiusura o Continua a leggere
Diagnosi differenziale delle paralisi in neurologia
 Il termine monoplegia si riferisce alla paralisi di un singolo arto; emiplegia a quella di un arto superiore e inferiore omolaterali, paraplegia (anche Continua a leggere
Il termine monoplegia si riferisce alla paralisi di un singolo arto; emiplegia a quella di un arto superiore e inferiore omolaterali, paraplegia (anche Continua a leggere
Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia, pentaplegia
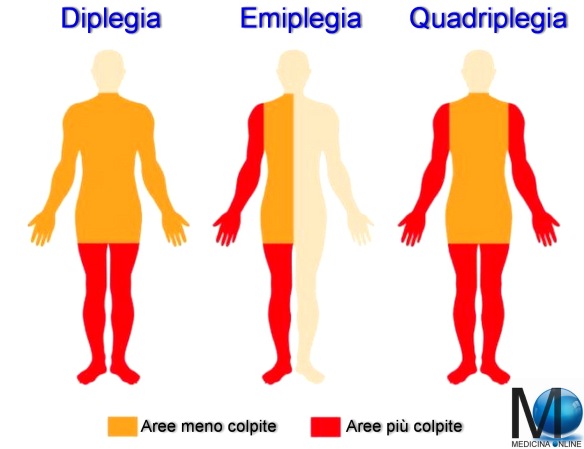
Per meglio comprendere l’argomento, il lettore deve avere dimestichezza con due termini:
- paresi: indica un indebolimento o una paralisi parziale (possibilità di movimento, pur se limitata);
- plegia: indica una condizione di paralisi completa (impossibilità di movimento).
Ai due termini prima citati, si associano vari prefissi (come -emi, -para e -tetra) che vanno ad indicare le zone del corpo colpite.
Emiplegia
L‘emiplegia è un deficit motorio completo (paralisi completa, il movimento è impossibile) che interessa un solo emilato, cioè solo un lato del corpo, il lato destro o il sinistro. La causa è un danno cerebrale controlaterale al deficit, ciò significa che un danno cerebrale destro determina una emiplegia sinistra e viceversa. In genere, viene lesionato il 1° motoneurone che trasporta gli input motori al midollo spinale. Il deficit assume caratteristiche di recupero diverse in base al periodo della vita in cui insorge. Per approfondire: Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
Emiparesi
L’emiparesi è un deficit parziale dell’attività motoria volontaria (paralisi NON completa, il movimento è possibile, pur se limitato) che interessa un solo emilato, destro o sinistro. La causa, come nel causa dell’emiplegia, è un danno cerebrale controlaterale al deficit, ciò significa che un danno cerebrale destro determina una emiparesi sinistra e viceversa. L’emiparesi riconosce le stesse cause dell’emiplegia (ad esempio ictus ischemico, emorragico, tumore…) di cui spesso rappresenta l’evoluzione. Sia emiparesi che emiplegia possono essere reversibili o irreversibili in base alle cause specifiche che l’hanno provocata. Entrambe sono il risultato di una lesione del sistema nervoso centrale; la differenza principale risiede nell’entità del deficit motorio, più importante quando ci si riferisce all’emiplegia (che è quindi mediamente più grave), minore nel caso di emiparesi (mediamente meno grave). Nella emiplegia si ha paralisi (perdita completa dell’attività motoria di un emilato), nell’emiparesi la perdita della funzione motoria è solo parziale. Per approfondire: Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
Diplegia e diparesi
Con diplegia in campo medico si intende la paralisi completa di una parte del corpo, che colpisce due parti simmetriche del corpo, per esempio gli arti inferiori. Nella diparesi, al contrario, la paralisi delle due parti simmetriche del corpo, è parziale. Per approfondire: Diplegia: definizione, cause e sintomi
Paraplegia e paraparesi
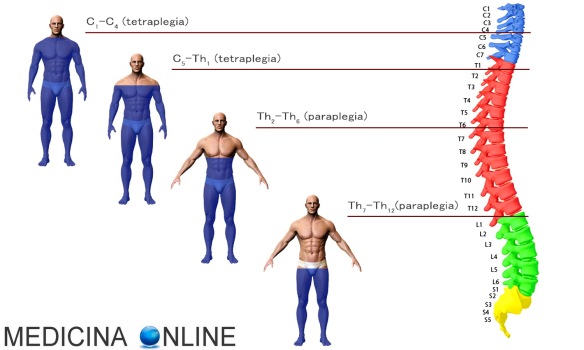
Con paraplegia in medicina si intende una condizione di paralisi completa della parte inferiore del corpo, associata a disturbi della sensibilità ed altri disturbi funzionali (ad esempio deficit di erezione del pene). La paraplegia è un tipo di diplegia. Nella paraparesi il deficit della parte inferiore del corpo è parziale. La paraparesi è un tipo di diparesi. La lesione midollare che provoca paraplegia è sottostante alla prima vertebra toracica (T1), mentre lesioni al di sopra di T1 determinano tetraplegia (vedi immagine in basso). Per approfondire: Paraplegia: etimologia, significato, sintomi, cura e riabilitazione

Tetraplegia o quadriplegia
Con tetraplegia (anche chiamata quadriplegia) si intende una paralisi completa con perdita di sensibilità sia del torso che degli arti superiori ed inferiori, causata da svariate patologie e traumi, ad esempio in caso di incidenti stradali o sportivi. La lesione midollare che provoca tetraplegia è superiore alla prima vertebra toracica (T1) ma generalmente inferiore alla quarta vetebra cervicale (C4). Lesioni superiori a C4 in genere determinano morte del paziente o pentaplegia . Per approfondire: Tetraplegia: significato, cause, cure e riabilitazione
Tetraparesi o quadriparesi
I termini “tetraparesi” o “quadriparesi” indicano che tutti e quattro gli arti sono colpiti da paralisi parziale.
Pentaplegia
Il termine “pentaplegia” (in inglese “pentaplegia“) in medicina indica la paralisi completa dei quattro arti (entrambe le braccia ed entrambe la gambe) e del busto con contemporanea presenza di paralisi completa del diaframma e degli altri muscoli respiratori. La paralisi degli arti, come anche quella dei muscoli respiratori, è permanente e il paziente, per sopravvivere, sarà costretto ad usare per il resto della sua vita, il ventilatore meccanico, un macchinario che gli permette di respirare. La pentaplegia è causata da lesioni alla colonna vertebrale superiori al livello della quarta vertebra cervicale (C4). Alcuni pazienti con lesioni superiori a C4, non sopravvivono e – prima della possibilità di usare respiratori meccanici – tutti i pazienti con lesioni superiori a C4 erano destinati a morte certa. Si dice “pentaplegico” un paziente che è affetto da pentaplegia. Se i muscoli respiratori funzionano in modo autonomo, si parla invece di “tetraplegia” o “quadriplegia“: il paziente tetraplegico ha una paralisi completa dei quattro arti, ma può respirare in modo autonomo, senza l’ausilio dei macchinari come invece avviene nel pentaplegico. In aggiunta, sia nella tetraplegia che nella pentaplegia si verifica la e perdita di sensibilità sia del torso che degli arti superiori ed inferiori, inoltre si perdono altre importanti funzioni corporee, come ad esempio la perdita dell’erezione del pene nel maschio. Generalmente, sia nella tetraplegia che nella pentaplegia, i movimenti di testa e collo, come anche la possibilità di parlare o deglutire, sono preservati in modo più o meno limitato, secondo il livello di coinvolgimento dei muscoli facciali, delle corde vocali e di altre strutture anatomiche, ma possono anche essere completamente assenti. Per approfondire: Pentaplegia e pentaparesi: cause, caratteristiche e terapie
Pentaparesi
Il termine “pentaparesi” (in inglese “pentaparesi“) in medicina indica la paralisi parziale dei quattro arti e del busto con contemporanea presenza di paralisi parziale del diaframma e degli altri muscoli respiratori. Al contrario di quanto avviene nella pentaplegia, dove la paralisi è completa”, il paziente pentaparesico conserva in parte la mobilità di arti e busto e potrebbe non essere costretto ad usare per sempre il ventilatore meccanico.
Leggi anche:
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra emiparesi ed emiplegia
- Differenza tra emiplegia destra e sinistra
- Differenza tra paraplegico e tetraplegico
- Differenza tra paraplegia e diplegia
- Paraplegia: erezione, disfunzione erettile ed eiaculazione
- Classificazione generale delle paresi e delle plegie
- Differenza tra paralisi e paresi
- Differenze tra sclerosi laterale amiotrofica (SLA) e sclerosi multipla
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Differenza tra ictus ischemico ed emorragico
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Coma da emorragia cerebrale: quanto può durare?
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Cosa sente chi è in coma?
- Differenza tra afasia di Broca e di Wernicke
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Tipi e grandezza degli aneurismi cerebrali
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Diagnostica per immagini nell’aneurisma cerebrale
- Differenza tra emicrania e cefalea
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Com’è fatto il cuore, a che serve e come funziona?
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Cervelletto: le lesioni cerebellari più comuni
- Cosa si prova morendo: il racconto di una infermiera
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
 Con paraplegia in medicina si intende una condizione di diplegia in cui la parte inferiore del corpo è affetta da paralisi motoria e/o carenza funzionale parziali o totali, associati a disturbi della sensibilità. La lesione midollare che provoca paraplegia è sottostante alla prima vertebra toracica (T1). Si distingue dalla tetraplegia che interessa tutti e quattro gli arti e si verifica in caso di lesione cervicale del midollo spinale.
Con paraplegia in medicina si intende una condizione di diplegia in cui la parte inferiore del corpo è affetta da paralisi motoria e/o carenza funzionale parziali o totali, associati a disturbi della sensibilità. La lesione midollare che provoca paraplegia è sottostante alla prima vertebra toracica (T1). Si distingue dalla tetraplegia che interessa tutti e quattro gli arti e si verifica in caso di lesione cervicale del midollo spinale.
Paraplegia: etimologia del termine
Paraplegia (accento sulla “i”) è una parola che deriva dal greco παραπληγία, composto da παρα- (“para” che significa “vicino, intorno a”) e -πληγία (“plegìa” che significa “colpisco”).
Diffusione di paraplegia e tetraplegia in Italia
In Italia ogni anno si verificano mediamente 906 nuovi casi di paraplegia all’anno, 625 di tetraplegia, con i seguenti rapporti: il 67% di origine traumatica di cui il 53% rappresentati da incidenti stradali, il 21% da cadute, il 10% da incidenti sul lavoro e il 33% di origine non traumatica. Il rapporto maschi/femmine è 4:1 ed è stato rilevato un incremento annuo di 20/25 nuovi casi, con età compresa tra 10 e 40 anni (picco intorno ai 20), con circa 80 mila persone con lesione midollare attualmente residenti nel nostro paese.
Cause di paraplegia
La lesione midollare che provoca paraplegia è sottostante alla prima vertebra toracica (T1). Tale lesione può essere provocata da svariate cause:
- lesioni infettive;
- lesioni traumatiche della zona lombare o dorsale del midollo spinale, ad esempio in incidenti stradali o spirtivi;
- disciti;
- tumori;
- lesioni vascolari;
- sclerosi a placche;
- da malformazioni congenite del canale midollare, come nella spina bifida.
Sintomi di paraplegia
I sintomi principali connessi a una paraplegia possono verificarsi anche immediatamente dopo la lesione del midollo spinale, ad esempio nelle lesioni da trauma. Variano molto in base alla gravità della lesione. Essi comprendono:
- paralisi degli arti inferiori;
- deficit di movimento;
- riflessi più lenti del solito;
- disturbi intestinali;
- incontinenza urinaria e fecale;
- difficoltà respiratorie;
- sterilità ed infertilità;
- disfunzione erettile;
- alterazione della sensibilità orgasmica;
- alterazione nell’eiaculazione (aneiaculazione, eiaculazione retrograda, astenospermia…).
Leggi anche: Paraplegia: erezione, disfunzione erettile ed eiaculazione
A livello della lesione si ha:
- distruzione completa delle cellule nervose;
- rottura dell’arco riflesso;
- paralisi flaccida dei muscoli innervati dai segmenti del midollo spinale che sono stati distrutti.
Leggi anche:
- Differenze tra sclerosi laterale amiotrofica (SLA) e sclerosi multipla
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
Disturbi motori nella paraplegia
Nelle lesioni midollari si hanno quadri clinici diversi a seconda che il danno sia completo o meno. Una lesione midollare fa sì che nei muscoli innervati dai segmenti midollari sottolesionali compaia un’impossibilità al reclutamento volontario delle unità motorie. Queste ultime, che sono anatomicamente integre, terminata la fase di shock spinale (da 1 settimana ad alcuni mesi), saranno soggette ad una abnorme attività (spasticità) per il deficit del controllo motorio soprasegmentale.
Disturbi della sensibilità nella paraplegia
In seguito ad una lesione midollare tutti i tipi della sensibilità possono essere più o meno compromessi. L’anestesia o ipoestesia può interessare in misura diversa la sensibilità:
- tattile superficiale e profonda;
- dolorifica;
- pressoria;
- termica;
- statestesica;
- cinestesica.
La persona con lesione midollare può accusare dolori che si possono distinguere in:
- dolori vertebrali;
- dolori metamerici di origine radicolare;
- dolori sottolesionali non hanno distribuzione metamerica, si tratta di parestesie dolorose tipo pizzicori, formicolii, la cui origine è incerta;
- dolori viscerali proiettati in genere rapporto (poco chiaro) alla distensione di un organo cavo (vescica, intestino);
- dolori psicogeni.
Disturbi respiratori nella emiplegia
Nel paziente con emiplegia si verifica una modificazione del meccanismo della respirazione dopo una lesione midollare. I deficit respiratori che si vengono ad instaurare originano sostanzialmente dai seguenti fattori:
- paralisi completa o deficit della muscolatura inspiratoria ed espiratoria;
- alterazione della meccanica toraco-addominale;
- riduzione della compliance polmonare;
- riduzione della compliance della parete toracica.
Conseguenze e complicazioni
La paraplegia porta purtroppo con sé varie problematiche legate alla riduzione della mobilità, con diminuzione della qualità della vita del paziente. La gravità della paralisi dipende dal grado di lesione cui è stato sottoposto il midollo spinale. Molte persone affette da paraplegia sono obbligati all’uso di sedie a rotelle per muoversi. In seguito alla diminuzione o perdita delle funzioni degli arti inferiori, la paraplegia può comportare anche una serie di complicazioni mediche che includono:
- lesioni da pressione;
- trombosi;
- polmonite;
- danni mio-osteo-articolari: limitazioni articolari, retrazioni muscolo-tendinee;
- complicanze psicologiche: disturbo post traumatico da stress, depressione, pensieri suicidari;
- complicazioni nervose.
Leggi anche:
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
- Diplegia: definizione, cause e sintomi
- Differenza tra frattura di LeFort I, II e III
Diagnosi
La persona ferita e colpita da presunta paraplegia va urgentemente ricoverata presso una struttura dotata di unità spinale. Un team specializzato provvederà ad effettuare rapidamente approfonditi esami per individuare la collocazione della lesione e valutarne il grado di gravità attraverso test neurologici, TAC, analisi radiologiche con liquido di contrasto alle membrane delle meningi, oltre a stimolazioni magnetiche del cranio per valutare la funzionalità dei circuiti che riconducono al Sistema Nervoso Centale.
Cura e riabilitazione nel paziente con paraplegia
L’obiettivo generale del trattamento riabilitativo in Unità Spinale o nei Centri Riabilitativi consiste nell’aiutare la persona con lesione midollare (plm) a raggiungere la massima autonomia/indipendenza possibile nelle attività della vita quotidiana in relazione alle potenzialità residue (tipo e livello di lesione), all’età, alle condizioni generali della persona, alla presenza o meno di complicanze, alla motivazione, al sostegno della famiglia. Il paziente che afferisce all’Unità Spinale o ai Centri di Riabilitazione chiede l’ottimizzazione delle proprie risorse onde riprendere, degnamente, il suo posto nella società. Come un preparatore atletico, il fisioterapista deve far raggiungere alla plm le capacità fisiche che le permettano, sotto la guida dell’équipe riabilitativa, di compiere il gesto funzionale. All’interno del processo riabilitativo l’intervento si esplica fondamentalmente in due ambiti:
1) RIEDUCATIVO
Finalizzato al recupero della massima capacità funzionale attraverso:
- il recupero neurologico se esso si verifica;
- il rafforzamento della muscolatura rimasta integra;
- la ricerca di compensi e strategie motorie che permettono il riapprendimento e la riacquisizione di abilità funzionali nelle attività quotidiane, lavorative, luduche, etc.;
- l’individuazione di strategie di coping che promuovono il “riadattamento” all’evento disabilità.
2) EDUCATIVO
Finalizzato alla conoscenza e corretta gestione delle problematiche inerenti la lesione midollare (educazione sanitaria).
Le tecniche riabilitative più usate per tentare il recupero delle funzioni neurologiche sono:
- Metodo Kabat;
- Metodo Bobath;
- Metodo Perfetti.
A queste si aggiungono:
- Mobilizzazioni articolari;
- Stretching;
- Terapia respiratoria;
- Trattamento di disturbi sfinterici;
- Terapia occupazionale.
Leggi anche:
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Differenza tra emiparesi ed emiplegia
- Differenza tra emiplegia destra e sinistra
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra paraplegia e diplegia
- Classificazione generale delle paresi e delle plegie
- Differenza tra paralisi e paresi
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Differenza tra ictus ischemico ed emorragico
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Coma da emorragia cerebrale: quanto può durare?
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Cosa sente chi è in coma?
- Differenza tra afasia di Broca e di Wernicke
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Tipi e grandezza degli aneurismi cerebrali
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Diagnostica per immagini nell’aneurisma cerebrale
- Differenza tra emicrania e cefalea
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Com’è fatto il cuore, a che serve e come funziona?
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Cervelletto: le lesioni cerebellari più comuni
- Cosa si prova morendo: il racconto di una infermiera
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
