L’anosognosia (o nosoagnosia) è un disturbo neurologico e psicologico caratterizzato dalla mancata capacità del paziente di riconoscere e riferire di avere un deficit neurologico o neuropsicologico. Il paziente non è in “cattiva fede”: non è realmente consapevole del suo stato di malattia e manifesta invece in buona fede la ferma convinzione di possedere ancora le capacità che in realtà ha oggettivamente perso in seguito a lesione cerebrale, perdita che è assolutamente certa dal punto di vista scientifico. Messo “con le spalle al muro” a confronto con i suoi deficit, il paziente mette in atto delle confabulazioni oppure delle spiegazioni assurde, incoerenti con la realtà dei fatti, spesso delle vere e proprie fallacie logiche.
L’anosognosia (o nosoagnosia) è un disturbo neurologico e psicologico caratterizzato dalla mancata capacità del paziente di riconoscere e riferire di avere un deficit neurologico o neuropsicologico. Il paziente non è in “cattiva fede”: non è realmente consapevole del suo stato di malattia e manifesta invece in buona fede la ferma convinzione di possedere ancora le capacità che in realtà ha oggettivamente perso in seguito a lesione cerebrale, perdita che è assolutamente certa dal punto di vista scientifico. Messo “con le spalle al muro” a confronto con i suoi deficit, il paziente mette in atto delle confabulazioni oppure delle spiegazioni assurde, incoerenti con la realtà dei fatti, spesso delle vere e proprie fallacie logiche.
Caratteristiche della anosognosia
Nei casi di cecità corticale si osserva una convinzione del paziente di vedere efficientemente, convinzione mantenuta anche quando non riesce a descrivere oggetti che gli sono presentati tramite canale visivo. Si può verificare anosognosia anche per afasia, emiplegia, e altre sindromi da lesione cerebrale. L’anosognosia è un disturbo selettivo: in pazienti affetti da diverse sindromi, per esempio cecità corticale ed emiplegia, può verificarsi una dissociazione ad esempio tra consapevolezza per la prima ed anosognosia per la seconda, oppure un paziente emiplegico può essere anosognosico riguardo soltanto ad uno degli arti paralizzati. Questi fatti suggeriscono che la consapevolezza non sia un processo monolitico e sovraordinato rispetto alle varie funzioni cerebrali, ma al contrario potrebbe risultare dall’integrazione di diversi moduli con domini distinti. Il deficit di consapevolezza può manifestarsi in assenza di disturbi di memoria, del ragionamento o di degenerazione cognitiva, cioè le altre capacità critiche dei pazienti sono intatte.
Valutazione e test della anosognosia
La valutazione dell’anosognosia si è basata, fin dalla metà dell’800, sull’osservazione del comportamento del paziente e su interviste più o meno strutturate, nelle quali l’esaminatore pone domande, dapprima generali e poi sempre più circostanziate ed esplicite. Un esempio di intervista prevede una valutazione da 0 (assenza di anosognosia) a 4 (deficit anosognosico), dove l’esaminatore valuta quanto segue:
- Il paziente riferisce il deficit spontaneamente;
- Il paziente riconosce il deficit solo dopo una domanda generale relativa al distretto compromesso;
- Il paziente riconosce il deficit dopo domanda specifica relativa al distretto compromesso;
- Il paziente riconosce il deficit dopo dimostrazione con esame neurologico;
- Il paziente non riconosce il deficit.
L’anosognosia può essere esaminata anche attraverso un’autovalutazione con l’ausilio di scale Likert, nelle quali le domande possono essere come quella che segue: “Rispetto a dieci anni fa, come sono le sue capacità complessive, di vestirsi da solo, cucinare da solo?”. L’autovalutazione del paziente viene in genere confrontata con quella di un familiare informato e la differenza tra i due punteggi, indica se il paziente sovra-stima o sotto-stima le proprie prestazioni. La valutazione può essere anche esaminata chiedendo al paziente di assumere una prospettiva in terza persona.
Anosognosia e Sindrome neglect
La “Sindrome neglect”, anche chiamata negligenza spaziale unilaterale, è spesso associata ad anosognosia: il paziente riferisce che vede, esplora, ed effettua movimenti corretti nello spazio controlaterale rispetto al lato della lesione (controlesionale), mentre ciò non si verifica. Per approfondire, leggi: Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
Trattamento e riabilitazione nella anosognosia
Non esiste ad oggi un trattamento farmacologico o chirurgico che possa risolvere definitivamente il problema, tuttavia tale patologia non è necessariamente irreversibile: si può verificare recupero dell’anosognosia in maniera spontanea o anche tramite riabilitazione. Quest’ultima – per la verità – è resa spesso estremamente difficoltosa dal fatto che il paziente anosognosico è meno motivato a recuperare deficit dal momento che non sono, né riescono facilmente a diventare, consapevoli della propria malattia e dei relativi deficit. La riabilitazione deve essere svolta da personale medico, psicoterapico e fisioterapico altamente specializzato. In altri casi invece l’anosognosia non viene recuperata, o è recuperata solo in modo superficiale. La presenza di anosognosia ha tuttavia un valore prognostico negativo e può interferire con gli eventuali trattamenti riabilitativi.
Leggi anche:
- Differenza tra afasia di Broca e di Wernicke
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
Cause della anosognosia
Le anosognosie sono un fenomeno molto complesso, ancora non chiaramente compreso dalla medicina e dalla psicologia. Da una parte, può risultare difficoltosa la comprensione della malattia; d’altra parte, queste mettono direttamente in collegamento un fenomeno di alto livello cognitivo (la coscienza) con disturbi che di solito sono di natura organica.
- Secondo la neurobiologia, alcuni autori suggeriscono che una copia dell’informazione in ingresso (ossia una percezione) è inviata direttamente a un centro di coscienza. Nonostante il fatto che la percezione non sia realmente elaborata dalla zona cerebrale lesionata, il paziente reagirebbe come se ci si trovasse in questo caso.
- Secondo Antonio Damasio i pazienti sarebbero impossibilitati dal danno cerebrale ad accedere agli input corporei attuali e farebbero affidamento alle rappresentazioni dello stato dell’organismo premorboso. La sua teoria risulta esplicativa per anosognosia e anosodiaforia, ma anche per l’affettività inadeguata alla propria condizione che si osserva nei pazienti, in quanto secondo James-Lange, a cui Damasio si rifà, le emozioni non sono altro che percezioni dello stato attuale del corpo.
- Un’altra spiegazione è possibile dal punto di vista psicodinamico: l’ipotesi sarebbe che un meccanismo di difesa entri in gioco per preservare il paziente. Ciò non rende, però, conto dell’asimmetria emisferica, per la quale il disturbo neurologico con concomitante anosognosia è associato più spesso a lesioni destre e raramente a lesioni sinistre; inoltre non spiega la selettività dell’anosognosia.
Etimologia della anosognosia
Il termine, che deriva dal greco, significa letteralmente mancanza di conoscenza sulla malattia. Per la precisione, nosos significa malattia, e gnosis sta per conoscenza. Il prefisso a- privativo dona al tutto il significato di assenza. La parola fu coniata da Joseph Babinski nel 1914.
Leggi anche:
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Coma da emorragia cerebrale: quanto può durare?
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
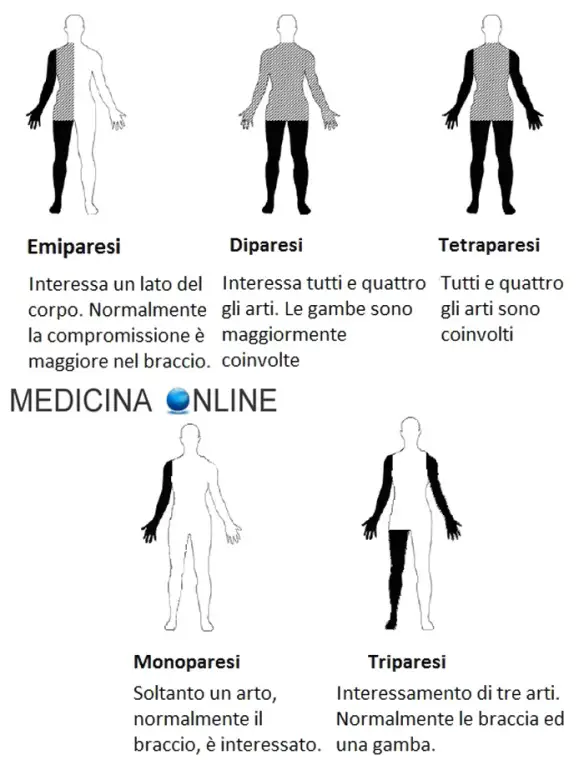
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Differenza tra ictus ischemico ed emorragico
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Cosa sente chi è in coma?
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Tipi e grandezza degli aneurismi cerebrali
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Diagnostica per immagini nell’aneurisma cerebrale
- Differenza tra emicrania e cefalea
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Com’è fatto il cuore, a che serve e come funziona?
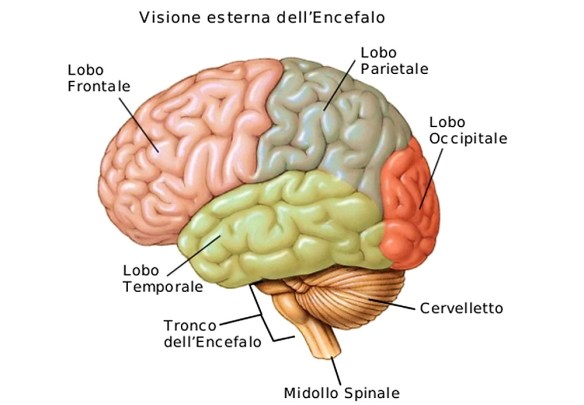
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Cervelletto: le lesioni cerebellari più comuni
- Cosa si prova morendo: il racconto di una infermiera
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi articoli, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto.
L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto. Si ha una emorragia cerebrale in conseguenza alla rottura di un vaso sanguigno che trasporta sangue al tessuto cerebrale, con la conseguenza che le cellule celebrali deperiscono e muoiono a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale rottura può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale.
Si ha una emorragia cerebrale in conseguenza alla rottura di un vaso sanguigno che trasporta sangue al tessuto cerebrale, con la conseguenza che le cellule celebrali deperiscono e muoiono a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale rottura può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale. La negligenza spaziale unilaterale (NSU), nota anche come eminattenzione spaziale o Sindrome neglect o eminegligenza spaziale unilaterale, è un disturbo della cognizione spaziale nel quale, a seguito di una lesione cerebrale, il paziente ha difficoltà ad esplorare lo spazio controlaterale alla lesione e non è consapevole degli stimoli presenti in quella porzione di spazio esterno o corporeo e dei relativi disordini funzionali. Più frequentemente la lesione è situata nell’emisfero destro ed il deficit si manifesta in un’incapacità di orientare l’attenzione in direzione opposta alla lesione quindi verso sinistra. Le principali teorie che tentano di spiegare a livello funzionale la negligenza spaziale unilaterale sono:
La negligenza spaziale unilaterale (NSU), nota anche come eminattenzione spaziale o Sindrome neglect o eminegligenza spaziale unilaterale, è un disturbo della cognizione spaziale nel quale, a seguito di una lesione cerebrale, il paziente ha difficoltà ad esplorare lo spazio controlaterale alla lesione e non è consapevole degli stimoli presenti in quella porzione di spazio esterno o corporeo e dei relativi disordini funzionali. Più frequentemente la lesione è situata nell’emisfero destro ed il deficit si manifesta in un’incapacità di orientare l’attenzione in direzione opposta alla lesione quindi verso sinistra. Le principali teorie che tentano di spiegare a livello funzionale la negligenza spaziale unilaterale sono: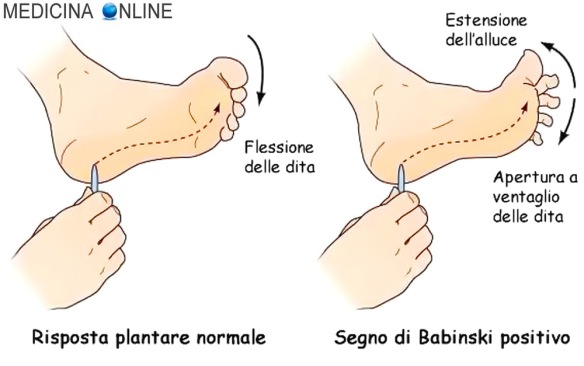
 Le classificazioni di un coma sono numerose; una delle più pratiche che fa riferimento alla sua “profondità” è la seguente:
Le classificazioni di un coma sono numerose; una delle più pratiche che fa riferimento alla sua “profondità” è la seguente: