Eupnea
Con il termine “eupnea” si intende una frequenza respiratoria normale, che nell’adulto si attesta in un intervallo di valori tra i Continua a leggere


Con il termine “eupnea” si intende una frequenza respiratoria normale, che nell’adulto si attesta in un intervallo di valori tra i Continua a leggere
 Con il termine “iperventilazione” in medicina si intende un aumento della frequenza degli atti respiratori in condizioni di riposo, volontario o Continua a leggere
Con il termine “iperventilazione” in medicina si intende un aumento della frequenza degli atti respiratori in condizioni di riposo, volontario o Continua a leggere
 Esiste un segnale che indica che il paziente sta per morire? Secondo un medico statunitense tale segnale premonitore esiste e si chiama “rantolo della morte” (in inglese “death rattle“) che consiste in un Continua a leggere
Esiste un segnale che indica che il paziente sta per morire? Secondo un medico statunitense tale segnale premonitore esiste e si chiama “rantolo della morte” (in inglese “death rattle“) che consiste in un Continua a leggere
 Sia il termine “asfissia” che “soffocamento” indicano la stessa cosa: la condizione nella quale la normale respirazione di un individuo è Continua a leggere
Sia il termine “asfissia” che “soffocamento” indicano la stessa cosa: la condizione nella quale la normale respirazione di un individuo è Continua a leggere
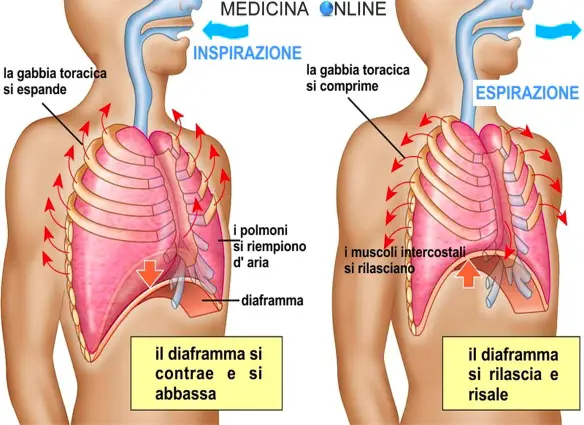
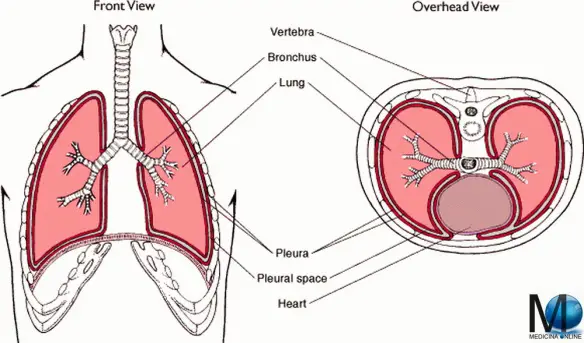 La respirazione è il fisiologico atto con cui si introduce ossigeno nell’organismo e nel contempo si emette biossido di carbonio. La respirazione normalmente ha un andamento costante: la frequenza respiratoria negli adulti normalmente si attesta su un range di valori tra i 16 ed i 20 atti respiratori al minuto a riposo. Sotto i 12 atti respiratoti al minuto si parla di bradipnea, mentre sopra i 20 si parla di tachipnea. Ricordiamo che un “atto respiratorio” di un adulto a riposo dura generalmente circa 3-4 secondi ed è fondamentalmente costituito da:
La respirazione è il fisiologico atto con cui si introduce ossigeno nell’organismo e nel contempo si emette biossido di carbonio. La respirazione normalmente ha un andamento costante: la frequenza respiratoria negli adulti normalmente si attesta su un range di valori tra i 16 ed i 20 atti respiratori al minuto a riposo. Sotto i 12 atti respiratoti al minuto si parla di bradipnea, mentre sopra i 20 si parla di tachipnea. Ricordiamo che un “atto respiratorio” di un adulto a riposo dura generalmente circa 3-4 secondi ed è fondamentalmente costituito da:
Nel respiro spontaneo di un soggetto normale le fasi inspiratorie durano circa la metà del tempo delle fasi espiratorie. Nell’anziano gli atti respiratori normali potrebbero essere lievemente diversi (spesso aumentati). Per approfondire leggi anche: Differenza tra inspirazione e espirazione: l’atto respiratorio
In assenza di strumentazione specifica, misurare la frequenza respiratoria è abbastanza semplice anche per personale non sanitario. Chiedi alla persona di sedersi con la schiena ben dritta. Se devi rilevare il parametro di un neonato, fallo sdraiare supino su una superficie solida. Utilizza un cronometro per tenere traccia del minuto: conta quante volte il petto della persona si solleva e si abbassa nell’arco dei 60 secondi (se hai bisogno urgentemente del valore, conta gli atti respiratori di 30 secondi e poi moltiplica per 2 il valore, tuttavia questa misurazione può essere meno accurata). Per migliorare l’accuratezza del risultato, dovresti ripetere il test almeno tre volte e calcolare il valore medio.
Se noti che la persona in esame sta respirando ad un ritmo maggiore o inferiore rispetto al normale e non ha svolto attività fisica né ha fumato, mangiato, assunto droghe, significa che potrebbe esserci qualche problema. Ricordiamo ancora una volta che la frequenza respiratoria negli adulti normalmente si attesta su un range di valori tra i 16 ed i 20 atti respiratori al minuto a riposo (più elevati nei bambini). Sotto i 12 atti respiratoti al minuto si parla di bradipnea, mentre sopra i 20 si parla di tachipnea, ma sia bradipnea che tachipnea possono essere non solo patologici, ma anche fisiologici (ad esempio rispettivamente negli sportivi allenati e in soggetti sani sotto sforzo. Se tuttavia noti alterazioni nella frequenza respiratoria, controlla se:
Importante: una bradipnea diventa “spiccata” gli atti respiratori scendono a meno di 9 al minuto, fatto che può compromettere alcune funzioni vitali e mettere a rischio la vita stessa del soggetto. Qualora la frequenza respiratoria scenda al di sotto dei 6 atti al minuto è necessario effettuare la respirazione assistita. Leggi anche: Respirazione artificiale bocca a bocca: quando farla e come farla
Se noti alterazioni inspiegabili ed importanti della frequenza respiratoria e non sai esattamente cosa fare, non perdere tempo e componi immediatamente il numero unico di emergenza per chiedere soccorso medico: 112.
Il rilevamento della frequenza respiratoria può essere effettuato in qualsiasi momento della giornata, tuttavia, per fare un corretto raffronto, sarebbe bene misurarla sempre nello stesso orario e nelle stesse condizioni, annotando il risultato su un taccuino. E’ preferibile effettuare la misurazione la mattina, appena alzati e dopo essere rimasti a sedere per qualche minuto (lasciar passare almeno un quarto d’ora dall’ultimo sforzo effettuato). E’ inoltre preferibile misurare la frequenza respiratoria lontano dai pasti, dall’assunzione di caffè e dall’aver fumato una sigaretta (è preferibile lasciar passare almeno mezz’ora da caffè e sigaretta). E’ importante anche ricordare che una forte emozione, uno stress o l’uso di droghe, potrebbe aumentare la frequenza degli atti respiratori. Ricordate che ad alte quote la frequenza respiratoria tende ad aumentare all’aumentare dell’altitudine a causa della progressiva maggiore rarefazione dell’ossigeno. Infine se informi l’individuo di quello che stai facendo, è possibile che questi – specie se ansioso – cambi inconsciamente il ritmo respiratorio senza accorgersene dal momento che la frequenza respiratoria può essere volontariamente modificata dal soggetto, quindi sarebbe preferibile misurarla quando l’individuo è ignaro della misurazione.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
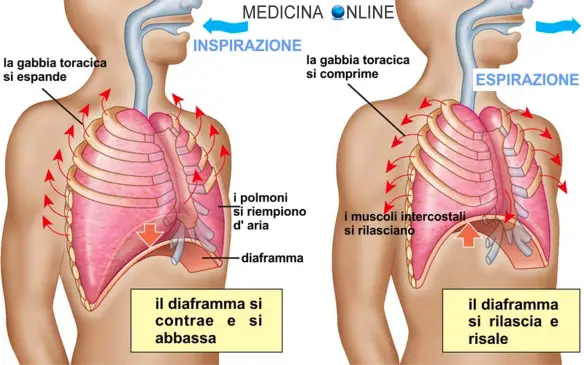
La respirazione è il fisiologico atto con cui si introduce ossigeno nell’organismo e nel contempo si emette biossido di carbonio. La respirazione normalmente ha un andamento costante: la frequenza respiratoria negli adulti normalmente si attesta su un range di valori tra i 16 ed i 20 atti respiratori al minuto a riposo. Sotto i 16 atti respiratori al minuto si parla di bradipnea, mentre sopra i 20 si parla di tachipnea. Ricordiamo che un “atto respiratorio” di un adulto a riposo dura generalmente circa 3-4 secondi ed è fondamentalmente costituito da:
Nel respiro spontaneo di un soggetto normale le fasi inspiratorie durano circa la metà del tempo delle fasi espiratorie. Nell’anziano gli atti respiratori normali potrebbero essere lievemente diversi (spesso aumentati). Per approfondire leggi anche: Differenza tra inspirazione e espirazione: l’atto respiratorio
Ricordate che ad alte quote la frequenza respiratoria tende ad aumentare all’aumentare dell’altitudine a causa della progressiva maggiore rarefazione dell’ossigeno.
I valori fin qui espressi valgono per gli adulti: all’atto della nascita e per i primi anni di vita del bambino essa è anche di molto superiore arrivando fisiologicamente anche al di sopra dei 30 respiri al minuto. Nel neonato e per tutto il primo anno di età, la frequenza respiratoria è infatti mediamente di circa 45 atti al minuto; successivamente diminuisce in maniera progressiva, tanto che a 5 anni è pari a circa 20-25 respiri al minuto, arrivando ad attestarsi tra i 16 ed i 20 atti respiratori al minuto negli adolescenti durante la pubertà, valore che permane nell’età adulta. Ecco una pratica tabella con tutti i range normali per età:
Con il termine tachipnea (in inglese tachypnea o tachypnoea) si intende un grande aumento della frequenza respiratoria rispetto alla norma, al di sopra dei 20 atti respiratori al minuto nelle persone adulte. L’aumento della frequenza respiratoria è fisiologico in caso di emozioni intense (ad esempio terrore, espressione del “combatti o fuggi“) o di grandi sforzi, ma anche in caso di sforzi lievi ma protratti nel tempo. La tachipnea patologica si osserva a volte nei neonati prematuri (tachipnea transitoria del neonato) ed in molte altre patologie: nell’insufficienza respiratoria o cardiaca, negli stati febbrili, nelle turbe dei centri respiratori, nelle polmoniti, nelle sindromi dolorose della pleura e della parete toracica.
Con “tachipnea transitoria del neonato” (anche chiamata “Sindrome del polmone umido neonatale”) si intende un disturbo respiratorio del neonato caratterizzato da respirazione accelerata e cianosi (colorito bluastro della pelle del bimbo). La diagnosi viene effettuata tramite radiografia del torace e la terapia consiste nella somministrazione di ossigeno o – nei casi più gravi – nella ventilazione meccanica. Il respiro tende a normalizzarsi alcuni giorno dopo il verificarsi della sindrome.
Leggi anche:
Con il termine bradipnea si intende una grande diminuzione della frequenza respiratoria rispetto alla norma, al di sotto dei 16 atti respiratori al minuto nelle persone adulte. Una bradipnea diventa “spiccata” se gli atti respiratori scendono a meno di 9 al minuto, fatto che può compromettere alcune funzioni vitali e mettere a rischio la vita stessa del soggetto. Qualora la frequenza respiratoria scenda al di sotto dei 6 atti al minuto è necessario effettuare la respirazione assistita. Leggi anche: Respirazione artificiale bocca a bocca: quando farla e come farla
Una bradipnea può essere patologica (determinata da varie patologie cardiache, respiratorie e neurologiche o dall’assunzione di droghe) ma può anche essere fisiologica, ad esempio nel caso di atleti molto allenati, sub ed apneisti.
Dato che nel bambino la frequenza respiratoria cambia a seconda dell’età e quindi di conseguenza anche la bradipnea viene definita diversamente a seconda dei casi dei casi:
| Età | |
| Fino a 1 anno | < 30 respiri per minuto |
| 1-3 anni | < 25 respiri per minuto |
| 3-12 anni | < 20 respiri per minuto |
| Oltre i 12 anni | < 16 respiri per minuto |
Leggi anche:
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
 Una notizia che spaventerà i più ipocondriaci, ma non solo, visto che in questo momento quasi 1 italiano su 10 è a casa con l’influenza: non servono colpi di tosse o starnuti a diffondere l’influenza: basta la semplice… aria. Sviluppare la malattia è molto più facile di quello che pensiamo, almeno secondo una ricerca realizzata dall’Università del Maryland e pubblicato sulla rivista scientifica PNAS Magazine.
Una notizia che spaventerà i più ipocondriaci, ma non solo, visto che in questo momento quasi 1 italiano su 10 è a casa con l’influenza: non servono colpi di tosse o starnuti a diffondere l’influenza: basta la semplice… aria. Sviluppare la malattia è molto più facile di quello che pensiamo, almeno secondo una ricerca realizzata dall’Università del Maryland e pubblicato sulla rivista scientifica PNAS Magazine.
Donald Milton, capo della ricerca, ha così spiegato la “novità”: “Abbiamo scoperto che i casi di influenza hanno contaminato l’aria che li circonda con un virus infettivo grazie al respiro, senza tossire o starnutire. Le persone con l’influenza generano aerosol contagiosi (minuscole goccioline che rimangono sospese nell’aria per lungo tempo) anche quando non tossiscono e specialmente durante i primi giorni di malattia. Quindi quando qualcuno sente che sta prendendo l’influenza dovrebbe stare a casa e non rimanere sul posto di lavoro ad infettare gli altri”.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
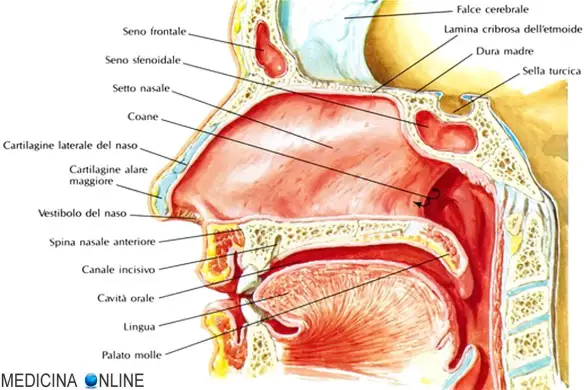
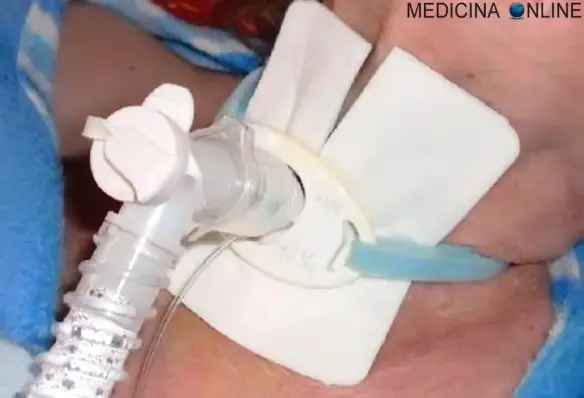 Con “tracheostomia” in campo medico si intende un procedura chirurgica utilizzata per creare un’apertura (o stoma) sul collo, a livello della trachea. Tale operazione si esegue congiungendo i margini di un’incisione cutanea, praticata sul collo, al tubo tracheale, anch’esso forato. Una volta collegate le due aperture, si infila un piccolo tubo, detto cannula tracheostomica, che consente di convogliare aria nei polmoni e di respirare. La tracheostomia è, solitamente, un rimedio a lunga permanenza.
Con “tracheostomia” in campo medico si intende un procedura chirurgica utilizzata per creare un’apertura (o stoma) sul collo, a livello della trachea. Tale operazione si esegue congiungendo i margini di un’incisione cutanea, praticata sul collo, al tubo tracheale, anch’esso forato. Una volta collegate le due aperture, si infila un piccolo tubo, detto cannula tracheostomica, che consente di convogliare aria nei polmoni e di respirare. La tracheostomia è, solitamente, un rimedio a lunga permanenza.La tracheostomia, solitamente, si mette in pratica quando un individuo non riesce più a respirare adeguatamente, a causa di un disturbo di salute o di un’ostruzione delle vie aeree.
Le principali situazioni che richiedono la tracheostomia sono tre:
L’insufficienza respiratoria è una condizione in cui un individuo ha difficoltà a respirare o non respira affatto. I casi di insufficienza respiratoria, che necessitano di tracheostomia, sono provocati dalle seguenti circostanze:
Le vie aeree superiori possono bloccarsi per diverse ragioni. La tracheostomia diventa fondamentale quando l’ostruzione è permanente.
Ostruzioni permanenti sono provocate da traumi, infezioni gravi e reazioni allergiche severe, che restringono la gola; oppure da un tumore della bocca, della laringe o della ghiandola tiroide.
La cannula tracheostomica, in questi frangenti, serve a bypassare un ostacolo che si trova a monte.
Nelle vie aeree inferiori o nei polmoni, può accumularsi del liquido, il quale, oltre a ridurre le capacità respiratorie di un individuo, può dare il via a un’infezione.
Tramite la tracheostomia, si ristabilisce la respirazione e si ripuliscono le vie aeree che hanno accumulato il fluido. La raccolta di liquido può avvenire per i seguenti motivi:
La tracheostomia viene praticata, solitamente, come rimedio permanente, in tutte quelle situazioni (gravi o non gravi) in cui non è previsto un recupero delle normali capacità respiratorie. Tuttavia, se i disturbi respiratori sono curabili, può rappresentare una soluzione temporanea, ma di discreta durata, applicata in attesa che il paziente guarisca: quando la patologia è stata curata, la tracheostomia può essere rimossa.
Leggi anche:
Incidono sicuramente sulla buona riuscita dell’intervento i seguenti fattori:
La tracheostomia prevede, salvo eccezioni, l’anestesia generale; pertanto, nel giorno dell’intervento, bisogna presentarsi a digiuno da diverse ore (in genere, dalla sera precedente). Inoltre, è bene munirsi di tutto ciò che potrebbe servire durante il ricovero (che è di diversi giorni) e, in base ai consigli medici, interrompere l’assunzione di determinati farmaci (per esempio, gli anticoagulanti), in quanto questi potrebbero far insorgere delle complicazioni. Come ogni operazione chirurgica, anche la tracheostomia richiede un check-up preoperatorio, che serve a valutare lo stato di salute del paziente e se questo è in grado di sopportare l’operazione.
La tracheostomia può essere svolta sia come intervento programmato sia come soluzione d’emergenza. Quando è programmata, c’è il tempo per preparare l’operazione nei minimi dettagli e ricorrere all’anestesia generale; quando, invece, è un rimedio d’emergenza, il tempo a disposizione è poco, l’anestesia è locale e bisogna agire rapidamente, se si vuole salvare la vita del paziente.
L’anestesia generale prevede l’uso di anestetici e antidolorifici, che rendono il paziente incosciente e insensibile al dolore. La somministrazione di questi farmaci, effettuata per via endovenosa e/o tramite inalazione, avviene prima e per tutta la durata dell’intervento chirurgico. A operazione conclusa, infatti, si cessa il trattamento farmacologico, per consentire al paziente di riprendere i sensi. Al risveglio, è probabile che l’individuo operato si senta confuso: è un effetto normale degli anestetici, che nel giro di poche ore svanisce progressivamente.
L’intervento programmato si può eseguire in due modi diversi: tramite una tracheostomia percutanea o tramite una tracheostomia a cielo aperto.
L’intervento di tracheostomia a cielo aperto si svolge in sala operatoria. La tracheostomia percutanea ha il vantaggio, rispetto a quella a cielo aperto, di essere minimamente invasiva. Tuttavia, non è sempre sicura e attuabile in tutte le situazioni. Infatti, la tracheostomia a cielo aperto è l’unica soluzione quando:
Le classiche situazioni che richiedono la tracheostomia d’emergenza, sono quelle in cui il paziente soffre di insufficienza respiratoria. Come detto, l’anestesia è (quasi sempre) locale, perché non c’è il tempo materiale per agire in altra maniera, e l’operazione può avvenire anche in un reparto ospedaliero ben attrezzato. L’esecuzione è del tutto analoga a quella prevista dalla tracheostomia a cielo aperto, con la sola differenza che va eseguita con estrema rapidità. A tal proposito, per velocizzare la procedura, si pone un asciugamano arrotolato dietro le spalle del paziente disteso, in modo tale da raddrizzare il collo e facilitare la perforazione della trachea.
In genere, i pazienti, che si sottopongono a una tracheostomia d’emergenza, necessitano di essere ventilati meccanicamente, perché soffrono di un’insufficienza respiratoria grave e permanente. Terminato l’intervento, il paziente viene sottoposto a un esame radiologico del collo, che serve, al medico, per vedere se il tubo tracheostomico è stato inserito correttamente. Se non ci sono anomalie, il personale medico esegue una sorta di bendaggio attorno alla ferita, per proteggerla dagli agenti esterni (batteri in particolare), e applica del nastro sulla cannula, per fissare quest’ultima. Il ricovero ospedaliero può durare diversi giorni. La durata precisa non è quantificabile, in quanto ogni paziente rappresenta un caso a sé stante. In ogni caso, lo scopo è quello di monitorare il paziente, seguendo il decorso post-operatorio, e insegnargli come prendersi cura di sé, una volta dimesso dall’ospedale.
La qualità di vita dei pazienti, sottoposti a tracheostomia, può essere anche buona. Se, infatti, non si soffre di gravi patologie respiratorie o di qualche malattia neurodegenerativa, è possibile riprendere diverse attività quotidiane e condurre un’esistenza quasi normale. Chiaramente, serve un periodo di assestamento, per abituarsi nuovamente a parlare, a mangiare ecc con un tubo in trachea.
In condizioni gravi, le cose sono ben diverse: il malato dipende da una strumento per la ventilazione meccanica e, oltre a non respirare autonomamente, presenta altri disturbi. Il paziente tracheostomizzato può riprendere la maggior parte delle normali attività quotidiane, purché lo faccia in modo graduale. In genere, per almeno sei settimane, è bene evitare le mansioni più pensanti: questo lasso di tempo serve ad abituarsi alla presenza della cannula.
È fondamentale ricordarsi che ogni mansione va svolta con estrema cura e proteggendo il tubo tracheostomico dalla polvere, dall’acqua e da qualsiasi altra particella dell’ambiente esterno. Il modo migliore per impedire che qualcosa entri nel tubo, è usare un foulard attorno al collo.
Ci si sta riferendo a individui tracheostomizzati affetti da disturbi respiratori relativamente lievi. La precisazione è d’obbligo, in quanto, per tutti coloro che soffrono di gravi disturbi respiratori o di patologie neurodegenerative, il ritorno alle normali attività quotidiane è irrealizzabile ed è reso tale da altri fattori.
Per poter parlare, bisogna che l’aria attraversi le corde vocali, poste a livello della laringe. In un individuo tracheostomizzato, questo passaggio d’aria non si verifica più, pertanto il paziente ha grosse difficoltà a parlare, specialmente dopo l’intervento.
Con determinati accorgimenti (per esempio, le valvole fonatorie), da applicare alla cannula, e con degli esercizi mirati, insegnati da un logopedista, è possibile riprendere a parlare in modo quasi normale.
Il tubo tracheostomico va pulito almeno un paio di volte al giorno. Durante il ricovero ospedaliero, se ne occupa il personale medico, ma, una volta a casa dall’ospedale, deve essere il paziente a prendersene cura.
Tutte le informazioni, relative alla pulizia della cannula tracheostomica, vengono fornite al momento del ricovero.
La tracheostomia, come si è detto, non è sempre un rimedio permanente.
Quando non è più necessaria, bisogna rimuovere il tubo, coprire la ferita con un foulard o una sciarpa e attendere che lo stoma si cicatrizzi. Possono volerci anche diverse settimane e il ricorso ad alcuni punti di sutura.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!