 Per ferita si intende l’interruzione traumatica di uno o più tessuti esterni o interni del corpo, causata da agenti esterni di varia natura che agiscono con modalità diversa.
Per ferita si intende l’interruzione traumatica di uno o più tessuti esterni o interni del corpo, causata da agenti esterni di varia natura che agiscono con modalità diversa.
Classificazione in base a percorso e profondità della ferita
In relazione al percorso e alla profondità le ferite possono essere distinte in:
- ferite superficiali: quando interessano esclusivamente lo strato cutaneo e sottocutaneo;
- ferite profonde: quando coinvolgono lo strato fasciale e le strutture che si trovano al disotto;
- ferite penetranti: quando creano un tramite tra l’esterno e una delle grandi cavità dell’organismo (cranica, toracica, addominale);
- ferite interne: quando interessano organi interni (fegato, milza, polmone, ecc.) a prescindere dal coinvolgimento delle strutture parietali che possono anche rimanere integre, come accade nei traumi chiusi.
Classificazione in base al grado di contaminazione della ferita
Un sistema di classificazione importante è quello che si basa sul grado di contaminazione delle ferite. È opportuno tuttavia precisare che la presenza di germi patogeni nella ferita non determina necessariamente una infezione della stessa.
- ferite pulite: sono definite tali le ferite di origine non traumatica e nel cui ambito non vi siano interruzioni di alcuni apparati: digestivo, respiratorio, uro-genitale;
- ferite pulite-contaminate: sono le ferite in cui uno degli apparati è interrotto ma sotto controllo e non vi siano segni apparenti di contaminazione. A questo gruppo appartengono interventi molto frequenti quali la colecistectomia o l’appendicectomia;
- ferite contaminate: gruppo nel quale vengono inserite le ferite traumatiche recenti e quelle aperte, le ferite con interruzione non controllata dell’apparato gastro-enterico, quelle in presenza di fenomeni infiammatori acuti ma non purulenti, le incisioni delle vie biliari e urinarie in presenza di bile e urine infette;
- ferite sporche: sono le ferite traumatiche aperte non recenti o quelle dovute a fenomeni perforativi o in presenza di infiammazioni pregresse purulente.
Classificazione in base al meccanismo che determina la ferita
In base al meccanismo che l’ha determinata, una ferita può essere da taglio, da punta o di altro tipo.
Ferite da taglio
Sono prodotte da agenti affilati quali coltelli, rasoi, schegge di vetro o metalliche, premuti e fatti scorrere su un tessuto corporeo. Si presentano rettilinee o ad ampia curvatura, più lunghe che profonde, con una caratteristica coda iniziale breve (tratto iniziale del contatto) e una coda finale più lunga (allontanamento del tagliente dal tessuto). Una caratteristica ferita da taglio è quella chirurgica da bisturi. Hanno i margini netti e sono, in genere, fortemente sanguinanti. L’entità dell’emorragia è legata al numero, al diametro e alla natura arteriosa o venosa dei vasi interrotti, elementi spesso in relazione sia con la profondità del taglio che con il distretto coinvolto. Risultano particolarmente sanguinanti, ad esempio, le ferite del cuoio capelluto, molto meno quelle della linea alba, struttura preferita, per questo motivo, nelle grandi incisioni laparotomiche. Le ferite da taglio spesso provocano un sanguinamento diffuso e puntiforme dei bordi, detto a nappo. Questo tipo di ferita, in particolare quella chirurgica che è più netta e regolare, va incontro a guarigione con ottimi risultati estetici. È condizione essenziale però che sia adeguatamente suturata e che non sia contaminata. In presenza di fenomeni settici concomitanti (intervento per appendicite acuta purulenta o per perforazione intestinale) o insorti nel decorso post-operatorio (infezione secondaria del sito chirurgico) anche la sutura più accurata non riesce ad evitare danni al normale processo di guarigione della ferita con possibili esiti cicatriziali antiestetici.
Leggi anche:
- Differenza tra arma bianca, da fuoco e da taglio
- Differenza tra arma da fuoco ed arma da sparo con esempi
- Differenza tra arma automatica e semiautomatica con esempi
- Elenco di varie tipologie di armi suddivise per tipo
- Differenza tra ergastolo e fine pena mai
- Rigor mortis (rigidità cadaverica): perché avviene e dopo quanto tempo dalla morte?
- Differenza tra omicidio primo e secondo grado, manslaughter e murder
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Differenza tra omicidio volontario, colposo e preterintenzionale
Ferite da punta
Sono prodotte da agenti vulneranti appuntiti quali spine, aghi, chiodi, spilli, infissi nel tessuto. Si presentano con un foro di entrata più o meno piccolo e un tragitto di lunghezza diversa e che ne determina la distinzione in: superficiali e profonde. Possono essere:
- trapassanti: quando attraversano completamente un segmento corporeo, quale un arto;
- penetranti: quando raggiungono una delle tre cavità: cerebrale, toracica o addominale;
- transfosse: quando la ferita penetrante presenta oltre al foro di entrata anche quello di uscita.
Le ferite da punta vanno incontro ad una rapida guarigione favorita dalla loro stessa conformazione che però implica anche maggiori rischi di:
- infezione: la penetrazione dell’oggetto all’interno della ferita può introdurre materiale inquinante: polvere, terriccio, brandelli di stoffa che a causa della forma stretta e allungata della lesione vengono trattenuti. L’impossibilità di una detersione naturale e la difficoltà di praticarne una chirurgica favorisce quindi le infezioni localizzate con formazione di ascessi. Questo vale nelle lesioni di natura traumatica, ma anche in quelle legate a procedimenti chirurgici (iniezioni, ago-aspirati, paracentesi) per la presenza abituale di germi patogeni sulla superficie cutanea o eventualmente sui presidi chirurgici impiegati. È per tale motivo che ogni atto operatorio va eseguito nel rispetto della più rigorosa antisepsi e dopo lunga e accurata disinfezione della cute;
- complicazione: la ferita da punta, essendo poco dolorosa e scarsamente sanguinante, tende in genere ad essere sottovalutata; inoltre è oggettivamente difficile stabilirne l’entità. Anche avendo a disposizione l’agente vulnerante non è possibile avere la certezza di quanto sia penetrato e quale direzione abbia seguito. Inoltre la sovrapposizione per scorrimento dei piani tissutali, dotati di elasticità diversa, una volta estratto l’oggetto appuntito, rende impossibile la definizione esatta del suo percorso. La stessa introduzione di uno specillo o di una sonda chirurgica scanalata che voglia seguire il tragitto può dare la sensazione, sbagliata, che esso sia più breve del reale, con conseguenze gravi. Un caso emblematico è quello delle ferite penetranti in addome ma non giudicate tali e quindi non ritenute meritevoli di ulteriori e più approfondite indagini. In questi casi le probabili lesioni degli organi interni comporteranno complicazioni gravi emorragiche o settiche con quadri clinici anche drammatici: addome acuto, shock.
Altre ferite
- ferite da punta e taglio: sono inferte da agenti vulneranti particolari quali pugnali, spade, lance nei quali si combinano l’azione di pressione e quella di strisciamento. Sono potenzialmente pericolose in quanto sono in grado di raggiungere più facilmente i piani profondi e le grandi cavità;
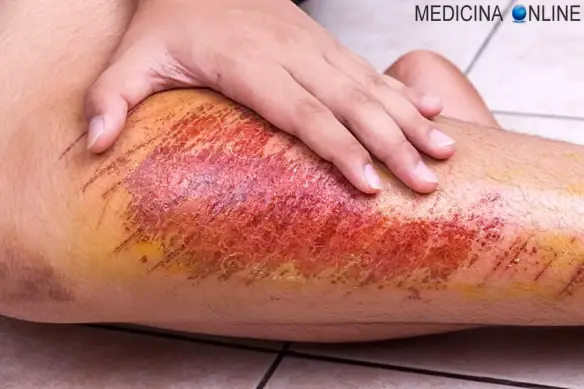
- ferite lacere: sono dovute ad un’azione di strappamento o stiramento, oltre che di taglio. Si presentano edematose con vaste ecchimosi, aree necrotiche e margini fortemente irregolari; in generale sono scarsamente sanguinanti. Hanno spiccata tendenza all’infezione e richiedono quindi un’accurata toilette chirurgica con asportazione dei lembi mortificati e irregolari. Non sempre è possibile suturarle, anzi, in determinati casi, è opportuno lasciare aperte in modo che guariscano per seconda intenzione;
- ferite contuse: sono conseguenza dell’azione vulnerante di oggetti smussi esercitata con energia sufficiente a vincere l’elasticità dei tessuti ma non quella dei vasi. L’area appare fortemente edematosa con ampie aree ecchimotiche;
- ferite lacero-contuse: questo tipo di ferita, che combina la natura di quelle lacere e di quelle contuse, rappresenta la lesione di natura traumatica più frequente. La loro caratteristica le rende particolarmente soggette all’infezione e di conseguenza a lunghi tempi di guarigione con esiti cicatriziali antiestetici;
- ferite da arma da fuoco: sono ferite dovute all’azione vulnerante dei proiettili lanciati dalle armi da fuoco: pistole, fucili, mitragliatrici o delle schegge da scoppio di ordigni esplosivi: bombe, mine, proiettili di mortaio.
- Nel primo caso le ferite sono caratterizzate da un foro di entrata relativamente piccolo, da un tragitto più o meno lungo e da un foro di uscita a margini estroflessi e di diametro maggiore (dovuto al corpo vulnerante che nel suo progredire crea una rosa di frammenti di tessuto e di osso che lo accompagnano). La gravità della ferita dipende alla forza viva del proiettile, dal distretto colpito, dal numero di organi interessati. Queste ferite hanno molte analogie con le ferite da punta e come queste vanno frequentemente incontro a infezione ed emorragie interne. Almeno inizialmente il dolore è modesto così come il sanguinamento esterno.
- Le ferite da scheggia somigliano a quelle lacero contuse aggravate dal fatto che la forza viva, in questi casi elevata, può determinare danni importanti fino alle conseguenze estreme definite di sfacelo traumatico.
Leggi anche:
- Differenza tra guarigione per prima, seconda e terza intenzione
- Differenza tra acqua ossigenata e disinfettante
- Betadine 10% soluzione cutanea antisettica: foglio illustrativo
- Differenza tra ferita e lesione
- Differenza tra ferita ed abrasione
- Differenza tra ferita ed escoriazione
- Differenza tra abrasione ed escoriazione
- Differenza tra ferita e piaga
- Piaghe e lesioni da decubito: l’importanza della prevenzione delle “ferite difficili”
- Differenza tra ferita settica ed asettica
- Differenza tra ferita, contusione e ferita lacero-contusa
Patologia delle ferite
Le ferite hanno tendenza alla guarigione spontanea che avviene mediante il fenomeno della cicatrizzazione. I tempi e gli esiti sotto l’aspetto estetico e funzionale dipendono dai fattori ai quali si è accennato in precedenza. In alcune circostanze il processo cicatriziale evolve in senso francamente patologico:
- ipoplastico. Caratterizzato da una scarsa presenza di tessuto di granulazione con riepitelizzazione insufficiente. La cicatrice si presenta di colore più chiaro, infossata, ulcerata.
- iperplastico. Questa complicazione è legata a situazioni diverse: contaminazione, guarigione per II intenzione, presenza di corpi estranei (anche punti di sutura). La cicatrice si presenta rilevata, dura e arrossata. La correzione chirurgica di questa lesione consiste nella asportazione della cicatrice e nella risutura dei lembi cutanei.
- metaplastico. Complicazione conosciuta anche come cheloide ha una eziopatogenesi non chiara mentre più certe sono alcune predisposizioni: individuali e familiari, la pelle nera, la localizzazione in sedi particolari quali il collo o i rilievi ossei. A differenza della precedente nonostante la correzione, richiesta dai gravi inestetismi che comporta, ha un’alta tendenza alla recidiva.
- canceroso. Costituisce una grave e fortunatamente rara complicazione legata a cause sconosciute.
Terapia delle ferite
La terapia delle ferite è essenzialmente chirurgica. A questa va sempre associata una idonea copertura con antibiotici.
- Nel caso delle ferite da taglio non contaminate, a margini lineari e netti, una adeguata sutura favorisce la guarigione per prima intenzione nel giro di pochi giorni.
- Nel caso delle ferite lacere e/o contuse la prima operazione è quella di detergerle accuratamente asportando le aree mortificate o francamente necrotiche e di provvedere alla regolarizzazione dei margini. Ciò consentirà una adeguata valutazione del danno e la scelta di procedere alla sutura immediata della ferita, con o senza apposizione di drenaggi, o piuttosto di lasciarla aperta lasciandola ad una guarigione per seconda intenzione, più lunga ma meno rischiosa.
- Nel caso di ferite da punta è essenziale stabilire se esse siano penetrate in qualche cavità. Utili a questo scopo il ricorso ad alcuni esami quali quello ecografico o radiografico. In presenza di ferite penetranti il rischio di coinvolgimento di uno o più organi è molto alto. Ciò conforta la decisione di intervenire chirurgicamente con un’ampia laparotomia esplorativa o meglio, per la sua minore invasività, di ricorrere ad una laparoscopia esplorativa.
Leggi anche:
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Piede diabetico: gradi di rischio, sintomi, diagnosi e terapia
- Decubito prono, supino, laterale: significato, posizione e lesioni
- Piede di Charcot: quali sono le cause della neuro-osteoartropatia?
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Diplegia: definizione, cause e sintomi
- Ulcera diabetica: cause e tipi
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Perché la frattura di femore può portare alla morte del paziente?
- Posizione laterale di sicurezza: come, quando e perché può salvare una vita
- Posizione di Trendelenburg (antishock): cos’è e quando è consigliata
- Posizione di Trendelenburg inversa: cos’è e quando è consigliata
- Differenza tra Trendelenburg e Trendelenburg inversa
- Differenza tra prono o supino: significato e posizione
- Differenze tra sclerosi laterale amiotrofica (SLA) e sclerosi multipla
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
- Che significa somministrazione di un farmaco PER OS o PO?
- Via di somministrazione orale, per os: vantaggi e svantaggi
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Meglio Aspirina o Ibuprofene?
- Differenza tra acqua distillata e demineralizzata e loro usi
- L’acqua demineralizzata è potabile? Si può bere o può dare danni alla salute?
- L’acqua distillata è potabile? Si può bere o può dare danni alla salute?
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Diarrea in vacanza: attenzione all’alimentazione!
- Diarrea del viaggiatore: consigli per prevenirla e curarla
- Gli alimenti più lassativi: addio stitichezza!
- Feci dalla bocca: il vomito fecaloide
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Quanti litri e percentuale di acqua sono presenti nel nostro corpo?
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Le tue unghie dicono molto sulla tua salute: ecco come leggerle
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Si può vivere di sola aria senza mangiare né bere? Per quanto tempo?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie

 Per comprendere la differenza tra ferita, contusione e ferita lacero-contusa, dobbiamo necessariamente partire dalla definizione di “lesione.
Per comprendere la differenza tra ferita, contusione e ferita lacero-contusa, dobbiamo necessariamente partire dalla definizione di “lesione.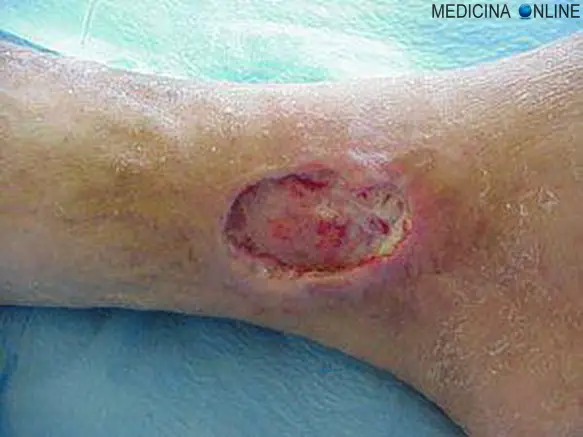 Quando nel corpo si verifica una ferita, l’organismo se possibile mette in atto un complesso processo biologico finalizzato al riempimento della soluzione di continuo rappresentata dalla ferita, con una struttura definitiva di natura connettivale chiamata “cicatrice”. Pur se generalmente il tessuto cicatriziale, che sia di epidermide o di altro tipo, ricalchi il più possibile il tessuto originario, sicuramente non possiede le medesime caratteristiche sia nell’ambito delle funzioni che della elasticità. Il tessuto cicatriziale generalmente perde in parte o totalmente le funzionalità possedute dal tessuto originario e tende ad essere meno elastico di quest’ultimo, pur essendo generalmente molto robusto e resistente. Anche se di solito il termine “cicatrice” è riferito alle ferite cutanee, in realtà può essere riferito alle ferite di tutti i tessuti biologici.
Quando nel corpo si verifica una ferita, l’organismo se possibile mette in atto un complesso processo biologico finalizzato al riempimento della soluzione di continuo rappresentata dalla ferita, con una struttura definitiva di natura connettivale chiamata “cicatrice”. Pur se generalmente il tessuto cicatriziale, che sia di epidermide o di altro tipo, ricalchi il più possibile il tessuto originario, sicuramente non possiede le medesime caratteristiche sia nell’ambito delle funzioni che della elasticità. Il tessuto cicatriziale generalmente perde in parte o totalmente le funzionalità possedute dal tessuto originario e tende ad essere meno elastico di quest’ultimo, pur essendo generalmente molto robusto e resistente. Anche se di solito il termine “cicatrice” è riferito alle ferite cutanee, in realtà può essere riferito alle ferite di tutti i tessuti biologici.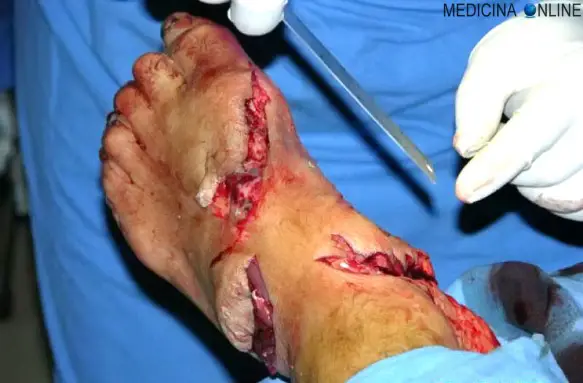 Partiamo dalle definizioni. Il termine “settico” indica sostanza, materiale o ambiente contaminato da microorganismi patogeni; al contrario l’alfa privativo greco usato come prefisso, indica che “asettico” si riferisce a sostanza, materiale o ambiente NON contaminato da microorganismi patogeni. Nell’uso medico il termine asettico può essere riferito a vari ambiti. Ad esempio un medicazione può essere denominata “asettica” se in essa vengono usati materiali asettici (o per meglio dire “il più possibile asettici) ed in grado di inibire la propagazione dei microorganismi. La stanza dove viene eseguita una operazione chirurgica è detta asettica, perché dotata di vari strumenti di filtrazione dell’aria che la rendono il più possibile asettica, il che evita il rischio di infezioni del campo operatorio.
Partiamo dalle definizioni. Il termine “settico” indica sostanza, materiale o ambiente contaminato da microorganismi patogeni; al contrario l’alfa privativo greco usato come prefisso, indica che “asettico” si riferisce a sostanza, materiale o ambiente NON contaminato da microorganismi patogeni. Nell’uso medico il termine asettico può essere riferito a vari ambiti. Ad esempio un medicazione può essere denominata “asettica” se in essa vengono usati materiali asettici (o per meglio dire “il più possibile asettici) ed in grado di inibire la propagazione dei microorganismi. La stanza dove viene eseguita una operazione chirurgica è detta asettica, perché dotata di vari strumenti di filtrazione dell’aria che la rendono il più possibile asettica, il che evita il rischio di infezioni del campo operatorio. Una “arma da fuoco” o “arma a fuoco” (in inglese “gun”) è per definizione una macchina termobalistica che sfrutta l’energia cinetica (cioè l’energia legata al movimento) dei gas in espansione da una carica di lancio o scoppio per scagliare dei proiettili. L’energia è utilizzata per proiettare un oggetto (che viene chiamato proiettile o proietto se il suo diametro è maggiore di 20 mm) a grandissima velocità verso un bersaglio: sarà l’azione perforante del proiettile a causare i danni al bersaglio. Esempi di arma da fuoco sono il fucile semiautomatico americano Garand M1 ed il fucile d’assalto Sturmgewehr MP44.
Una “arma da fuoco” o “arma a fuoco” (in inglese “gun”) è per definizione una macchina termobalistica che sfrutta l’energia cinetica (cioè l’energia legata al movimento) dei gas in espansione da una carica di lancio o scoppio per scagliare dei proiettili. L’energia è utilizzata per proiettare un oggetto (che viene chiamato proiettile o proietto se il suo diametro è maggiore di 20 mm) a grandissima velocità verso un bersaglio: sarà l’azione perforante del proiettile a causare i danni al bersaglio. Esempi di arma da fuoco sono il fucile semiautomatico americano Garand M1 ed il fucile d’assalto Sturmgewehr MP44.