 Il termine “tosse” indica genericamente una emissione di aria singola o ripetuta, generalmente molto meno violenta dello starnuto, che ha lo scopo principale di liberare le vie aeree (naso, bocca, laringe, faringe, trachea, bronchi) da catarro, polvere, muco agenti irritanti e patogeni (virus e batteri). La tosse, al contrario dello starnuto, può essere sia una reazione spontanea dell’organismo, ma anche procurata volontariamente dal soggetto, inoltre non è legata alla chiusura automatica degli occhi. Un singolo colpo di tosse permette l’espulsione, ad oltre due metri di distanza, di migliaia di goccioline di saliva e di microrganismi, grazie alla violenta emissione di aria, che può raggiungere anche i 70 km all’ora.
Il termine “tosse” indica genericamente una emissione di aria singola o ripetuta, generalmente molto meno violenta dello starnuto, che ha lo scopo principale di liberare le vie aeree (naso, bocca, laringe, faringe, trachea, bronchi) da catarro, polvere, muco agenti irritanti e patogeni (virus e batteri). La tosse, al contrario dello starnuto, può essere sia una reazione spontanea dell’organismo, ma anche procurata volontariamente dal soggetto, inoltre non è legata alla chiusura automatica degli occhi. Un singolo colpo di tosse permette l’espulsione, ad oltre due metri di distanza, di migliaia di goccioline di saliva e di microrganismi, grazie alla violenta emissione di aria, che può raggiungere anche i 70 km all’ora.
Da cosa viene causata la tosse?
La tosse viene solitamente correlata a stati infiammatori/infettivi delle vie aeree superiori ed inferiori, che possono essere determinati da varie condizioni e patologie, come:
- infezione virale o batterica (tipica di raffreddore ed influenza);
- reazione allergica verso una o più sostanze;
- ostruzione delle vie aeree da parte di oggetti più o meno grandi;
- presenza di muco o catarro nelle vie aeree superiori ed inferiori;
- passaggio di liquidi o materiali alimentari in trachea (“acqua o cibo di traverso”);
- sindromi parainfluenzali;
- croup (infiammazione virale acuta delle vie aeree superiori e inferiori, che colpisce prevalentemente bambini di età compresa tra 6 mesi e 3 anni);
- irritazione delle mucose delle vie aeree causata da polveri ed altre sostanze irritanti.
Tossire è quindi il segno che l’organismo sta fisiologicamente cercando di liberare l’albero respiratorio da corpi estranei o dal muco in eccesso ed è quindi un atto normale. La tosse, tuttavia, può anche essere segnale di patologie più serie e pertanto non va sottovalutata, specie se persistente: quando dura oltre 10 giorni, o si accompagna a caratteristiche anomale dell’espettorato (presenza di sangue o variazioni nel colore), va indagata con attenzione. Generalmente la tosse si distingue in:
- tosse secca o non produttiva;
- tosse grassa o produttiva;
- tosse cronica.
Tosse secca (non produttiva)
Caratteristiche della tosse secca
La tosse secca è definita “non produttiva” perché non si accompagna a espettorato. Si presenta generalmente stizzosa e solleticante ed è uno dei sintomi di esordio delle patologie da raffreddamento.
Cause della tosse secca
Fenomeni di tosse secca sono sintomo di irritazioni delle mucose di trachea, faringe e bronchi, causate dal contatto con agenti irritanti quali fumo di sigaretta, polveri, allergeni, inquinamento atmosferico, o anche causate da temperature troppo basse o ambienti poco umidificati (in presenza di aria condizionata).
Rimedi della tosse secca
Per ridurre i fastidi causati dalla tosse secca (affaticamento dei muscoli del torace e irritazione delle vie aeree), vengono usati i sedativi della tosse, o antitussivi, presidi che riducono la tosse, sedando i ricettori che trasmetto al cervello l’impulso nervoso a tossire. In commercio esistono pastiglie e sciroppi a base di destrometorfano e levomentolo, due tra i principi attivi più diffusi, capaci di calmare i recettori della tosse, senza però causare effetti analgesico-narcotici.
Leggi anche:
- Differenza tra vie aeree superiori ed inferiori
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Asma bronchiale: spirometria e diagnosi differenziale
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
Tosse grassa (produttiva)
Caratteristiche della tosse grassa
Viene anche definita “tosse di petto”, si presenta con un suono cavernoso ed è solitamente sintomo di un’infezione virale che causa un’ostruzione delle vie respiratorie e un’iperproduzione di muco.
Cause della tosse grassa
Il muco, la secrezione di rivestimento di tutte le membrane mucose del nostro organismo, è un fluido molto importante perché garantisce l’idratazione dei tessuti e la protezione degli stessi dalle particelle esterne. Quando però è prodotto in quantità eccessive, rischia di inficiare il processo respiratorio e va espulso. L’organismo ricorre, quindi, alla tosse produttiva, così chiamata perché, a differenza della tosse secca, è caratterizzata dalla presenza di espettorato (o catarro). Con il termine catarro si fa tradizionalmente riferimento al solo muco prodotto nei bronchi che è possibile espellere grazie ai colpi di tosse.
Rimedi della tosse grassa
E’ un errore bloccare il fenomeno della tosse produttiva, perché tale meccanismo consente di ripulire le vie respiratorie dagli accumuli di catarro. Piuttosto è consigliabile utilizzare espettoranti e mucolitici, prodotti che rendono più fluido l’espettorato e ne facilitano la rimozione. In commercio sono diffusi prodotti a base di guaifenesina, un principio attivo che fluidifica il catarro accumulato nell’alto torace e ne accelera l’eliminazione attraverso la tosse. E’ molto importante ricordare che espettoranti e mucolitici non vanno mai utilizzati in associazione con sedativi della tosse.
Tosse cronica
Tipicamente chiamata “tosse del fumatore”, dura per oltre 3 settimane e/o si presenta ciclicamente durante tutto l’anno. E’ sintomo di una costante infiammazione delle mucose respiratorie, causata dall’irritazione da fumo di sigaretta, allergeni e agenti inquinanti presenti nell’aria.
Leggi anche:
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse e starnuto
- Differenza tra tosse, tosse convulsa e pertosse
- Bronchite: durata, sintomi, cura, rimedi, è contagiosa? Per quanto tempo?
- Differenza tra tosse e bronchite (acuta e cronica)
- Differenza tra Mucosolvan e Fluimucil
- Differenza tra Mucosolvan e Bisolvon
- Differenza tra Fluimucil e Fluibron: sono uguali?
- Differenza tra bronchite e polmonite
- Differenza tra febbre ed influenza
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Lo sciroppo per la tosse e/o per il catarro vanno presi prima o dopo i pasti?
- Come e quando abbassare la febbre? Farmaci e rimedi casalinghi
- Come e quando si misura la febbre?
- Perché sbadigliamo e ci stiracchiamo? Perché lo sbadiglio è contagioso? Attrazione sessuale, noia ed altri misteri nascosti negli sbadigli
- Influenza: sintomi, virus, vaccino, quanto dura e rimedi
- Mycobacterium tuberculosis: il batterio che causa la tubercolosi
- Sintomi della tubercolosi polmonare ed extrapolmonare
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra soluzione ipertonica e ipotonica per aerosol e lavaggi nasali
- I maschi esagerano i sintomi dell’influenza?
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Differenze tra faringite, laringite e tracheite: non esiste un solo tipo di mal di gola
- Febbre alta: quando rivolgersi al medico
- Come fare un aerosol spiegato in modo semplice [GUIDA]
- Meglio Aspirina o Ibuprofene?
- Raffreddore: rimedi naturali e farmacologici
- Differenza tra febbre, ipertermia e colpo di calore
- Differenza tra febbre, piressia, stato subfebbrile e febbricola
- Perché si arrossisce senza motivo o per amore? Cause e rimedi
- Febbre alta nei bambini e neonati: quali farmaci e cosa fare
- Perché sento freddo e non ho fame quando ho la febbre?
- A che serve la Tachipirina (paracetamolo)?
- Avete sempre freddo? Ecco la dieta che vi riscalda!
- Naso chiuso (congestione nasale): cause, rimedi naturali e farmaci
- Laringite, asma, sinusite, raffreddore: riduci i sintomi con i suffumigi
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- I vari tipi di febbre
- Le fasi della febbre
- Perché quando cambia il tempo fanno male ossa, cicatrici e testa
- Perché quando cambia il tempo ho dolori alle ossa e mal di testa?
- Metereopatia: perché quando cambia il tempo hai dolori a collo e schiena
- Perché quando cambia il tempo fanno male le cicatrici e come far passare il dolore
- Cambio di clima: prevenire e combattere gli effetti sulle articolazioni
- Perché quando piove le ferite fanno male?
- Geloni alle mani e ai piedi: sintomi e rimedi naturali
- Perché viene la pelle d’oca? A che serve?
- Perché ho sempre le mani ed i piedi freddi? Cosa fare e cosa NON fare per scaldarli
- Perché esce il sangue dal naso? Cause, rimedi naturali, cosa fare e cosa NON fare
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Il termine “tosse” indica genericamente una emissione di aria singola o ripetuta, generalmente molto meno violenta dello starnuto, che ha lo scopo principale di liberare le vie aeree (naso, bocca, laringe, faringe, trachea, bronchi) da catarro, polvere, muco agenti irritanti e patogeni (virus e batteri). La tosse, al contrario dello starnuto, può essere sia una reazione spontanea dell’organismo, ma anche procurata volontariamente dal soggetto, inoltre non è legata alla chiusura automatica degli occhi. Un singolo colpo di tosse permette l’espulsione, ad oltre due metri di distanza, di migliaia di goccioline di saliva e di microrganismi, grazie alla violenta emissione di aria, che può raggiungere anche i 70 km all’ora.
Il termine “tosse” indica genericamente una emissione di aria singola o ripetuta, generalmente molto meno violenta dello starnuto, che ha lo scopo principale di liberare le vie aeree (naso, bocca, laringe, faringe, trachea, bronchi) da catarro, polvere, muco agenti irritanti e patogeni (virus e batteri). La tosse, al contrario dello starnuto, può essere sia una reazione spontanea dell’organismo, ma anche procurata volontariamente dal soggetto, inoltre non è legata alla chiusura automatica degli occhi. Un singolo colpo di tosse permette l’espulsione, ad oltre due metri di distanza, di migliaia di goccioline di saliva e di microrganismi, grazie alla violenta emissione di aria, che può raggiungere anche i 70 km all’ora.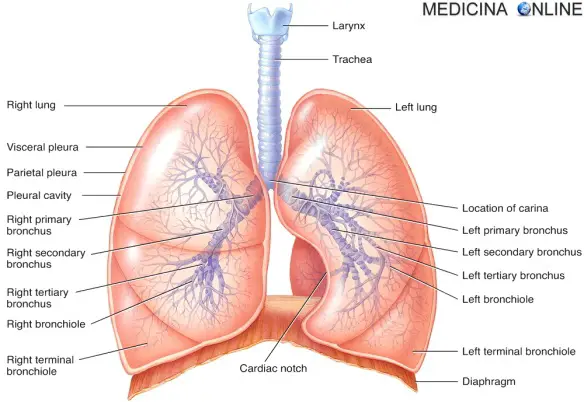 La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. Possono favorirne l’insorgenza alcuni fattori di tipo ambientale, come l’inquinamento atmosferico, il fumo di sigaretta o il freddo intenso o anche alcune condizioni di vita sfavorevoli, come la malnutrizione e l’affaticamento eccessivo. A soffrirne sono 3 italiani su 100. La malattia acuta, nel giro di alcuni giorni, guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria.
La bronchite è una patologia caratterizzata dall’infiammazione della mucosa che riveste i bronchi, le strutture ad albero che conducono l’aria ai polmoni. Il suo sintomo più rilevante è la difficoltà respiratoria, che si manifesta con un respiro sibilante, tosse, fiato corto, disturbi del sonno e senso di oppressione al torace. A volte può coesistere un grado variabile di enfisema polmonare, lento processo di degenerazione del tessuto polmonare. Possono favorirne l’insorgenza alcuni fattori di tipo ambientale, come l’inquinamento atmosferico, il fumo di sigaretta o il freddo intenso o anche alcune condizioni di vita sfavorevoli, come la malnutrizione e l’affaticamento eccessivo. A soffrirne sono 3 italiani su 100. La malattia acuta, nel giro di alcuni giorni, guarisce, a meno che non sopravvengano complicazioni. In un paziente su due la bronchite cronica conduce a un’insufficienza respiratoria.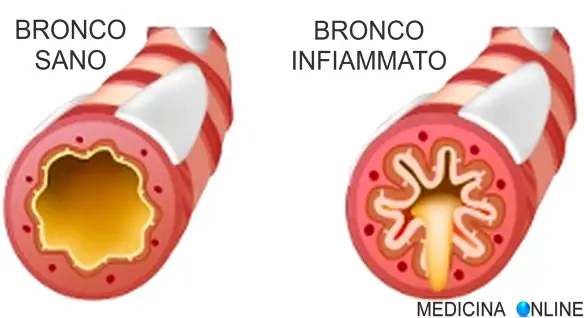
 Il termine “tosse” indica genericamente una emissione di aria singola o ripetuta, generalmente molto meno violenta dello starnuto, che ha lo scopo principale di liberare le vie aeree (naso, bocca, laringe, faringe, trachea, bronchi) da catarro, polvere, muco agenti irritanti e patogeni (virus e batteri). La tosse, al contrario dello starnuto, può essere sia una reazione spontanea dell’organismo, ma anche procurata volontariamente dal soggetto, inoltre non è legata alla chiusura automatica degli occhi. Un singolo colpo di tosse permette l’espulsione, ad oltre due metri di distanza, di migliaia di goccioline di saliva e di microrganismi, grazie alla violenta emissione di aria, che può raggiungere anche i 70 km all’ora.
Il termine “tosse” indica genericamente una emissione di aria singola o ripetuta, generalmente molto meno violenta dello starnuto, che ha lo scopo principale di liberare le vie aeree (naso, bocca, laringe, faringe, trachea, bronchi) da catarro, polvere, muco agenti irritanti e patogeni (virus e batteri). La tosse, al contrario dello starnuto, può essere sia una reazione spontanea dell’organismo, ma anche procurata volontariamente dal soggetto, inoltre non è legata alla chiusura automatica degli occhi. Un singolo colpo di tosse permette l’espulsione, ad oltre due metri di distanza, di migliaia di goccioline di saliva e di microrganismi, grazie alla violenta emissione di aria, che può raggiungere anche i 70 km all’ora. Uno “starnuto” corrisponde ad una emissione violenta d’aria dai polmoni, che può essere solitaria o, più spesso, ripetuta due, tre o anche quattro volte di seguito, a distanza di circa un secondo da una emissione e l’altra. Tale emissione serve per liberare le vie aeree superiori (specie naso) da ostruzioni (muco), patogeni o sostanze irritanti. Lo starnuto è una reazione automatica (involontaria) del corpo, legata alla chiusura involontaria degli occhi.
Uno “starnuto” corrisponde ad una emissione violenta d’aria dai polmoni, che può essere solitaria o, più spesso, ripetuta due, tre o anche quattro volte di seguito, a distanza di circa un secondo da una emissione e l’altra. Tale emissione serve per liberare le vie aeree superiori (specie naso) da ostruzioni (muco), patogeni o sostanze irritanti. Lo starnuto è una reazione automatica (involontaria) del corpo, legata alla chiusura involontaria degli occhi. Gli sciroppi per la tosse e per il catarro (sedativi, fluidificanti e mucolitici come Mucosolvan® e Bronchenolo®) vanno assunti prima o dopo i pasti?
Gli sciroppi per la tosse e per il catarro (sedativi, fluidificanti e mucolitici come Mucosolvan® e Bronchenolo®) vanno assunti prima o dopo i pasti? 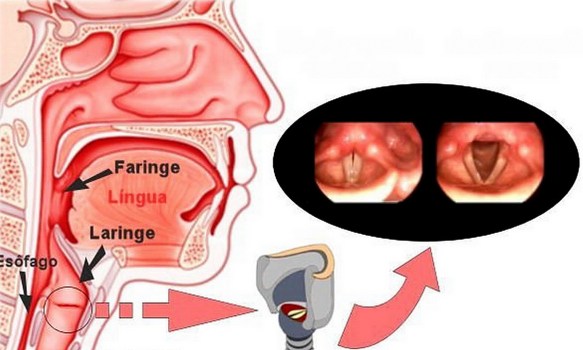 L’inalazione di farmaci e soluzione fisiologica attraverso un apparecchio chiamato aerosol, è una tipica e diffusa terapia per le affezioni alle vie aeree (bronchiti, faringiti, tosse secca e grassa) che colpiscono molto di frequente i bambini ma anche gli adulti. Ma esattamente come si deve effettuare il trattamento, affinché risulti davvero efficace? E gli apparecchi in commercio sono tutti uguali o ci sono differenti modelli? Vediamo di approfondire l’argomento.
L’inalazione di farmaci e soluzione fisiologica attraverso un apparecchio chiamato aerosol, è una tipica e diffusa terapia per le affezioni alle vie aeree (bronchiti, faringiti, tosse secca e grassa) che colpiscono molto di frequente i bambini ma anche gli adulti. Ma esattamente come si deve effettuare il trattamento, affinché risulti davvero efficace? E gli apparecchi in commercio sono tutti uguali o ci sono differenti modelli? Vediamo di approfondire l’argomento.