 Con fistola in medicina ci si riferisce ad una comunicazione patologica (quindi NON presente nell’organismo sano), di forma tubulare, tra due strutture o tra due cavità dell’organismo o tra esse e l’esterno, che può interessare tutti gli Continua a leggere
Con fistola in medicina ci si riferisce ad una comunicazione patologica (quindi NON presente nell’organismo sano), di forma tubulare, tra due strutture o tra due cavità dell’organismo o tra esse e l’esterno, che può interessare tutti gli Continua a leggere
Archivi tag: edema
Empiema: cos’è, tipologie, cause, diagnosi, complicanze e terapia
 Con il termine “empiema” in medicina ci si riferisce ad una raccolta di pus in una qualunque cavità corporea già presente nell’organismo (ad esempio cavità Continua a leggere
Con il termine “empiema” in medicina ci si riferisce ad una raccolta di pus in una qualunque cavità corporea già presente nell’organismo (ad esempio cavità Continua a leggere
Paracentesi: a cosa serve, complicanze, diagnostica, ascite
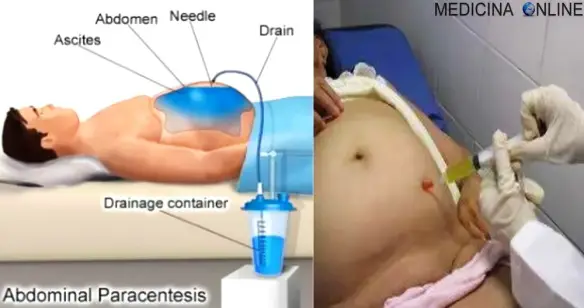 Con paracentesi (anche chiamata peritoneocentesi) si intende una procedura medico-chirurgica che consiste nella perforazione con un ago di cavità organiche ripiene di Continua a leggere
Con paracentesi (anche chiamata peritoneocentesi) si intende una procedura medico-chirurgica che consiste nella perforazione con un ago di cavità organiche ripiene di Continua a leggere
Differenza tra essudato e trasudato
 L’edema è un accumulo di liquidi negli spazi interstiziali dell’organismo, all’esterno dei vasi sanguigni e delle cellule. L’edema può essere di due Continua a leggere
L’edema è un accumulo di liquidi negli spazi interstiziali dell’organismo, all’esterno dei vasi sanguigni e delle cellule. L’edema può essere di due Continua a leggere
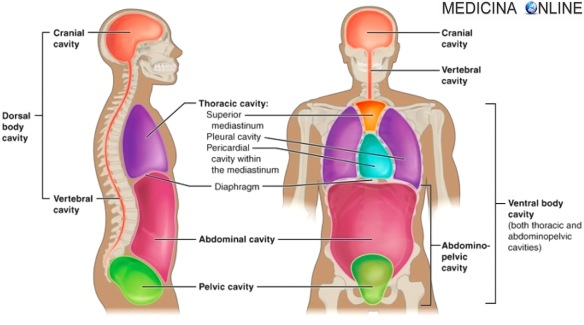
Ascite: cura, addominale, tumore, sintomi iniziali, paracentesi
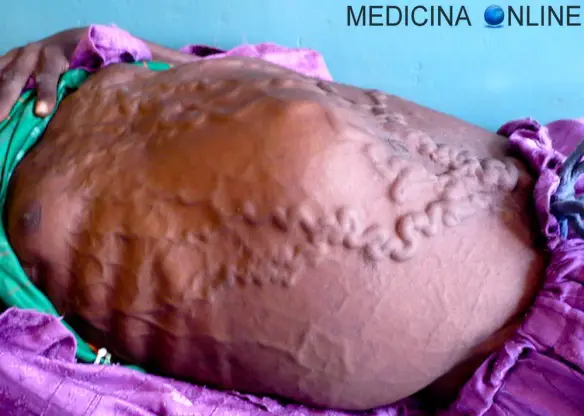
Caput medusae in paziente con ascite da cirrosi epatica
Con ascite in medicina si intende una raccolta di liquido nella cavità peritoneale. Ricordiamo al lettore che il peritoneo è una sottile membrana sierosa che costituisce il rivestimento della cavità addominale. A seconda della Continua a leggere
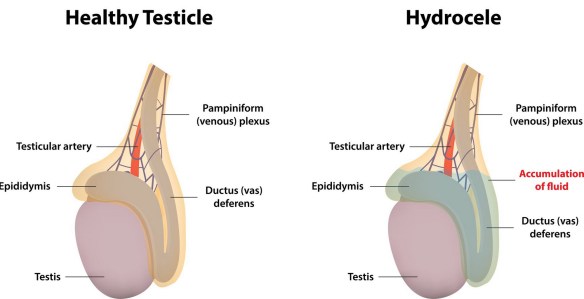
Idrocele in bambini e adulti: intervento chirurgico e cure naturali
La parola “idrocele” (in inglese “hydrocele”) significa una raccolta di liquido trasudato (edema non infiammatorio) tra la tunica vaginale parietale e tra la tunica vaginale viscerale che racchiude il testicolo e l’epididimo, oppure lungo il funicolo spermatico. La raccolta anomala di un liquido in tale sede si manifesta con una sacca scrotale parzialmente o totalmente gonfia, a volte così “piena di liquido” da apparire molto tesa, generalmente non dolente. L’analogo femminile di tale patologia è l’idrocele del dotto di Nuck. Continua a leggere
Linfedema a caviglie, gambe e braccia: cos’è e come si cura
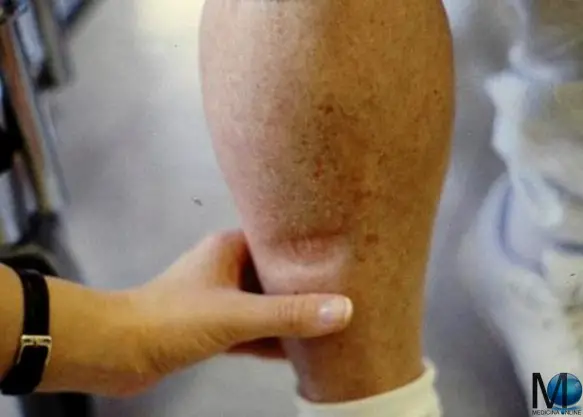 Il linfedema è una condizione che si manifesta con un gonfiore e che può interessare il braccio, la gamba, la caviglia in particolare o altre parti del corpo. Colpisce prevalentemente (ma non esclusivamente) in modo monolaterale, cioè ad esempio una sola gamba piuttosto che entrambe. Da un punto di vista clinico, la presenza di liquidi stagnanti nei tessuti viene resa evidente dal segno della fovea (vedi foto in alto) che è rappresentato dal segno che rimane impresso nella cute dopo una pressione effettuata con un dito. Il sospetto di linfedema viene confermato successivamente da tecniche di diagnostica per immagini. La cura può essere sia medica che chirurgica.
Il linfedema è una condizione che si manifesta con un gonfiore e che può interessare il braccio, la gamba, la caviglia in particolare o altre parti del corpo. Colpisce prevalentemente (ma non esclusivamente) in modo monolaterale, cioè ad esempio una sola gamba piuttosto che entrambe. Da un punto di vista clinico, la presenza di liquidi stagnanti nei tessuti viene resa evidente dal segno della fovea (vedi foto in alto) che è rappresentato dal segno che rimane impresso nella cute dopo una pressione effettuata con un dito. Il sospetto di linfedema viene confermato successivamente da tecniche di diagnostica per immagini. La cura può essere sia medica che chirurgica.
Perché si verifica il linfedema?
Il linfedema si può verificare in varie condizioni come in caso di patologia dei linfonodi, di ostruzione al deflusso della linfa o quando i linfonodi sono asportati con un intervento chirurgico. Ciò causa uno squilibrio della circolazione linfatica, per cui la linfa, non potendo più defluire nell’arto interessato attraverso i vasi linfatici interrotti, ristagna nei tessuti, dando appunto luogo al linfedema. I pazienti affetti da alcuni tipi di tumore (mammella, melanoma, utero, prostata…) possono sviluppare un linfedema in conseguenza dell’asportazione chirurgica dei linfonodi, della radioterapia o dell’ostruzione delle vie e/o delle ghiandole linfatiche da parte di cellule tumorali.
Chi è più a rischio di sviluppare linfedema?
L’incidenza maggiore la si ha intorno alla metà della terza decade di età, esistono le forme precoci (se dovesse manifestarsi durante l’adolescenza o addirittura alla nascita) e tardive (se dovesse mostrarsi in seguito), il sesso femminile per il linfedema inferiore è il più colpito, per il resto non si mostrano differenze nei sessi. Mancano dati precisi sulla diffusione del linfedema primario ma la sua incidenza annuale è stimata intorno a 1,5/100.000 soggetti di età inferiore ai 20 anni.
Leggi anche: Segno della fovea in medicina: cos’è e cosa indica
Tipi di linfedema
Esistono due forme principali di linfedema:
- linfedema primario: causato da anomalie linfatiche congenite;
- linfedema secondario: causato da ostruzione al deflusso della linfa determinato da varie patologie.
Edema linfatico primario
Le forme primarie (non derivate) sono formate da anomalie congenite del sistema linfatico, queste possono essere di varia natura (morfologiche e funzionali)
- edema linfatico congenito, in tale forma si ritrova anche la malattia di Milroy;
- edema linfatico precoce;
- edema linfatico tardivo.
Il linfedema primario coinvolge prevalentemente, ma non esclusivamente, gli arti inferiori. Nonostante la causa sia una alterazione congenita delle vie linfatiche, l’edema è solo molto raramente presente sin dalla nascita. Nella maggior parte dei casi il suo esordio avviene entro i 35 anni (insorgenza precoce), con un picco di comparsa intorno ai 17 anni; non è rara tuttavia è la sua insorgenza dopo i 35 anni (insorgenza tardiva). Colpisce prevalentemente il sesso femminile (rapporto femmine:maschi, 7:1) e coinvolge nella metà dei casi un solo arto mentre un interessamento bilaterale è riscontrabile soltanto nel 25% dei casi.
Leggi anche: Sistema linfatico e linfonodi: anatomia e funzioni in sintesi
Edema linfatico secondario
L’ostruzione, causa del linfedema, viene causata da un’altra malattia, sovente si tratta di forme tumorali ma possono essere dovute a adenopatie, sindrome, postflebitica, linfangite. Il linfedema si manifesta soprattutto dopo il trattamento chirurgico di asportazione di linfonodi e/o la radioterapia effettuate per una malattia neoplastica. Nonostante il miglioramento delle tecniche chirurgiche, sempre meno invasive, e radioterapiche l’incidenza del linfedema rimane significativa: nelle persone operate per tumore al seno circa il 25% di coloro che hanno subito una asportazione dei linfonodi ascellari e anche il 5% di coloro che hanno subito l’asportazione del linfonodo sentinella, possono presentare un linfedema clinicamente rilevante negli anni successivi. Tale incidenza è addirittura superiore, intorno al 40%, delle persone sottoposte ad interventi di asportazione dei linfonodi inguinali, pelvici ed addominali come effettuato in caso di tumori in campo ginecologico e urinario. Queste percentuali aumentano significativamente se, oltre all’asportazione dei linfonodi, si rende necessario anche un trattamento radioterapico. La comparsa del linfedema è molto precoce solo in pochi casi mentre, solitamente, insorge nel corso dei primi 2-3 anni dalle cure chirurgiche; in diversi casi può comparire anche dopo molti anni dall’intervento. Il linfedema dell’arto superiore compare infatti nel 60% dei casi entro 2 anni dall’intervento e l’80% entro 5 anni, mentre il linfedema dell’arto inferiore compare nell’80% dei casi entro 1 anno dall’intervento. Il linfedema secondario, una volta instaurato, purtroppo non guarisce mai completamente, ma grazie ai trattamenti riabilitativi e/o farmacologici è possibile controllarne le dimensioni e i sintomi correlati (pesantezza, indolenzimento, fastidio).
Leggi anche: Linfodrenaggio manuale con metodo Vodder e Leduc: controindicazioni e tecniche
Sintomi e segni di linfedema
Fra i sintomi e i segni clinici si riscontrano dolore (da un leggero dolore quando la parte viene pizzicata ad un dolore più persistente), facile affaticamento degli arti interessati, diminuzione della normale mobilità di questi, vi possono essere anche disturbi psicologici per via del disagio subito. Viene impedito il segno di Stemmer, fra le complicanze si ritrova l’ipercheratosi. Esteticamente, a seconda della gravità fisica e congenita del soggetto colpito dalla patologia, si riscontrerà una maggiore o minore sproporzione tra la parte interessata ed il resto del corpo, mostrando le parti infiammate come tendenzialmente informi, facendole assomigliare ad un blocco unico con la progressiva scomparsa della loro naturale definizione. Quindi questa condizione medica coinvolge anche soggetti normopeso e non necessariamente obesi come si potrebbe supporre. A lungo andare, nel caso di mancate cure mediche e trattamenti adeguati, i tessuti tenderanno a fibrotizzarsi. Oltre all’edema cronico, il paziente affetto da linfedema può lamentare altri sintomi, come:
- ispessimento della pelle;
- pelle fragile, suscettibile alle infezioni;
- alterazione della cromia della pelle. Lungo l’arto colpito dal linfedema, non è raro osservare una variazione della cromia della cute: la pelle tende a scolorire e diviene lucida;
- difficoltà nel muovere o piegare l’arto colpito da linfedema;
- percezione costante di appesantimento e costrizione dell’arto affetto da linfedema (gambe pesanti e doloranti);
- prurito e tensione della pelle dell’arto coinvolto.
Diagnosi di linfedema
La diagnosi di linfedema si avvale di vari strumenti da associare all’esame obiettivo:
- linfografia: è una radiografia che si avvale di un mezzo di contrasto che viene iniettato nell’organismo per fornire indicazioni più precise, ma vi sono alcune limitazione dell’evento che favoriscono l’uso di altri esami;
- linfoscintigrafia: è probabilmente la migliore tecnica diagnostica per lo studio del linfedema. La rilevazione viene effettuata da gammacamera di albumina marcata con Tecnezio 99 e iniettata negli arti interessati a confronto.
- linfangioscopia: nella quale si controlla lo stato di diffusione di un determinato colorante precedentemente iniettato, dato che in caso di linfedema il colorante non segue il normale percorso di propagazione.
- Biopsia.
Per accertare un sospetto di linfedema, è possibile avvalersi anche di risonanza magnetica, TAC ed ecografia con colordoppler.
Leggi anche: Differenza tra pressoterapia e cavitazione: quale preferire?
Diagnosi differenziale
La diagnosi differenziale si pone con malattie che presentano simili sintomi e segni, come un flebedema, in cui vi è una consistenza molle, al contrario del linfedema che può presentarsi anche come molto compatto. Vi possono essere problemi di identificazione della patologia relativa soprattutto all’inizio dell’insorgenza dove le varie differenze sono molto lievi, ma generalmente nelle donne si tratta di linfedema, accompagnato da cellulite dovuta a questo ristagno. La diagnosi differenziale dev’essere posta con edemi dipendenti da:
- insufficienza cardiaca congestizia;
- insufficienza renale;
- insufficienza epatica.
Anche nelle patologie appena elencate l’edema costituisce un sintomo assai ricorrente; in simili circostanze, il ristagno di liquidi coinvolge entrambi gli arti, quando invece nel linfedema il gonfiore tende a colpire in prevalenza un singolo arto.
Terapia del linfedema
La terapia è basata sulla cura della patologia che ha determinato il linfedema: ad esempio, nel caso venga diagnosticata una linfangite batterica sottostante, occorre intraprendere una terapia antibiotica specifica, in altri casi si opterà per l’approccio chirurgico.
Il trattamento non chirurgico prevede:
- linfodrenaggio manuale;
- bendaggio elastocompressivo;
- pressoterapia;
- utilizzo di tutori elastici definitivi.
ATTENZIONE: la terapia decongestiva non dev’essere eseguita nei pazienti ipertesi, diabetici, affetti da paralisi, insufficienza cardiaca, infezioni acute della pelle, cancro o trombosi.
Come farmaci si usano:
- bioflavonoidi (che aumentano l’attività dei macrofagi);
- benzopironi (esempio la cumarina);
- corticosteroidi (che riescono a ridurre la proliferazione fibroplastica);
- antibiotici (utili soprattutto nella profilassi).
Come trattamento chirurgico si usa:
- microchirurgia derivativa o ricostruttiva;
- liposuzione.
Va tenuto a mente che curare il linfedema non significa guarirlo. Attualmente non esistono cure definitive; questo comporta il fatto che in casi non eccessivamente avanzati, in cui si ha un miglioramento complessivo della parte interessata, il soggetto necessiterà di una terapia di controllo per tutta la durata della sua vita, impedendo così al sintomo di ripresentarsi degenerando pericolosamente.
Terapia linfodrenante casalinga
Vi riportiamo una lista di prodotti per una terapia linfodrenante che potete usare comodamente a casa. Se soffrite di gambe pesanti, gonfiori, cellulite e dolori agli arti inferiori, potrebbero essere un ottimo investimento per la vostra salute e la vostra bellezza:
- Crema gel sollievo immediato per gambe gonfie e pesanti: http://amzn.to/2ARXgv7
- Crema anticellulite con sali del Mar Morto ed alghe: http://amzn.to/2DoULDx
- Apparecchio per pressoterapia sotto i 300 euro: http://amzn.to/2D7sfZk
- Apparecchio per pressoterapia sotto i 500 euro: http://amzn.to/2ASIsMQ
- Libro manuale “Massaggio facile”: http://amzn.to/2D4UIyF
- Terapia ad infrarossi sotto i 90 euro: http://amzn.to/2Fn9QGf
- Olio di Arnica Montana: http://amzn.to/2Fmsdem
- Cerotti dolori muscolari articolari: http://amzn.to/2CZFoUT
- Elettrostimolatore muscolare e nervoso digitale: http://amzn.to/2CYyf6I
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Integratore di omega 3: http://amzn.to/2AdJXtx
Leggi anche:
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Anasarca, edema generalizzato, idropisìa: cause, sintomi e cure
- Edema infiammatorio e vasi sanguigni nell’infiammazione
- Differenza tra pressoterapia e mesoterapia: quale preferire?
- Differenza tra pressoterapia e radiofrequenza: quale preferire?
- La pressoterapia per combattere cellulite e gambe pesanti
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Linfonodi: cosa sono, come riconoscerli, quando sono pericolosi
- Linfonodo sentinella: cos’è e perché è importante in caso di cancro
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Differenza tra cisti e linfonodo
- Shock settico e sepsi: sintomi, terapia, conseguenze, si può guarire
- Differenza tra sepsi e Sindrome da risposta infiammatoria sistemica (SIRS)
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Endocardite: cause, sintomi, diagnosi e terapie
- Differenza tra batteri Gram negativi e Gram positivi
- Differenza tra batteri bacilli, cocchi, streptococchi e spirilli
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Chetosi: cos’è, da cosa è causata, sintomi e terapia in adulti e bambini
- Coagulazione intravascolare disseminata: cause e trattamenti
- Sepsi: cause, sintomi, diagnosi e terapie
- Differenza tra sepsi e setticemia
- Sindrome da disfunzione multiorgano: cause, sintomi, stadi e cure
- Coprocoltura feci per salmonella: perché e come si fa
- Batteriemia: cura, segni, sintomi, diagnosi ed antibiotici
- I cinque segni cardinali dell’infiammazione
- Differenza tra infezione ed infiammazione: sono la stessa cosa?
- Infiammazione: le alterazioni dei vasi sanguigni, permeabilità vascolare e migrazione leucocitaria
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!
Emorragia cerebrale: operazione e tempi di riassorbimento
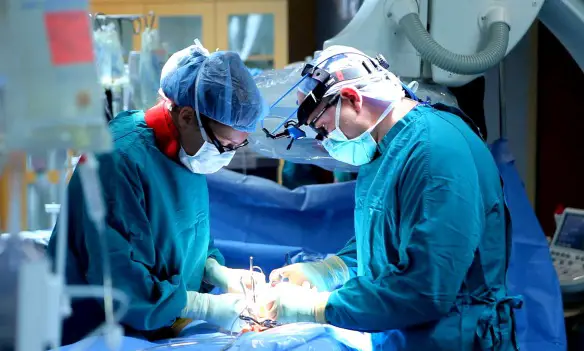 L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto.
L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto.
L’intervento chirurgico in caso di emorragia cerebrale
Le reazioni dell’organismo ad una emorragia sono estremamente variabili e vanno da lievi alterazioni motorie fino al come ed alla morte. Ciò dipende non solo dallo stato di salute generale del paziente e dal danno nervoso (luogo di insorgenza, tipo di vaso coinvolto…), ma anche molto dalla tempestività in cui si effettuano i trattamenti medici. L’intervento chirurgico effettuato in tempi rapidi ha lo scopo di interrompere l’emorragia e di ridurre dell’ematoma che, come prima accennato, comprime il tessuto cerebrale contribuendo al danno sia direttamente, con la compressione, sia indirettamente perché determina un aumento della pressione intracranica che impedisce a nuovo sangue in arrivo dal cuore, di raggiungere il cervello.
Leggi anche: Morto Fabrizio Frizzi: ecco le cause del decesso
Dopo l’intervento chirurgico
Dopo l’intervento chirurgico è fondamentale un attento e continuo monitoraggio dello stato neurologico e dei parametri vitali: particolare attenzione deve essere rivolta al controllo dell’ipertensione arteriosa. Può essere richiesta la somministrazione di diuretici osmotici per ridurre l’edema (riassorbimento dell’ematoma) e ridurre la possibilità di danni al tessuto cerebrale. In caso di emorragia cerebrale in concomitanza con una terapia anticoagulante si fa solitamente uso di preparati in grado di ripristinare la normale coagulazione del sangue (vitamina K, protamina, concentrati piastrinici).
Tempi di riassorbimento dell’ematoma
I tempi del riassorbimento di un ematoma non sono purtroppo prevedibili: ogni paziente fa letteralmente storia a sé. Il sangue tende a riassorbirsi rientrando e defluendo nella circolazione locale e poi generale, ma la velocità con cui il processo avviene è strettamente collegato alla quantità della lesione ed allo stato generale di salute del paziente. L’ematoma va tenuto sotto controllo con TC (tomografia computerizzata o TAC) ripetute che possono dare indicazioni al medico sui possibili tempi di riassorbimento.
Leggi anche:
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Emorragia interna: definizione, cause, sintomi, diagnosi, gravità, terapia
- Emorragia interna: rischi, morte per dissanguamento, compressione, danni
- Emorragia interna: diagnosi, colore del sangue, sintomi e segni
- Differenza tra emorragia interna, esterna, capillare, arteriosa, venosa
- Differenza tra emorragia cerebrale, intra-assiale e extra-assiale
- Differenza tra morte cerebrale, stato vegetativo e coma
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Coma da emorragia cerebrale: quanto può durare?
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Differenza tra ictus ischemico ed emorragico
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Differenza tra afasia di Broca e di Wernicke
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Cosa sente chi è in coma?
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Tipi e grandezza degli aneurismi cerebrali
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Diagnostica per immagini nell’aneurisma cerebrale
- Differenza tra emicrania e cefalea
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Com’è fatto il cuore, a che serve e come funziona?
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Cervelletto: le lesioni cerebellari più comuni
- Cosa si prova morendo: il racconto di una infermiera
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!