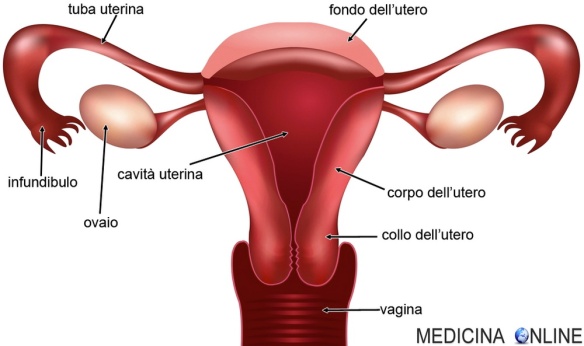
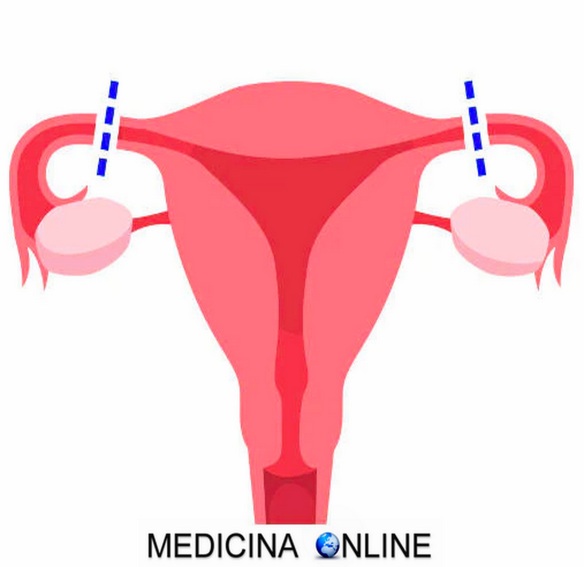
 La chiusura delle tube (o sterilizzazione tubarica, sterilizzazione femminile, legatura delle tube) è il metodo contraccettivo chirurgico più diffuso tra le donne, caratterizzato dal “blocco” delle tube di Falloppio (tube uterine). È un metodo contraccettivo molto efficiente ed è certamente drastico, in quanto si tratta di una sterilizzazione tendenzialmente permanente anche se in alcuni casi può essere reversibile.
La chiusura delle tube (o sterilizzazione tubarica, sterilizzazione femminile, legatura delle tube) è il metodo contraccettivo chirurgico più diffuso tra le donne, caratterizzato dal “blocco” delle tube di Falloppio (tube uterine). È un metodo contraccettivo molto efficiente ed è certamente drastico, in quanto si tratta di una sterilizzazione tendenzialmente permanente anche se in alcuni casi può essere reversibile.
Tecnica dell’intervento
La chiusura delle tube nella donna si può eseguire in varie maniere: tramite approccio vaginale, tramite laparoscopia, con una minilaparotomia (“minilap”) oppure con una vera e propria laparotomia. Si tratta fondamentalmente di interrompere il decorso tubarico con vari metodi. L’intervento addominale (laparoscopico o laparotomico) prevede l’incisione delle due tube con allontanamento dei monconi residui; quello vaginale prevede l’inserimento di una sostanza non riassorbibile, che forma una sorta di “barriera” a livello tubarico. Si preferisce per lo più l’approccio laparoscopico per la brevità dell’intervento e per la sua relativa semplicità, mentre la via laparotomica è preferita quando la chiusura delle tube si effettua nel contesto di un altro intervento (taglio cesareo, cisti ovariche, eccetera).
Che genere di anestesia viene usata?
Può essere fatta sia in anestesia totale (di circa 30 minuti), che in locale o spinale, a seconda del tipo di intervento. Per approfondire, leggi anche: Differenza tra anestesia locale, regionale, generale, spinale ed epidurale
Quando posso fare l’operazione?
La donna può effettuare questo intervento a qualsiasi età. Può scegliere di avere una chiusura delle tube subito dopo aver partorito con parto vaginale o cesareo (legatura postparto), dopo un aborto (legatura postaborto), o in qualunque momento del vostro ciclo mestruale. La sterilizzazione postparto è per alcuni versi conveniente poiché la donna è già in ospedale o in clinica. D’altro canto, un neonato apparentemente sano può sviluppare un problema nelle settimane successive al parto che potrebbe portarlo a decesso: in questo caso la donna potrebbe “rimpiangere” la scelta di effettuare una legatura immediatamente nel postparto. E’ doloroso parlarne, ma è una eventualità da tenere in considerazione.
Rischi dell’intervento
I rischi di una legatura delle tube sono quelli generalmente legati ad un intervento chirurgico ed all’anestesia, ma sono molto bassi:
- rischi legati all’anestesia, specie se totale;
- rischio di lesione all’utero o altri organi vicini come intestino o vescica;
- rischio di sanguinamento interno o esterno;
- rischio di sviluppare una infezione nel sito operatorio.
Controindicazioni all’intervento
Non esistono controindicazioni particolari, se la donna è sana. L’intervento non è ovviamente indicato per le donne che non hanno deciso, in modo definitivo, di non avere altri figli.
Vantaggi dell’intervento:
- è un’operazione relativamente semplice, con minime complicazioni, che richiede l’unico intervento e il ricovero di un giorno o può anche essere effettuato come intervento ambulatoriale;
- è in molti casi reversibile;
- richiede solo il congedo di malattia di una durata molto breve;
- è un metodo contraccettivo molto efficiente e ad alto tasso di successo;
- la donna non si deve ricordare di non dimenticare di prendere la pillola;
- la donna non deve più assumere alcuni ormoni contraccettivi perché si tratta di un metodo utilizzabile anche nelle pazienti che temono preparati ormonali o non possono assumerli (portatrici della mutazione di Leiden, stati dopo la trombosi, tumori del seno, varicosi, intolleranza ai preparati).
Post intervento: quanto tempo ci vuole per tornare alla normalità?
Dopo l’operazione la donna rimane nella sala di risveglio per un tempo variabile in base alle sue condizioni. Successivamente, se eseguita una anestesia locale e salvo complicazioni, la donna può tornare a casa dopo poche ore. In caso di anestesia totale o spinale o in caso di complicazioni, verrà chiesto alla paziente di rimanere più a lungo, anche per la notte o oltre. Tornata a casa la donna NON deve svolgere compiti o lavori fisicamente pesante per almeno una settimana dopo l’operazione. La maggior parte delle donne si riprende completamente entro due settimane dall’intervento.
Legatura delle tube: sarò subito sterile? Quando riprendere l’attività sessuale?
La sterilità è subito presente al termine dell’intervento. Si può riprendere l’attività sessuale dopo circa una decina di giorni dall’intervento ed in ogni caso solo quando vi sentirete a vostro agio.
Leggi anche:
Legature delle tube: come cambiano le mestruazioni?
Dopo una legatura delle tube la donna continuerà ad avere il ciclo mestruale esattamente come prima: la maggior parte delle donne racconta infatti che non vi sono stati cambiamenti nelle loro mestruazioni. Se osservate che esse cambiano, non è necessariamente per colpa dell’operazione: ricordate che le mestruazioni possono cambiare con l’età o con altre patologie, anche senza essersi sottoposte ad un intervento di sterilizzazione. In caso di cambiamenti improvvisi del ciclo, si consiglia di interpellare il proprio ginecologo.
La legatura delle tube è reversibile o no?
Non è affatto vera l’opinione comune che un’inversione di legatura delle tube, rispetto alle possibilità di concepimento, sia caratterizzato da un alto tasso di insuccesso, anzi: secondo il Centro Infertilità di Saint Louis, le inversioni di legatura delle tube hanno un grande successo, tanto che le donne possono aspettarsi un tasso di fertilità del 95%, dopo che la procedura sia stata eseguita. La clinica esegue l’intervento chirurgico in laparoscopia. Presso il Centro Reversal Chapel Hill, invece, i medici offrono un tasso di successo nell’ottenimento di una gravidanza dopo l’intervento chirurgico di reversione del 75%, percentuale comunque ottima. Le percentuali di successo offerte da entrambe queste cliniche rispecchiano complessivamente la media nazionale. Tuttavia, è corretto puntualizzare che questi tassi di successo scendono drasticamente quando la paziente è di età superiore ai 40 anni; ma questo, d’altronde, è anche un fatto puramente fisiologico. I ginecologi e gli ostetrici fanno correttamente presente di non mettersi comunque nelle condizioni di aspettativa più rosee, quando si esegue l’intervento di reversione su donne d’età superiore ai 35 anni. Questo è un atteggiamento prudenziale del tutto corretto, ma bisogna comunque considerare che siamo ancora di fronte a percentuali di tutto rispetto. Complessivamente, difatti, per le donne sotto i 30 anni, il tasso di successo di gravidanza è del 77%. Per le donne che sono di età compresa tra 35 e 39 anni, il tasso di successo scende a circa il 62%, che comunque è ancora una percentuale, per l’appunto, del tutto rispettabile. Per le donne oltre i 40 anni la percentuale scende ulteriormente al 34%, che comunque non è affatto una percentuale trascurabile, se posta in rapporto all’immaginario comune dell’irreversibilità di questo tipo di intervento. Di certo, se la legatura delle tube ha coinvolto una cauterizzazione (cioè una bruciatura chirurgica delle estremità delle tube stesse, una volta resezionate e legate), è chiaro che le probabilità che un’inversione porti un successo riproduttivo sono molto più basse, proprio a causa dei danni provocati alle tube, ma non è affatto necessario intervenire con una cauterizzazione, anzi si può espressamente richiedere che ciò non avvenga, tanto in ogni caso l’intervento, se ben praticato, ottiene una sicurezza contraccettiva attorno al 100%.
Leggi anche:
Sindrome da legatura delle tube
Secondo alcuni ricercatori esisterebbe una sindrome legata alla chiusura delle tube chiamata “Sindrome da legatura delle tube”, in inglese Post Tubal Ligation Syndrome. Appare comunque non esservi concordanza nel mondo scientifico sotto questo punto di vista, si tratta di un argomento controverso, ma alcune donne sostengono che dopo che aver avuto la loro legatura delle tube, soffrono di quella che viene chiamata appunto “sindrome post-legatura delle tube”. Alcuni dei sintomi più comuni sono periodi mestruali più pesanti del normale, crampi, mal di schiena e sbalzi d’umore estremi. Alcuni medici sostengono che la sindrome non esista, mentre altri ritengono che la sindrome sia molto reale. Secondo uno studio pubblicato sul New England Journal of Medicine da un gruppo di ricercatori di Atlanta, tale sindrome risulterebbe inesistente.
Corrispondente maschile
Il metodo contraccettivo chirurgico usato per l’uomo, corrispondente alla legatura delle tube, è la vasectomia, tecnica che comporta decisamente minori complicazioni ed effetti collaterali rispetto alla chiusura delle tube. Per approfondire, leggi anche:
Quanto costa una legatura delle tube?
Il costo di una chiusura delle tube è estremamente variabile in base alla clinica dove viene effettuata ed agli operatori che la eseguono. Generalmente il prezzo di una legatura delle tube oscilla tra 2000 ed i 7000 euro che includono: le parcelle dei medici e degli infermieri, le visite di controllo, la clinica, l’anestesista ed i farmaci.
Efficacia della legatura delle tube rispetto ad altri metodi contraccettivi
L’indice di Pearl è il numero che esprime la quantità di gravidanze indesiderate nel corso di un anno su 100 donne che hanno utilizzato lo stesso metodo contraccettivo: come vedete dallo schema di seguito pubblicato, la legatura delle tube è un metodo contraccettivo estremamente efficiente. C’è comunque una probabilità di circa il 2% di rimanere incinta nell’arco temporale di 10 anni dopo l’operazione.
| Metodo |
Indice di Pearl |
| rapporto sessuale non protetto |
85 |
| metodo dei giorni infertili |
24 |
| misurazione della temperatura basale |
24 |
| misurazione della densità del muco cervicale |
24 |
| spermicidi |
3 – 21 |
| astinenza periodica |
20 |
| coito interrotto |
4 – 18 |
| diaframma |
6 – 18 |
| pesar |
2 – 15 |
| preservativo |
2 – 12 |
| spirale intrauterina |
0,8 – 3 |
| contraccezione ormonale combinata |
0,1 – 3 |
| contraccezione orale progestinica |
0,5 – 3 |
| contraccezione iniettabile progestinica |
0,3 |
| impianti progestinici |
0,04 |
| sterilizzazione femminile |
0,4 |
| sterilizzazione maschile |
0,15 |
La legatura delle tube “cambia” la femminilità?
No, il corpo della donna continuerà a produrre gli ormoni la “rendono donna”. Non vi saranno cambiamenti nella pelle o nelle mammelle. La donna NON avrà la menopausa prima del normale e NON causa un aumento di peso, a meno che la paziente non aumenti l’introito calorico giornaliero, abbia una patologia relativa al metabolismo (ad esempio ipotiroidismo) o diminuisca l’attività fisica.
La legatura delle tube interferisce con l’impulso sessuale?
Probabilmente non del tutto. L’impulso sessuale generalmente non cambia ma è difficile prevedere come una legatura possa interferire col complesso modno della sfera sessuale femminile. Alcune donne riferiscono che senza la preoccupazione di avere una gravidanza accidentale e senza il fastidio di altri metodi contraccettivi, esse ed i loro partner trovano il sesso più piacevole e spontaneo.
La legatura delle tube interferisce sull’emotività?
La decisione di dare un taglio alla propria fertilità non è semplice: la donna potrebbe sentirsi un po’ triste nel porre fine al compito “materno” della sua vita. Potrebbe sentirsi “invecchiata” o avere un rimorso quando vede un bambino appena nato. Queste sensazioni di solito finiscono col tempo. D’altro canto la donna potrebbe sentirsi sollevata dal fatto di non avere più la preoccupazione di rimanere incinta accidentalmente. E’ insomma difficile prevedere quale sia la reazione emotiva ad una sterilizzazione, specie se sono contemporaneamente presenti patologie psichiatriche come depressione e disturbi dipolari.
La legatura delle tube protegge dalle malattie sessualmente trasmissibili, come l’AIDS?
No. La chiusura delle tube rende soltanto incapaci di mettere al mondo un bambino, ma non vi protegge dalle malattie sessualmente trasmesse: per tale scopo è essenziale usare una “barriera meccanica” come il profilattico.
La sterilizzazione femminile è il giusto metodo per me?
Ci sono un numero di fattori che dovreste considerare per determinare se la sterilizzazione femminile sia il giusto metodo contraccettivo per voi. Come con qualunque contraccezione, dovreste prima parlare con il vostro dottore e con il vostro partner prima di considerare seriamente la sterilizzazione. Questo è particolarmente importante sia per la sterilizzazione maschile per quella femminile, poiché gli effetti sono potenzialmente irreversibili. Considerate l’uso di altri metodi contraccettivi. Valutate a lungo i pro ed i contro. La sterilizzazione femminile potrebbe essere un efficace metodo per voi se una o più delle seguenti condizioni è vera:
- voi e il vostro partner avete tutti i figli di cui avreste sempre voluto avere;
- voi e il vostro partner non volete avere bambini e voi non potete o non volete usare metodi temporanei di contraccezione;
- volete un metodo permanente ed irreversibile;
- avete l’assoluta certezza di non volere altri bambini;
- non volete affrontare la possibilità di abortire se un vostro metodo temporaneo dovesse fallire;
- volete poter avere rapporti sessuali senza usare altri metodi contraccettivi e senza la paura di gravidanza accidentale.
Nel caso in cui abbiate rapporti con un solo partner fisso, è preferibile che sia lui ad effettuare la vasectomia – operazione molto più semplice e sicura – mentre nel caso in cui abbiate rapporti con più partner, la legatura rappresenta la soluzione ideale, sempre tenendo a mente che non vi protegge dalle malattie sessualmente trasmesse il cui rischio aumenta all’aumentare del numero dei partner.
Leggi anche:
- Differenza tra infertilità e sterilità
- In quale giorno e settimana del ciclo è più probabile rimanere incinta?
- Come e quando fare il test di gravidanza
- Che possibilità ho di rimanere incinta?
- Ho dimenticato di prendere la pillola contraccettiva, cosa faccio? Rischio di rimanere incinta?
- Carcinoma dell’ovaio: quali sono i sintomi da non sottovalutare?
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Rimanere incinta: i 30 migliori consigli alla coppia per aumentare le possibilità di gravidanza
- Capire se sono incinta: i primi sintomi di gravidanza
- Perché ho un ritardo del ciclo? Quanti giorni devono passare prima di preoccuparmi? Come mi devo comportare?
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Differenza tra ovaio policistico, micropolicistico e microfollicolare
- Differenza tra ovaio policistico e multifollicolare
- Cos’è la pubertà, a che età inizia e come si manifesta?
- Cerco la gravidanza: quanto tempo è necessario per rimanere incinta?
- Differenza tra infertilità e sterilità
- Differenza tra sterilità primaria e secondaria
- Non riesco a rimanere incinta: e se la colpa fosse dell’uomo?
- Non riesco a rimanere incinta: colpa dell’utero
- Differenza tra infertilità e impotenza
- Non riesco a rimanere incinta: colpa di una infezione ginecologica
- Non riesco a rimanere incinta: colpa delle ovaie che non funzionano bene
- Cancro del testicolo: prevenzione, diagnosi, stadiazione, cure
- L’autopalpazione del testicolo ti salva dal cancro testicolare
- Impianto di protesi testicolare: quando, come e perché si effettua
- Fino a che età un uomo può avere figli?
- Come cambia lo sperma negli anni? Quantità, consistenza ed altre caratteristiche
- Crisi di mezza età maschile: sintomi, quanto dura, depressione
- Differenza tra la crisi di mezza età maschile e femminile
- Crisi di mezza età maschile: come influisce sul matrimonio e come superarla?
- Differenze tra menopausa ed andropausa: come cambia la sessualità nell’uomo e nella donna
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Condividi questo articolo:
 L’isterosalpingografia è un esame radiografico dell’utero e delle salpingi ottenuto mediante l’inserimento – tramite catetere – di un liquido (mezzo di contrasto) nella cavità uterina, che determina opacizzazione e permette di ottenere radiografie con un’immagine “a calco” di:
L’isterosalpingografia è un esame radiografico dell’utero e delle salpingi ottenuto mediante l’inserimento – tramite catetere – di un liquido (mezzo di contrasto) nella cavità uterina, che determina opacizzazione e permette di ottenere radiografie con un’immagine “a calco” di:
 La chiusura delle tube (o sterilizzazione tubarica, sterilizzazione femminile, legatura delle tube) è il metodo contraccettivo chirurgico più diffuso tra le donne, caratterizzato dal “blocco” delle tube di Falloppio (tube uterine). È un metodo contraccettivo molto efficiente ed è certamente drastico, in quanto si tratta di una sterilizzazione tendenzialmente permanente anche se in alcuni casi può essere reversibile.
La chiusura delle tube (o sterilizzazione tubarica, sterilizzazione femminile, legatura delle tube) è il metodo contraccettivo chirurgico più diffuso tra le donne, caratterizzato dal “blocco” delle tube di Falloppio (tube uterine). È un metodo contraccettivo molto efficiente ed è certamente drastico, in quanto si tratta di una sterilizzazione tendenzialmente permanente anche se in alcuni casi può essere reversibile.
 Alcuni giorni fa una donna italiana di 56 anni ha dato alla luce una bimba, con parto naturale e dopo una gravidanza avvenuta senza procreazione assistita. La donna, già madre di altre due figlie, di 34 e 28 anni, risiede a Casale sul Sile, in provincia di Treviso. La bimba – riferiscono i quotidiani locali – è nata all’ospedale all’Angelo di Mestre, a fine dicembre, con un peso di oltre 3 chili e gode di ottima salute.
Alcuni giorni fa una donna italiana di 56 anni ha dato alla luce una bimba, con parto naturale e dopo una gravidanza avvenuta senza procreazione assistita. La donna, già madre di altre due figlie, di 34 e 28 anni, risiede a Casale sul Sile, in provincia di Treviso. La bimba – riferiscono i quotidiani locali – è nata all’ospedale all’Angelo di Mestre, a fine dicembre, con un peso di oltre 3 chili e gode di ottima salute. Generalmente si individua la ventesima settimana come punto di riferimento per l’inizio della percezione materna dei movimenti del feto, che in realtà iniziano già durante le prime settimane, ma la madre non è in grado di percepirli. Alcune donne già durante le prime settimane sentono degli strani sussulti all’interno della pancia, come se fossero delle bolle che si spostano: questi non sono i movimenti fetali, ma possono essere i movimenti dell’utero che si sta pian piano ingrandendo. C’è un’altra attività del bimbo che talvolta può essere confusa con i movimenti: il singhiozzo. È normale infatti che il feto ogni tanto singhiozzi, è un suo modo per allenare le vie aeree in preparazione alla vita fetale; quando il piccolino singhiozza si sente la pancia sussultare in modo ritmico, senza sentire altri movimenti degli arti.
Generalmente si individua la ventesima settimana come punto di riferimento per l’inizio della percezione materna dei movimenti del feto, che in realtà iniziano già durante le prime settimane, ma la madre non è in grado di percepirli. Alcune donne già durante le prime settimane sentono degli strani sussulti all’interno della pancia, come se fossero delle bolle che si spostano: questi non sono i movimenti fetali, ma possono essere i movimenti dell’utero che si sta pian piano ingrandendo. C’è un’altra attività del bimbo che talvolta può essere confusa con i movimenti: il singhiozzo. È normale infatti che il feto ogni tanto singhiozzi, è un suo modo per allenare le vie aeree in preparazione alla vita fetale; quando il piccolino singhiozza si sente la pancia sussultare in modo ritmico, senza sentire altri movimenti degli arti. Già nelle prime settimane gravidanza cominciano a svilupparsi gli organi di senso del bambino (o meglio del “feto”) – quelli per vista, udito, olfatto, gusto e tatto – anche se completeranno lo sviluppo e funzioneranno a pieno solo più avanti. Vediamo allora quando e come si sviluppano i vari organi di senso.
Già nelle prime settimane gravidanza cominciano a svilupparsi gli organi di senso del bambino (o meglio del “feto”) – quelli per vista, udito, olfatto, gusto e tatto – anche se completeranno lo sviluppo e funzioneranno a pieno solo più avanti. Vediamo allora quando e come si sviluppano i vari organi di senso.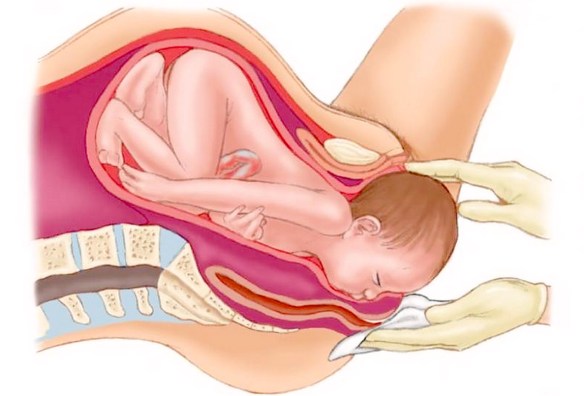 La rottura delle acque è uno dei vari sintomi che caratterizza il travaglio, cioè la prima fase del parto naturale che culmina con l’espulsione del neonato attraverso il canale del parto. Come fare, però, a distinguere il liquido della rottura delle acque, da altri liquidi come urina o altre perdite?
La rottura delle acque è uno dei vari sintomi che caratterizza il travaglio, cioè la prima fase del parto naturale che culmina con l’espulsione del neonato attraverso il canale del parto. Come fare, però, a distinguere il liquido della rottura delle acque, da altri liquidi come urina o altre perdite?
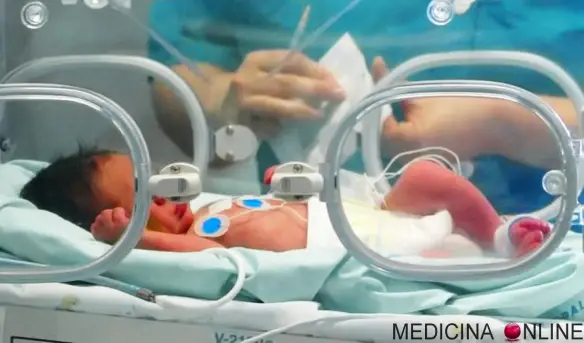 Con “incubatrice neonatale” si intende un dispositivo medico chiuso, in uso fin dai primi anni del ‘900, che riproduce condizioni simili a quelle della vita intrauterina. Tale dispositivo è destinato ad ospitare neonati prematuri, sottopeso od in precarie condizioni si salute generale, assicurando loro il giusto grado di ossigenazione, temperatura, umidità, nutrimento, fino a quando non siano in grado di sopravvivere autonomamente nelle normali condizioni ambientali. L’incubatrice è quindi un utilissimo strumento, capace di elevare – anche di molto – le possibilità di sopravvivenza di bimbi che, in mancanza di essa potrebbero essere destinati a più gravi patologie e danni neurologici, se non – in alcuni casi – addirittura alla morte. La mancanza di incubatrici in alcune regioni del Terzo Mondo, è una delle cause della elevata mortalità alla nascita di tali regioni.
Con “incubatrice neonatale” si intende un dispositivo medico chiuso, in uso fin dai primi anni del ‘900, che riproduce condizioni simili a quelle della vita intrauterina. Tale dispositivo è destinato ad ospitare neonati prematuri, sottopeso od in precarie condizioni si salute generale, assicurando loro il giusto grado di ossigenazione, temperatura, umidità, nutrimento, fino a quando non siano in grado di sopravvivere autonomamente nelle normali condizioni ambientali. L’incubatrice è quindi un utilissimo strumento, capace di elevare – anche di molto – le possibilità di sopravvivenza di bimbi che, in mancanza di essa potrebbero essere destinati a più gravi patologie e danni neurologici, se non – in alcuni casi – addirittura alla morte. La mancanza di incubatrici in alcune regioni del Terzo Mondo, è una delle cause della elevata mortalità alla nascita di tali regioni.