 L’universo è tempestato da un impressionante numero di stelle, una quantità incalcolabile, considerando che anche con i più moderni telescopi, riusciamo ad osservarne soltanto una porzione limitata.
L’universo è tempestato da un impressionante numero di stelle, una quantità incalcolabile, considerando che anche con i più moderni telescopi, riusciamo ad osservarne soltanto una porzione limitata.
A causa della reciproca forza gravitazionale, ammassi e sistemi composti da milioni o miliardi di stelle, insieme al mezzo interstellare – formato da polveri e gas rarefatti – formano dei giganteschi agglomerati, meglio conosciuti come Galassie.
In altre parole una Galassia non è altro che un enorme insieme di corpi celesti e materiale rarefatto, tenuto insieme dalla gravità, che le conferisce anche una particolare morfologia.
Grazie all’astronomo statunitense Edwind Hubble, che nel 1923 scandagliò il cielo con il telescopio Hooker, oggi sappiamo che nel nostro universo esistono miliardi di galassie più o meno grandi, classificabili, a seconda della conformazione assunta, in base al sistema che porta il suo nome.
Considerandone la forma apparente, le galassie sono perciò suddivise in:
1) Ellittiche: consiste in un profilo a forma di disco ellissoidale ed è la forma più diffusa.
2) A spirale e spirale barrata: hanno forma di disco ma con delle spire che si diramano dal nucleo; nel caso della spirale barrata, un fascio di stelle attraversa il nucleo.
3) Peculiari: sono galassie dalla conformazione irregolare, la cui forma è provocata dall’interazione della forza di marea con le galassie vicine.
Le galassie e le stelle al loro interno sono sottoposte a due diversi tipi di moti, quello di rotazione e quello di traslazione. Mentre il primo consiste nella rotazione delle stelle intorno al nucleo – fortemente attrattivo data la sua elevata densità – il secondo si riferisce al graduale allontanamento delle galassie dalla Terra, uno spostamento recessivo che conferma la teoria dell’Universo in espansione. A prescindere dal tipo di moto, non si è ancora riusciti a scoprire la velocità reale né delle stelle, né delle galassie; un’avvincente sfida per l’astronomia, che ipotizza la presenza di materia oscura, dotata di massa – quindi di forza gravitazionale – ma invisibile, non essendo in grado di emettere ne riflette la luce.
Il termine galassia ha origine greca, deriva dalla parola “galaxias”, con significato di “latteo”. E non è certo un caso: Via Lattea è il nome della galassia per eccellenza, quella in cui è contenuto il Sistema solare, dove si svolge tutta la vita conosciuta. Oltre ad essa, è possibile osservare, senza l’utilizzo di strumenti particolari, anche le due “Nubi di Magellano” e la “Galassia di Andromeda”.
Leggi anche:
- Differenza tra eclissi solare e lunare (spiegazione semplice)
- Differenza tra eclissi totale, parziale, anulare e penombrale
- Com’è fatta la tuta degli astronauti?
- Cos’è una galassia? Di cosa è fatta?
- Cos’è e dove si trova la Stella Polare? Come individuarla?
- Cos’è una eclissi lunare? Come e quando si verifica?
- Differenza tra stella, pianeta e satellite con esempi
- Differenza tra satellite naturale ed artificiale con esempi
- Differenza tra satellite artificiale scientifico ed applicativo
- Differenza tra pianeta e pianeta nano con esempi
- Differenza tra pianeta gioviano e terrestre con esempi
- Qual è la differenza fra meteoroide, meteora e meteorite?
- Differenza tra stella cadente e meteora
- In quali giorni dell’anno si possono vedere molte stelle cadenti?
- Differenza tra orbita e traiettoria
- Differenza tra orbita ed orbitale (in chimica ed astronomia)
- Differenza tra livello energetico ed orbitale
- Differenza tra elettrone, fotone, protone e ione
- Perché la notte di San Lorenzo cadono le stelle? Cos’è una stella cadente?
- Quante volte l’uomo è stato sulla Luna?
- Perché si verificano le maree?
- Perché la luna ci rivolge sempre la stessa faccia? Com’è il lato oscuro?
- Cos’è una eclissi solare? Come e quando si verifica?
- Cos’è un anno luce ed a quanti km corrisponde?
- Le distanze dell’universo, ovvero: bagliori di luce da una stella ormai scomparsa
- Andremo tutti a vivere su Kepler, il pianeta simile alla terra
- Differenza tra raggi infrarossi, ultravioletti e visibili
- Entro dieci anni scopriremo forme di vita extraterrestri
- Cos’è la radiazione solare? Cosa sono i raggi ultravioletti? Che danni possono
- Pale Blue Dot: la Terra vista dallo spazio è un granello nell’universo
- Differenza tra massa e peso in fisica ed in medicina
- Teoria del Tempo Fantasma: 297 anni di storia non sono mai esistiti, ora siamo nel 1717
- L’uomo più grasso del mondo pesa 368 kg
- La persona più intelligente al mondo mai esistita nella storia dell’uomo
- Jon Brower Minnoch: quanto è arrivato a pesare l’uomo più grasso del mondo?
- Le 20 droghe più potenti e pericolose al mondo
- Lo scivolo trasparente più alto e pauroso del mondo
- Valeria Levitina pesa 25 kg: è la ragazza più anoressica del mondo [VIDEO]
- Quanto pesa tutta la popolazione mondiale messa assieme?
- Lina Medina è la mamma più giovane al mondo: ha partorito il suo primo figlio a 5 anni
- Bambini scoprono per prima volta la loro ombra
- Arinia: la mancanza congenita del naso
- Il cardiochirurgo stremato dopo un trapianto cardiaco durato 23 ore
- Emette gas intestinali durante l’intervento chirurgico: i risultati sono disastrosi
- Trapianto di faccia: i casi più famosi al mondo
- Ipertimesia: la donna che ricorda tutto da quando è nata
- Ollie, il “bambino Pinocchio” nato con il cervello nel naso
- Sindrome del bambino scosso: i gravissimi danni della violenza sul neonato
- Quanto pesa un litro di acqua liquida o di ghiacciata?
- Differenza tra massa e peso in fisica ed in medicina
- Vi spiego come far entrare sette miliardi di persone nello spazio di una palla da tennis
- La donna più fertile del mondo: 69 figli
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Una stella viene definita in astronomia come un corpo celeste dotato di luce propria, formato da materia allo stato di plasma, che genera energia nel proprio nucleo attraverso processi di fusione nucleare, che liberano l’energia che noi vediamo sotto forma di luce stellare. La stella più vicina a noi è il Sole, che si trova ad una distanza media dalla Terra di 150 milioni di Km ed è al centro del nostro Sistema Solare; la maggior parte delle altre stelle risultano visibili soltanto durante la notte. Gruppi densi di stelle formano gli ammassi stellari, che a loro volta, raggruppati insieme a stelle singole, polveri e gas, formano le galassie.
Una stella viene definita in astronomia come un corpo celeste dotato di luce propria, formato da materia allo stato di plasma, che genera energia nel proprio nucleo attraverso processi di fusione nucleare, che liberano l’energia che noi vediamo sotto forma di luce stellare. La stella più vicina a noi è il Sole, che si trova ad una distanza media dalla Terra di 150 milioni di Km ed è al centro del nostro Sistema Solare; la maggior parte delle altre stelle risultano visibili soltanto durante la notte. Gruppi densi di stelle formano gli ammassi stellari, che a loro volta, raggruppati insieme a stelle singole, polveri e gas, formano le galassie.
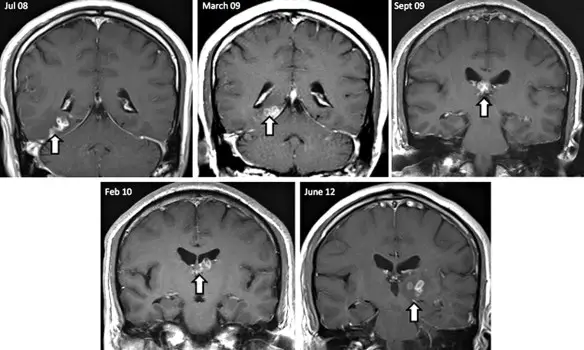 Per meglio comprendere l’argomento, leggi prima:
Per meglio comprendere l’argomento, leggi prima:  Per meglio comprendere l’argomento, leggi prima:
Per meglio comprendere l’argomento, leggi prima: 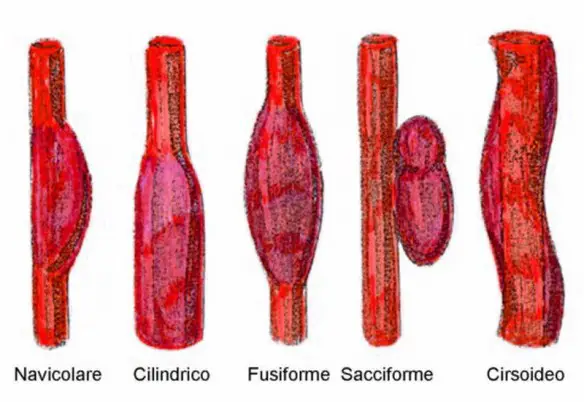 Per meglio comprendere l’argomento, leggi prima:
Per meglio comprendere l’argomento, leggi prima: 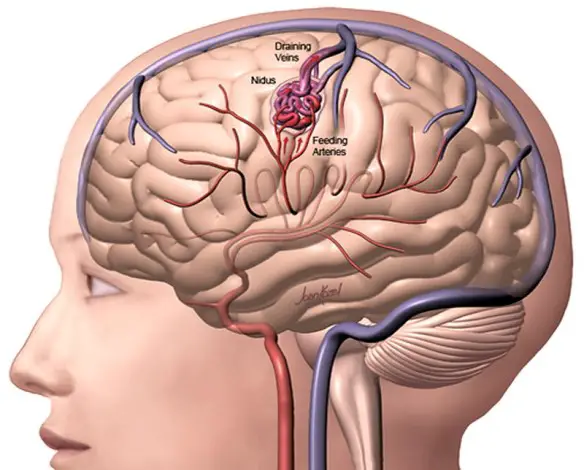 L’attacco ischemico transitorio (o TIA) è un deficit neurologico temporaneo e reversibile, causato da una riduzione transitoria del flusso di sangue al cervello. Il TIA è molto simile, per cause, sintomi e segni, all’ictus cerebrale ischemico, con la sola differenza che il deficit neurologico non è permanente (come nell’ictus) ma transitorio e reversibile. Se i sintomi durano meno di una o due ore, l’episodio viene chiamato attacco ischemico transitorio (TIA).
L’attacco ischemico transitorio (o TIA) è un deficit neurologico temporaneo e reversibile, causato da una riduzione transitoria del flusso di sangue al cervello. Il TIA è molto simile, per cause, sintomi e segni, all’ictus cerebrale ischemico, con la sola differenza che il deficit neurologico non è permanente (come nell’ictus) ma transitorio e reversibile. Se i sintomi durano meno di una o due ore, l’episodio viene chiamato attacco ischemico transitorio (TIA).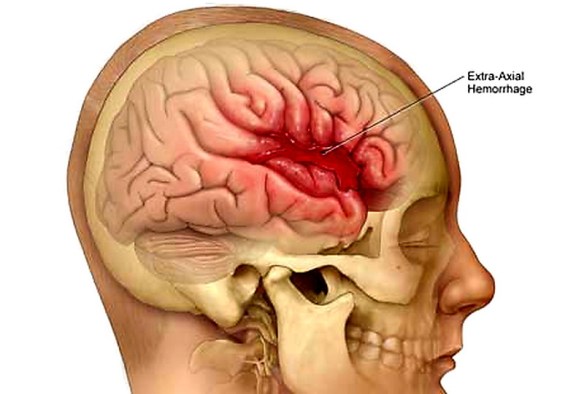 Con “emorragia cerebrale” si indica una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo.
Con “emorragia cerebrale” si indica una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo.