 Le conseguenze di una lesione midollare (paralisi, incontinenza fecale, disfunzione erettile…) sono determinate dal livello e dalle caratteristiche della lesione stessa, che può essere completa o incompleta; è comunque accertato che dopo un danno mielico le funzioni sessuali nell’uomo risultano quasi sempre compromesse.
Le conseguenze di una lesione midollare (paralisi, incontinenza fecale, disfunzione erettile…) sono determinate dal livello e dalle caratteristiche della lesione stessa, che può essere completa o incompleta; è comunque accertato che dopo un danno mielico le funzioni sessuali nell’uomo risultano quasi sempre compromesse.
Conseguenze di una lesione midollare sulla sessualità
Nel maschio, infatti, si può verificare un completo sconvolgimento delle funzioni dell’apparato genitale: sia la funzione erettiva che quella eiaculatoria sono sempre deficitarie (a volte addirittura assenti), con notevoli compromissioni della “potenza sessuale” (possibilità di avere normali rapporti sessuali: coito) e della fertilità (possibilità di procreare). Inoltre viene quasi sempre alterata (o abolita) la sensibilità orgasmica. E’ opportuno comunque ribadire che esistono notevoli variabilità individuali legate al livello e alla completezza della lesione, nonchè alcune possibilità terapeutiche che verranno illustrate in seguito.
La lesione midollare compromette notevolmente la capacità eiaculatoria. Nei giorni immediatamente successivi ad un danno midollare, durante la fase di shock spinale, non è possibile ottenere né l’erezione né l’eiaculazione. Una volta superata la fase di shock spinale, si osserva nel paziente la ripresa dell’attività riflessa midollare con quadri clinici ovviamente diversi a seconda del livello di lesione.
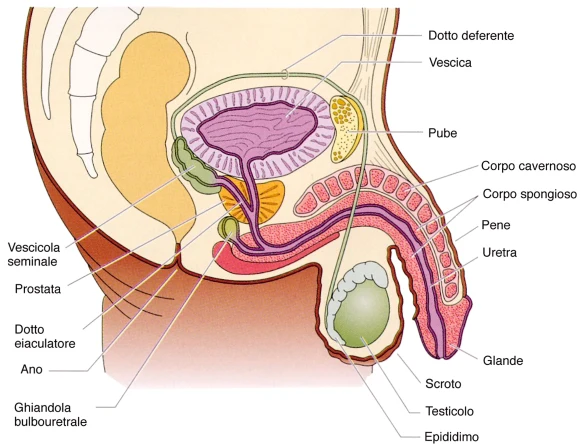
Nei pazienti con lesione al di sopra di T9 è possibile ottenere l’eiaculazione durante il coito o la masturbazione (eiaculazione riflessa), per l’integrità sia del centro toraco-lombare, che controlla l’emissione, che del centro somatico sacrale, che regola l’eiaculazione propriamente detta: l’interruzione delle connessioni con i centri encefalici, però, consente solo raramente una eiaculazione spontanea. In alcuni casi, per la presenza di dissinergia tra lo sfintere liscio e lo sfintere striato dell’uretra, durante l’eiaculazione il liquido seminale può refluire in vescica: non si osserva pertanto alcuna espulsione di sperma all’esterno pur essendo conservato il riflesso dell’emissione (eiaculazione retrograda) (Figura 3).
Nelle lesioni che coinvolgono i metameri T9-L1 non vi è la possibilità di ottenere in alcun modo l’emissione e di conseguenza l’eiaculazione.
Nelle lesioni al di sotto di L1 vi può essere, anche se non frequentemente, emissione di liquido seminale (eiaculazione psicogena), spesso non legata al coito o alla masturbazione, per la conservazione del controllo corticale sul centro simpatico toraco-lombare: se il centro somatico S2-S4 è rimasto integro, l’eiaculazione potrà assumere caratteristiche fisiologiche (eiaculazione “a getto”), mentre in caso di lesione del cono terminale l’eiaculazione sarà debole e gocciolante. In caso di lesione incompleta le possibilità di ottenere l’eiaculazione saranno ovviamente maggiori e si potranno configurare quadri clinici di difficile standardizzazione.
Leggi anche:
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Differenza tra eiaculazione retrograda e aneiaculazione
- Come fare per avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Come avviene l’eiaculazione maschile [VIDEO] Attenzione: immagini sessualmente esplicite
- Ipoposia: quando lo sperma è troppo poco. Cause e terapie per aumentare la quantità di eiaculato
- Astenospermia: spermiogramma, spermatozoi deboli e fattori che influenzano la loro motilità
Terapia
La terapia dei deficit dell’eiaculazione è rappresentata dal vibromassaggio penieno e dall’elettroeiaculazione.
Il trattamento più utilizzato è il vibromassaggio penieno (Figura 4), che viene realizzato con una stimolazione della superficie ventrale del pene, dalla radice alla regione del frenulo, mediante un apparecchio che produce vibrazioni meccaniche di frequenza da 70 a 110 Hz e ampiezza di 2-3 mm. Grazie alla particolare stimolazione della cute del pene, l’input raggiunge il centri midollari dell’emissione e dell’eiaculazione, evocando il riflesso eiaculatorio: è necessario, però, che il centro toraco-lombare sia integro, come pure le fibre ascendenti (tratto lombo-sacrale) dell’arco spinale riflesso. In altri termini una eiaculazione riflessa mediante vibromassaggio penieno potrà essere ottenuta, in caso di lesione completa, quando il livello lesionale è superiore a T9: non si verificherà, invece, in caso di lesione del centro toraco-lombare, come pure del tratto lombo-sacrale del midollo per interruzione della branca afferente del riflesso eiaculatorio.
Il vibromassaggio penieno, inoltre, è in grado di migliorare le erezioni riflesse per cui a volte viene utilizzato anche nel trattamento dei deficit erettivi.
L’elettroeiaculazione viene effettuata mediante una sonda rettale, posizionata con gli elettrodi rivolti verso la prostata: gli impulsi elettrici stimolano le fibre periferiche dell’emissione ottenendo una risposta eiaculatoria con frequenza maggiore rispetto all’utilizzazione del vibromassaggio penieno. Gli inconvenienti sono rappresentati dalle crisi di disreflessia autonomica e dalle lesioni della mucosa rettale.
Leggi anche:
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
Paraplegia: posso avere dei figli?
Una delle limitazioni maggiormente avvertite dai pazienti mielolesi è la compromissione della fertilità che consegue principalmente a turbe della eiaculazione ma anche ad alterazioni qualitative del liquido seminale. La produzione di sperma continua anche dopo la lesione, ma vi può essere frequentemente una riduzione del numero degli spermatozoi nell’eiaculato o una loro alterazione funzionale (motilità): i processi infiammatori urogenitali (prostatiti, epididimiti, orchiti), la riduzione dell’apporto ematico scrotale, le alterazioni della termoregolazione, la denervazione delle strutture tubulari del testicolo e i deficit ormonali rappresentano le cause più frequenti di depressione (danno) della spermatogenesi (produzione degli spermatozoi) nel paziente con lesione midollare. L’infertilità del maschio medulloleso è determinata, nella stragrande maggioranza dei casi, dai deficit della funzione eiaculatoria: solo nel 5-10% delle mielolesioni complete (e nel 25-35% delle lesioni incomplete) è possibile osservare una eiaculazione spontanea anterograda.
La possibilità per la persona con lesione midollare di avere figli per via naturale è legata alla presenza di erezioni sufficientemente valide da consentire il coito e la eiaculazione anterograda durante il coito stesso. Tale situazione si realizza solo in una piccola percentuale di casi (dall’1 al 6% nelle lesioni complete e dal 6 al 10% nelle lesioni incomplete), per cui è necessario ricorrere molto spesso a metodiche di fecondazione assistita (inseminazione artificiale “in vivo” o “in vitro”). La raccolta degli spermatozoi dal paziente mieloleso può avvenire in vari modi. In presenza di eiaculazione anterograda non possibile durante il coito, il liquido seminale può essere ottenuto mediante la masturbazione, il vibromassaggio penieno o l’elettroeiaculazione. Con le stesse tecniche può essere evocata anche una eiaculazione retrograda: si dovrà provvedere, in questo caso, alla raccolta degli spermatozoi nelle urine mediante particolari metodiche che ne impediscano il rapido deterioramento all’interno della vescica. Se la lesione ha coinvolto il centro toraco-lombare dell’emissione (T9-L1) non vi è la possibilità di ottenere in alcun modo l’eiaculazione: la raccolta del liquido seminale potrà avvenire solo chirurgicamente mediante il prelievo degli spermatozoi direttamente dai deferenti, dall’epididimo o dal testicolo.
Leggi anche:
- Differenza tra infertilità e sterilità
- Differenza tra sterilità primaria e secondaria
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Differenza tra emiparesi ed emiplegia
- Differenza tra emiplegia destra e sinistra
- Diplegia: definizione, cause e sintomi
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra paraplegia e diplegia
- Classificazione generale delle paresi e delle plegie
- Differenza tra paralisi e paresi
- Differenze tra sclerosi laterale amiotrofica (SLA) e sclerosi multipla
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Differenza tra morte cerebrale, stato vegetativo e coma
- Differenza tra ictus ischemico ed emorragico
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Coma da emorragia cerebrale: quanto può durare?
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Lesioni da decubito: prevenzione, stadi, classificazione e trattamento
- Cosa sente chi è in coma?
- Differenza tra afasia di Broca e di Wernicke
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Ragazza muore a 24 anni per un aneurisma cerebrale durante un orgasmo da masturbazione
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Tipi e grandezza degli aneurismi cerebrali
- Cosa si prova e cosa succede quando si rompe un aneurisma cerebrale?
- Emicrania con aura: cause, sintomi, diagnosi e trattamenti
- Emicrania senza aura: cause, sintomi, diagnosi e trattamenti
- Cefalea coitale ed orgasmica: il mal di testa durante il sesso e l’orgasmo
- Diagnostica per immagini nell’aneurisma cerebrale
- Differenza tra emicrania e cefalea
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Malformazioni artero-venose cerebrali: sintomi e cura
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Differenza tra emorragia cerebrale ed aneurisma
- Differenza tra emorragia cerebrale ed ictus
- Differenza tra ictus cerebrale ed attacco ischemico transitorio (TIA)
- Com’è fatto il cuore, a che serve e come funziona?
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Cervelletto: le lesioni cerebellari più comuni
- Cosa si prova morendo: il racconto di una infermiera
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Giugulare interna ed esterna: dove si trova ed a che serve
- Differenze tra carotide e giugulare
- Carotide comune, interna, esterna: dove si trova ed a che serve
- A che serve l’osso ioide e dove si trova? Cos’è il pomo d’Adamo?
- Perché l’ostruzione della carotide è così pericolosa?
- Qual è la differenza tra arteria e vena?
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Come si muove il sangue all’interno del cuore?
- Poligono di Willis: anatomia e varianti anatomiche
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

 Con diplegia in campo medico si intende la paralisi di una parte del corpo, che colpisce due parti simmetriche del corpo, per esempio gli arti inferiori, ed in misura minore i superiori.
Con diplegia in campo medico si intende la paralisi di una parte del corpo, che colpisce due parti simmetriche del corpo, per esempio gli arti inferiori, ed in misura minore i superiori.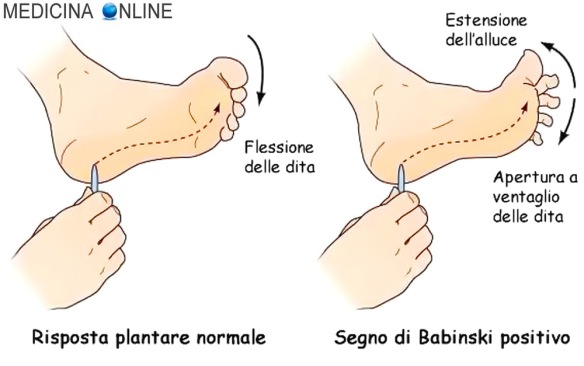 Con “segno di Babinski” o “riflesso di Babinski” in semeiotica neurologica si intende una risposta anomala al riflesso cutaneo plantare, la quale indica la presenza di una lesione a carico del tratto corticospinale del sistema nervoso (che provvede ai movimenti volontari fini dei muscoli e che, in condizioni fisiologiche, esercita un’inibizione tonica del riflesso). Il riflesso cutaneo plantare si evoca strisciando una punta smussata lungo il margine laterale della pianta del piede, partendo da sopra il tallone, e portandola verso la parte supero-interna fino al primo metatarso. Nell’adulto, in condizioni di normalità, col riflesso plantare si induce la flessione plantare (o estensione dorsale) delle dita del piede, mentre in presenza di lesioni a carico del sistema corticospinale, lo stesso stimolo evoca la flessione dorsale (o estensione plantare) dell’alluce e l’apertura “a ventaglio” delle altre dita (fenomeno di Duprè), determinando quindi l’inversione del riflesso cutaneo plantare, vedi immagine in alto.
Con “segno di Babinski” o “riflesso di Babinski” in semeiotica neurologica si intende una risposta anomala al riflesso cutaneo plantare, la quale indica la presenza di una lesione a carico del tratto corticospinale del sistema nervoso (che provvede ai movimenti volontari fini dei muscoli e che, in condizioni fisiologiche, esercita un’inibizione tonica del riflesso). Il riflesso cutaneo plantare si evoca strisciando una punta smussata lungo il margine laterale della pianta del piede, partendo da sopra il tallone, e portandola verso la parte supero-interna fino al primo metatarso. Nell’adulto, in condizioni di normalità, col riflesso plantare si induce la flessione plantare (o estensione dorsale) delle dita del piede, mentre in presenza di lesioni a carico del sistema corticospinale, lo stesso stimolo evoca la flessione dorsale (o estensione plantare) dell’alluce e l’apertura “a ventaglio” delle altre dita (fenomeno di Duprè), determinando quindi l’inversione del riflesso cutaneo plantare, vedi immagine in alto. L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto.
L’emorragia cerebrale (in inglese conosciuta come intracranial hemorrhage, intracranial bleed o ICH), corrisponde ad una fuoriuscita più o meno abbondante di sangue da un vaso arterioso o venoso dell’encefalo. La fuoriuscita di sangue ha la principale conseguenza di un danno alle cellule celebrali, a causa sia della privazione del nutrimento garantito dal flusso sanguigno, che della compressione dell’ematoma sul tessuto cerebrale che si crea all’interno del cranio dal momento che quest’ultimo è inespandibile. Tale fuoriuscita di sangue è provocata dalla rottura di un vaso sanguigno che può essere sia il risultato di un picco ipertensivo che è andato a rompere un vaso cerebrale già dilatato (aneurisma cerebrale), oppure la conseguenza di un trauma, ad esempio una caduta o un incidente stradale in cui la testa viene sottoposta ad una forte decelerazione ed impatto. Quando muori sai di essere morto: lo rivela uno studio che dimostra come la mente funziona ancora dopo che il corpo non mostra segni di vita: ciò significa che,
Quando muori sai di essere morto: lo rivela uno studio che dimostra come la mente funziona ancora dopo che il corpo non mostra segni di vita: ciò significa che,  La demenza a corpi di Lewy (pronuncia “leui”, anche chiamata DLB acronimo dall’inglese Dementia with Lewy bodies) è una malattia neurodegenerativa cronica e progressiva, strettamente correlata alla malattia di Alzheimer ed a quella di Parkinson. Resa famosa per essere stata considerata la vera causa del suicidio del celebre attore Robin Williams avvenuto l’11 agosto 2014, la Demenza da corpi di Lewy è la seconda forma di demenza per frequenza nella popolazione occidentale (costituendo il 10-15% di tutte le demenze), collocandosi dopo l’Alzheimer e prima delle demenze vascolari.
La demenza a corpi di Lewy (pronuncia “leui”, anche chiamata DLB acronimo dall’inglese Dementia with Lewy bodies) è una malattia neurodegenerativa cronica e progressiva, strettamente correlata alla malattia di Alzheimer ed a quella di Parkinson. Resa famosa per essere stata considerata la vera causa del suicidio del celebre attore Robin Williams avvenuto l’11 agosto 2014, la Demenza da corpi di Lewy è la seconda forma di demenza per frequenza nella popolazione occidentale (costituendo il 10-15% di tutte le demenze), collocandosi dopo l’Alzheimer e prima delle demenze vascolari.