 L’ipoparatiroidismo è una malattia in cui le paratiroidi non producono quantità sufficienti di ormone paratiroideo (paratormone o PTH) comportando l’insorgenza Continua a leggere
L’ipoparatiroidismo è una malattia in cui le paratiroidi non producono quantità sufficienti di ormone paratiroideo (paratormone o PTH) comportando l’insorgenza Continua a leggere
Archivi tag: autoimmune
Che significa malattia autoimmune? Spiegazione, esempi, sintomi, cure
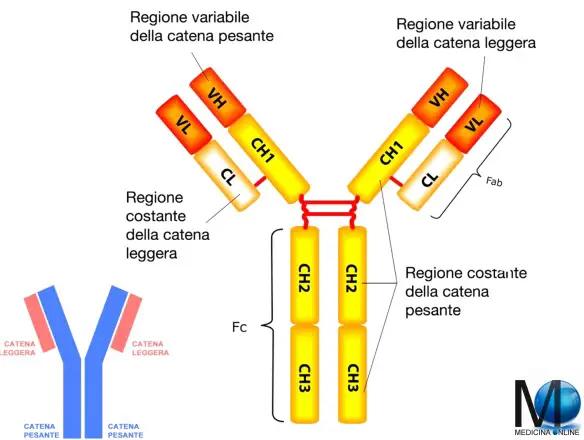
La struttura di un anticorpo
Le patologie autoimmuni sistemiche (o “patologie autoimmunitarie”) sono un gruppo di patologie capaci di interessare individui di qualsiasi età – con predilezione tuttavia per il sesso femminile – caratterizzate da sviluppo di infiammazione persistente a livello di più organi, con diversa associazione e diverso livello di danni ai tessuti di questi organi, causata da alterazione del sistema immunitario che “attacca” in modo anomala i tessuti propri dell’organismo. Nel caso la risposta alterata immunitaria riguardi un singolo organo si parla di “autoimmunità organo-specifica” (tra queste ricordiamo ad esempio il diabete giovanile insulino-privo, le tiroiditi autoimmuni, la miastenia gravis, epatiti autoimmuni, enteriti autoimmuni quali la malattia di Crohn e la colite ulcerativa).
Cause delle patologie autoimmunitarie
Alla base di una patologia autoimmune vi è lo sviluppo di una anomala attività del sistema immunitario che diventa “erroneamente” capace di attivare risposte infiammatorie di diverso grado a livello dei tessuti di uno o più organi del proprio corpo (autoimmunità). I motivi dello sviluppo di alterazione del sistema immunitario, non sono attualmente del tutto ben definiti. Il sistema immunitario di questi soggetti perde la cosiddetta “tolleranza”, ovvero la capacità di discriminare il “proprio” dal “non proprio”; viene a crearsi una anomala reattività che in questi casi non è solo rivolta (come nel soggetto sano) verso agenti estranei (virus, batteri…), ma purtroppo anche rivolta verso componenti dei tessuti di quello stesso organismo. A tale proposito leggi anche: Differenza tra anticorpo ed autoanticorpo
Sintomi e segni di malattia autoimmune
Ogni malattia autoimmune può avere sintomi e segni più o meno specifici del distretto interessato. Nel corso di una malattia autoimmune si inseriscono, imprevedibilmente, fasi di maggior acuzie che si associano a sintomi “generali” (malessere generalizzato, febbre, stanchezza, inappetenza) responsabili, talora, di condizioni anche gravi, tali da richiedere urgenti ricoveri ospedalieri. L’interessamento articolare e muscolare (tumefazioni e dolori articolari, rigidità, dolori muscolari) rappresenta uno dei sintomi più frequenti e spesso di esordio di tali malattie. Nel caso gli organi interessati siano diversi si va incontro a problematiche aventi i sintomi ed i segni di un danno a livello generale, associato a disturbi in sede di uno o più organi, in maniera diversamente associata e con diversi gradi di severità clinica (ad esempio lesioni articolari artritiche, ulcere o alterazioni circolatorie cutanee, ulcere ed arrossamenti delle mucose, polmoniti, pleuriti, difficoltà respiratorie croniche, trombosi venose od arteriose, alterazioni della funzione renale, disturbi nervosi periferici, cefalee o danni neurologici centrali e persino, aspetti di alterazione psichiatrica con turbe dell’ideazione o dell’umore). In alcune di queste dominano degli aspetti molto particolari, legati ad una maggior selettività di danno d’organo (ad esempio lo stato di particolare ridotta secrezione lacrimale e salivare nella sindrome di Sjögren o lo spiccato danno cutaneo e muscolare nella Dermato-Polimiosite).
Leggi anche: Lupus eritematoso sistemico (LES): cause, sintomi e terapie
Diagnosi
La presenza di un anomalo funzionamento del sistema immunitario viene svelata da indagini di laboratorio specifiche eseguibili a livello del sangue o a livello dei tessuti (da biopsie, ad esempio, di cute o di rene) ed è una corretta valutazione dei sintomi del paziente e del suo stato clinico che deve usualmente portare al corretto impiego di tali analisi; a tal proposito leggi anche:
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
Le patologie autoimmunitarie più diffuse
Tra le patologie reumatiche infiammatorie autoimmuni, la più frequente condizione è rappresentata dall’Artrite Reumatoide, con una presenza media (prevalenza) nell’ambito della popolazione di circa 1%. Di minore incidenza invece sono altre “connettiviti”, tra le quali sono ricordare il Lupus Eritematoso Sistemico, la Sindrome di Sjogren, la Sclerosi Sistemica Progressiva (Sclerodermia), la (Dermato)Polimiosite, la Connettivite Mista, la Sindrome da Anticorpi anti-Fosfolipidi e diverse altre forme di malattie infiammatorie dei vasi arteriosi e venosi che vanno sotto il nome di “Vasculiti”. In diversi casi, soprattutto all’esordio dei disturbi, i sintomi e i dati di laboratorio non sono così dirimenti da poter far inquadrare la malattia in una delle predette patologie, per cui si parla in questi casi di Connettivite Indifferenziata.
Leggi anche: Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
Team di diversi medici
Gran parte di queste patologie non hanno, fortunatamente, andamento grave, ma è compito del medico valutare il paziente nel tempo, istruirlo nella sorveglianza dei sintomi, guidarlo nel corretto e tempestivo uso dei farmaci che hanno il compito di deprimere, in modo talora anche rischioso, se necessario, il livello di risposta immunitaria. Va ricordato, poi, che la collaborazione di diversi specialisti è comunque d’obbligo nella gestione del paziente con malattia autoimmune sistemica. Talune di tali situazioni possono esordire con alterazioni anche a livello delle cellule ematiche, con aspetti di anemia o riduzione evidente dei valori di globuli bianchi o piastrine circolanti.
Leggi anche: Fenomeno di Raynaud: cause, sintomi e trattamento
Trattamento
Il trattamento di una malattia autoimmunitaria prevede la somministrazione di farmaci che sopprimono il sistema immunitario (inclusi i corticosteroidi) e – in alcuni casi – plasmaferesi e somministrazione di immunoglobuline per via endovenosa
Farmaci
Per molte malattie autoimmuni possono essere usati farmaci immunosoppressori (cioè che sopprimono il sistema immunitario) per via orale come azatioprina, clorambucile, ciclofosfamide, ciclosporina, micofenolato e metotressato. Questi farmaci sopprimono non solo la reazione autoimmune, ma anche la capacità dell’organismo di difendersi dalle sostanze estranee, come virus e batteri, quindi aumentano il rischio di determinate infezioni ed anche di alcuni tipi di tumore. Si somministrano corticosteroidi, come il prednisone, che però induce cronicamente alcuni importanti effetti collaterali, quindi si tende a somministrarli solo per un periodo limitato, all’inizio della malattia o se i sintomi e segni peggiorano. Altri farmaci possono essere usati, come etanercept, infliximab e adalimumab bloccano l’azione del fattore di necrosi tumorale (TNF): questi farmaci sono efficaci nel trattare l’artrite reumatoide e alcune altre malattie autoimmuni, ma possono anche aumentare il rischio di infezione e di alcuni tipi di tumori della pelle. Alcuni farmaci sono specificamente diretti contro i globuli bianchi, tra cui abatacept e rituximab.
Plasmaferesi e immunoglobuline per via endovenosa
Per alcune malattie autoimmuni, si utilizza la plasmaferesi: il sangue viene prelevato e filtrato per eliminare gli autoanticorpi, successivamente il sangue filtrato viene reimmesso nel paziente. In alcuni casi si usano immunoglobuline ottenute da persone sane, per via endovenosa.
Leggi anche: Fibromialgia: sintomi, cause, cura e tender points
Prognosi
La prognosi varia in base alla patologia specifica, tuttavia nella maggioranza dei casi le malattie autoimmuni sono croniche e non si risolvono mai, permanendo per tutta la vita e necessitando di trattamento farmacologico senza interruzioni. Alcune malattie autoimmuni si risolvono in modo incomprensibile, così come iniziano.
Leggi anche:
- Nove cose che non sai sul tuo sistema immunitario
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Che significa malattia terminale?
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Terapia con Infrarossi per il dolore
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Differenza tra riproduzione sessuata e asessuata
- Differenza tra vaccini vivi ed attenuati: vantaggi e svantaggi
- Differenza tra immunità specifica ed immunità aspecifica
- Differenza tra linfociti B e T
- Differenza tra immunità umorale e cellulare
- Differenza tra self non self in immunologia
- Differenza tra ciglia e flagelli con esempi
- Differenza tra ciglia e stereociglia: movimento, struttura e funzioni
- Differenza tra ciglia e microvilli: struttura, movimento e funzioni
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- HIV: sintomi iniziali in donne e uomini
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra virus HIV1 e HIV2
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Sclerodermia: cause, sintomi e cura
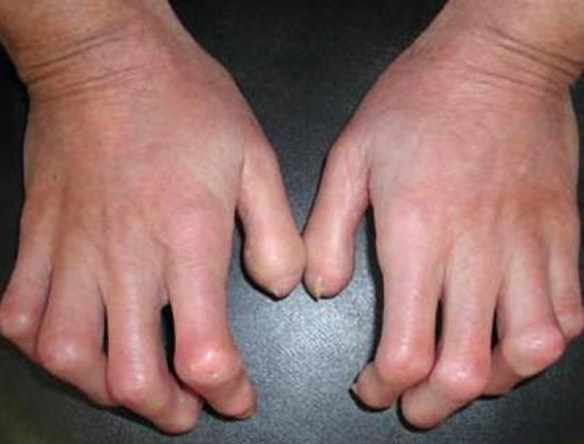 La sclerosi sistemica (o sclerodermia, in inglese “scleroderma”) è una malattia del tessuto connettivo che coinvolge il sistema vascolare, la cute (il termine sclerodermia significa infatti “pelle dura”) e gli organi interni. La sclerodermia colpisce più frequentemente le donne, soprattutto fra i 30 e i 50 anni. Come tutte le malattie autoimmuni ha una genesi multifattoriale. In greco antico sclerodermia significa letteralmente “pelle dura”.
La sclerosi sistemica (o sclerodermia, in inglese “scleroderma”) è una malattia del tessuto connettivo che coinvolge il sistema vascolare, la cute (il termine sclerodermia significa infatti “pelle dura”) e gli organi interni. La sclerodermia colpisce più frequentemente le donne, soprattutto fra i 30 e i 50 anni. Come tutte le malattie autoimmuni ha una genesi multifattoriale. In greco antico sclerodermia significa letteralmente “pelle dura”.
Leggi anche:
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
Che cos’è la sclerosi sistemica?
La Sclerosi Sistemica è una malattia del tessuto connettivo che coinvolge il sistema vascolare, la cute (il termine sclerodermia significa infatti “pelle dura”) e gli organi interni.
La caratteristica principale della malattia è l’abnorme produzione di collagene e di matrice extra-cellulare che provoca fibrosi della cute, degli organi interni, principalmente il polmone, modificazioni a carico dei vasi e del sistema nervoso autonomo con alterazioni vasomotorie, ulcere cutanee, ipertensione polmonare e disregolazione della motilità dell’apparato digerente.
Esistono forme di sclerosi cutanea senza interessamento degli organi interni (morfea e sclerodermia lineare), definite Sclerodermia Localizzata, di principale interesse dermatologico, oltre a forme di sclerosi cutanea legate all’esposizione a sostanze tossiche e associate alla graft versus host disease.
La sclerodermia colpisce più frequentemente le donne, soprattutto fra i 30 e i 50 anni, con un rapporto femmine\maschi di 3-15:1. L’incidenza è di 0,9-19 nuovi casi/milione di abitanti/anno. Possono verificarsi casi di familiarità, ma più spesso è una malattia è sporadica.
Quali sono le cause della sclerosi sistemica?
Come tutte le malattie autoimmuni la Sclerosi Sistemica ha una genesi multifattoriale: è caratterizzata da una disregolazione di fattori che regolano la nascita di nuovi vasi e del sistema immunitario, con produzione di autoanticorpi specifici, come gli anti-Scl70 e gli anticentromero, spesso associati a diverse manifestazioni d’organo. Gli anti-Scl70 sono in genere presenti nelle forme con interessamento cutaneo diffuso e con fibrosi polmonare, gli anticentromero sono più frequenti nelle forme con interessamento cutaneo limitato e con ipertensione polmonare isolata. Le più precoci manifestazioni cliniche sono a carico del sistema microvascolare e nervoso autonomo e sono costituite dal fenomeno di Raynaud, che è una trifasica (pallore, cianosi, eritema) alterazione del colorito delle estremità di mani, piedi, e qualche volta del naso, dei padiglioni auricolari e della zona periorale, talvolta associata a parestesie e ulcere cutanee.
Leggi anche:
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
- Differenza tra anticorpo ed autoanticorpo
Quali sono i sintomi della sclerosi sistemica?
- Cute: ispessimento e indurimento della cute, con retrazione ad artiglio delle dita delle mani, spianamento dei solchi del volto (facies amimica), microcheilia, melanodermia, calcinosi.
- Sistema nervoso autonomo: fenomeno di Raynaud, dismotilità del tratto digerente con discinesie, reflusso gastro-esofageo, sindrome da malassorbimento, stipsi, diarrea, incontinenza fecale.
- Sistema circolatorio: ulcere, teleangectasie, ipertensione polmonare isolata o secondaria a fibrosi polmonare.
- Impegno polmonare: sindrome restrittiva da fibrosi polmonare.
Possono essere presenti inoltre: artralgie, artrite, impegno renale (va dalla lieve insufficienza renale cronica alla crisi renale sclerodermica, ovvero un’insufficienza renale rapidamente progressiva con ipertensione arteriosa maligna) e impegno cardiaco variabile dai disturbi di conduzione e del ritmo cardiaco alla miocardite.
Diagnosi
I criteri classificativi formulati dall’American College of Rheumatology nel 1980 prevedono un criterio maggiore, sclerosi cutanea prossimale alle dita delle mani, e uno tra i criteri maggiori o due criteri minori: sclerodattilia, fibrosi polmonaredocumentata alla radiografia del torace, ulcere cutanee o pitting scar.
Le red flags (letteralmente “bandierine rosse”) per la diagnosi precoce di malattia, ovvero i segni clinici particolarmente sospetti individuati dal gruppo europeo per lo studio della Sclerosi Sistemica, EUSTAR, comprendono:
- la presenza di puffy hands (mani edematose e paffute),
- il fenomeno di Raynaud,
- la presenza di anticorpi anti-Scl70 o anticentromero e lo scleroderma pattern, una tipica alterazione dei capillari pei ungueali individuata alla capillaroscopia.
I pazienti vengono classificati anche in base al coinvolgimento cutaneo in tre subset:
- forma diffusa: sclerosi cutanea che si estende prossimalmente ai gomiti o alle ginocchia o che interessa tronco o addome;
- forma limitata: sclerosi cutanea distale rispetto a gomiti e ginocchia; comprende anche la forma CREST (calcinosi cutanea, Raynaud, esofagopatia, sclerodattilia, teleangiectasie);
- forma sine scleroderma: assenza della sclerosi cutanea, ma presenza di impegno tipico degli organi interni e anticorpi specifici di malattia.
Le indagini per la diagnosi di malattia, per la ricerca e la stadiazione dell’impegno d’organo comprendono, oltre alla determinazione degli autoanticorpi ANA e anti-ENA:
- capillaroscopia per la ricerca dello scleroderma pattern (megacapillari e aree avascolari);
- spirometria, DLCO, TC torace ad alta risoluzione per lo studio dei polmoni;
- ECG Holter, ecocardiogramma con eventuale cateterismo dx, RMN cardiaca per lo studio del cuore;
- manometria esofagea e rettale, radiografia ed esofagogastroduodenoscopia per lo studio del digerente.
Trattamenti
Il trattamento del fenomeno di Raynaud e delle ulcere cutanee si basa sull’uso di farmaci calcio-antagonisti, di prostanoidi endovena e dell’inibitore non selettivo dell’endotelina, il bosentan.
Il trattamento della fibrosi polmonare prevede la somministrazione di ciclofosfamide per bocca o endovena e una terapia di mantenimento con azatioprina.
Il trattamento dell’ipertensione polmonare isolata si basa sull’uso di inibitori dell’endotelina selettivi e non, come l’ambrisentan e il bosentan, degli inibitori delle fosfodiesterasi, come il sildenafil ed il tadalafil, e di prostanoidi come l’epoprostenolo. Sono in corso di studio trattamenti sperimentali con altri immunosoppressori come il micofenolato mofetile e con farmaci biologici.
Leggi anche:
- Terapia con Infrarossi per il dolore
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- HIV: sintomi iniziali in donne e uomini
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra virus HIV1 e HIV2
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Lupus eritematoso sistemico (LES): cause, sintomi, diagnosi e terapie
 Il lupus eritematoso sistemico (da cui l’acronimo “LES“, o semplicemente “lupus“; in inglese “systemic lupus erythematosus“, da cui l’acronimo “SLE“) è una patologia del connettivo cronica di natura autoimmune, che può colpire diversi organi e tessuti del corpo. Come accade nelle altre malattie autoimmuni, il sistema immunitario produce autoanticorpi che, invece di proteggere il corpo da virus, batteri e agenti estranei, aggrediscono cellule e componenti del corpo stesso, causando infiammazione e danno tissutale. Il meccanismo patogenetico è un’ipersensibilità di III tipo, caratterizzata dalla formazione di immunocomplessi. Il lupus è una patologia caratterizzata da manifestazioni eritematose cutanee e mucose, sensibilità alla luce del sole e coinvolgimento sistemico di quasi tutti gli organi e apparati come il rene, le articolazioni, il sistema nervoso centrale, le sierose e il sistema emopoietico, dovute a deposito di immunocomplessi e complemento. Colpisce più frequentemente le donne, soprattutto fra i 15 e i 40 anni.
Il lupus eritematoso sistemico (da cui l’acronimo “LES“, o semplicemente “lupus“; in inglese “systemic lupus erythematosus“, da cui l’acronimo “SLE“) è una patologia del connettivo cronica di natura autoimmune, che può colpire diversi organi e tessuti del corpo. Come accade nelle altre malattie autoimmuni, il sistema immunitario produce autoanticorpi che, invece di proteggere il corpo da virus, batteri e agenti estranei, aggrediscono cellule e componenti del corpo stesso, causando infiammazione e danno tissutale. Il meccanismo patogenetico è un’ipersensibilità di III tipo, caratterizzata dalla formazione di immunocomplessi. Il lupus è una patologia caratterizzata da manifestazioni eritematose cutanee e mucose, sensibilità alla luce del sole e coinvolgimento sistemico di quasi tutti gli organi e apparati come il rene, le articolazioni, il sistema nervoso centrale, le sierose e il sistema emopoietico, dovute a deposito di immunocomplessi e complemento. Colpisce più frequentemente le donne, soprattutto fra i 15 e i 40 anni.
Leggi anche: Malattie reumatiche: cosa sono, come si curano, sono pericolose?
Etimologia
Il termine “Lupus” è una parola latina che significa “lupo” e si riferisce alla caratteristica eruzione cutanea a forma di farfalla riscontrata sul viso di molti pazienti affetti da LES, che ricordava ai medici i contrassegni bianchi presenti sul muso dei lupi. Secondo altri invece le lesioni cicatriziali successive al rash assomigliavano a quelle lasciate dai morsi o graffi dei lupi.
Che cos’è il lupus eritematoso sistemico?
Il lupus eritematoso sistemico (LES) è una malattia del connettivo (connettivite) caratterizzata da manifestazioni eritematose cutanee e mucose, sensibilità alla luce del sole e coinvolgimento sistemico di quasi tutti gli organi e apparati come il rene, le articolazioni, il sistema nervoso centrale, le sierose e il sistema emopoietico, dovute a deposito di immunocomplessi e complemento.
Tipologie
Esistono forme particolari di lupus:
- lupus indotto da farmaci: caratterizzato dalla presenza degli anticorpi anti-istone;
- lupus neonatale: causato dal trasferimento trans-placentare degli anti-SSA che possono causare nel neonato manifestazioni cutanee eritematose transitorie o blocchi atrio-ventricolari permanenti;
- lupus cutaneo: caratterizzato solo dalle manifestazioni cutanee (anche se esistono dei casi che evolvono in forme sistemiche) le cui varianti principali sono il lupus discoide e il lupus cutaneo subacuto.
Epidemiologia
Il LES colpisce più frequentemente le donne, soprattutto fra i 15 e i 40 anni; il rapporto di incidenza tra femmine e maschi è di 9:1. Negli uomini con la sindrome di Klinefelter, caratterizzata dalla presenza di un genotipo 47,XXY, la prevalenza è simile a quella nel sesso femminile, suggerendo un possibile coinvolgimento del cromosoma X nella patogenesi della malattia. Possono verificarsi casi di familiarità, ma più spesso è una malattia sporadica. La prevalenza del lupus eritematoso sistemico varia considerevolmente a seconda del paese, dell’etnia e del genere.
Leggi anche: Fibromialgia: sintomi, cause, cura e tender points
Cause e fattori di rischio del lupus
Le cause della malattia non sono note, si ritiene che alla base ci sia un’alterata clearance delle cellule apoptotiche con conseguente reazione autoimmune nei confronti del DNA e di altri antigeni intracellulari. Nella patogenesi della malattia è coinvolta anche l’esposizione di antigeni intracellulari da parte dei cheratinociti danneggiati dai raggi UV; infatti l’esposizione al sole nei soggetti lupici è in grado di provocare le manifestazioni cutanee e flare (riattivazioni) di malattia.
La differente incidenza della malattia tra uomini e donne sembra possa essere dovuta a un ruolo importante di fattori ormonali ed epigenetici nella suscettibilità alla malattia del sesso femminile.
Sintomi e segni del lupus
I sintomi e segni del lupus sono molto vari:
- sintomi sistemici: febbre e stanchezza;
- segni cutanei e mucosi: rash a farfalla al volto, lesioni eritematose nelle zone esposte al sole, alopecia areata e perdita diffusa di capelli, lesioni rosso-violacee del palato duro e nasali, vasculite cutanea;
- coinvolgimento renale: sindrome nefritica e sindrome nefrosica;
- coinvolgimento articolare: artralgie e artrite;
- coinvolgimento delle sierose: pericarditi e pleuriti;
- coinvolgimento del sistema emopoietico: leucopenia, anemia emolitica, piastrinopenia;
- coinvolgimento del sistema nervoso centrale: deficit di concentrazione, epilessia, psicosi.
Alcuni pazienti con lupus hanno un più alto rischio di sviluppare depressione ed altre malattie psichiatriche.
Leggi anche: Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
Diagnosi
I criteri classificativi del lupus comprendono la presenza di quattro tra le manifestazioni cliniche e laboratoristiche di malattia o una biopsia renale probante con ANA o anti-DNA positivi.
Alla base della diagnosi vi è la presenza degli anticorpi anti nucleo (ANA), positivi in più del 90% dei casi. Le specificità più frequenti e specifiche sono gli anti-DNA seguiti dagli anti-Sm/RNP; si è osservato che le variazioni dei livelli degli anti-DNA correlano con l’andamento della malattia. Ugualmente frequenti, ma non specifici, sono gli anti-SSA e gli anti-SSB.
Una percentuale significativa di pazienti affetti da lupus presenta positività degli anticorpi anti-fosfolidipi (LAC, anticardiolipina, anti-beta 2 glicoproteina I), anticorpi in grado di provocare trombosi e aborti.
Esami strumentali per la determinazione dell’attività di malattia e per la stadiazione del coinvolgimento d’organo sono:
- Esami ematici: il dosaggio del complemento (C3 e C4, che si abbassa in caso di malattia attiva), l’emocromo, la creatinina;
- Analisi del sedimento urinario e la determinazione della proteinuria nelle 24 ore;
- Biopsia renale: consente di classificare l’eventuale coinvolgimento renale in 5 classi che prevedono protocolli terapeutici e prognosi diverse;
- RMN encefalo con mezzo di contrasto;
- Elettroencefalogramma;
- Ecocardiogramma;
- Rx torace;
- Ecografia articolare.
Leggi anche:
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
Trattamenti
Il trattamento delle fasi acute di malattia e delle manifestazioni d’organo più importanti si basa sull’uso di corticosteroidi endovena o per via orale, dapprima ad alte dosi poi alla più bassa dose sufficiente al controllo della malattia.
Gli antimalarici, come l’idrossiclorochina, se non controindicati, costituiscono la terapia di fondo di tutti i pazienti con lupus poiché riducono la frequenza dei flare, sono particolarmente efficaci nel controllare le manifestazioni cutanee e articolari di malattia e si possono utilizzare in gravidanza.
Agli anti-malarici si possono associare immunosoppressori come la ciclofosfamide, prima linea nel trattamento della glomerulonefrite lupica, l’azatioprina, comunemente utilizzata come terapia di mantenimento dopo ciclofosfamide e nel trattamento delle principali manifestazioni di malattia, il micofenolato mofetile, utilizzabile sia come terapia di induzione che di mantenimento della glomerulonefrite lupica, la ciclosporina, utile in caso di glomerulonefrite membranosa, ed il metotrexate, in caso di prevalenti manifestazioni artritiche non rispondenti agli anti-malarici.
Sono in studio numerosi farmaci biologici per il trattamento del lupus; è attualmente disponibile in commercio un anticorpo monoclonale (Belimumab) diretto contro la molecola BAFF, fattore di sopravvivenza dei linfociti B responsabili della produzione di anticorpi, che è efficace nel controllare il lupus attivo nonostante la terapia standard.
Leggi anche:
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Differenza tra anticorpo ed autoanticorpo
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Terapia con Infrarossi per il dolore
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- HIV: sintomi iniziali in donne e uomini
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra virus HIV1 e HIV2
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
