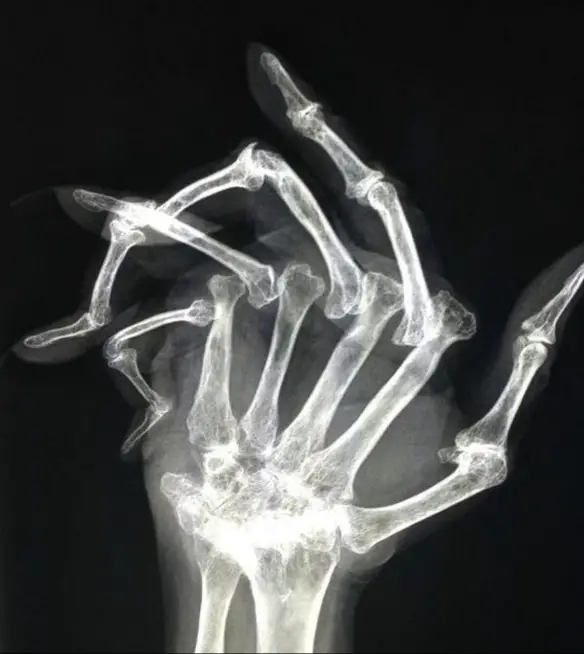
 Radiografia della mano di una paziente con artrite reumatoide, la patologia che aveva colpito la popolare attrice e scrittrice Continua a leggere
Radiografia della mano di una paziente con artrite reumatoide, la patologia che aveva colpito la popolare attrice e scrittrice Continua a leggere
Archivi tag: artrite
Che significa malattia autoimmune? Spiegazione, esempi, sintomi, cure
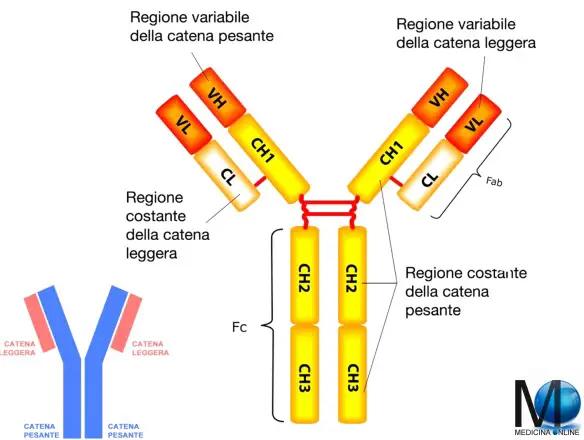
La struttura di un anticorpo
Le patologie autoimmuni sistemiche (o “patologie autoimmunitarie”) sono un gruppo di patologie capaci di interessare individui di qualsiasi età – con predilezione tuttavia per il sesso femminile – caratterizzate da sviluppo di infiammazione persistente a livello di più organi, con diversa associazione e diverso livello di danni ai tessuti di questi organi, causata da alterazione del sistema immunitario che “attacca” in modo anomala i tessuti propri dell’organismo. Nel caso la risposta alterata immunitaria riguardi un singolo organo si parla di “autoimmunità organo-specifica” (tra queste ricordiamo ad esempio il diabete giovanile insulino-privo, le tiroiditi autoimmuni, la miastenia gravis, epatiti autoimmuni, enteriti autoimmuni quali la malattia di Crohn e la colite ulcerativa).
Cause delle patologie autoimmunitarie
Alla base di una patologia autoimmune vi è lo sviluppo di una anomala attività del sistema immunitario che diventa “erroneamente” capace di attivare risposte infiammatorie di diverso grado a livello dei tessuti di uno o più organi del proprio corpo (autoimmunità). I motivi dello sviluppo di alterazione del sistema immunitario, non sono attualmente del tutto ben definiti. Il sistema immunitario di questi soggetti perde la cosiddetta “tolleranza”, ovvero la capacità di discriminare il “proprio” dal “non proprio”; viene a crearsi una anomala reattività che in questi casi non è solo rivolta (come nel soggetto sano) verso agenti estranei (virus, batteri…), ma purtroppo anche rivolta verso componenti dei tessuti di quello stesso organismo. A tale proposito leggi anche: Differenza tra anticorpo ed autoanticorpo
Sintomi e segni di malattia autoimmune
Ogni malattia autoimmune può avere sintomi e segni più o meno specifici del distretto interessato. Nel corso di una malattia autoimmune si inseriscono, imprevedibilmente, fasi di maggior acuzie che si associano a sintomi “generali” (malessere generalizzato, febbre, stanchezza, inappetenza) responsabili, talora, di condizioni anche gravi, tali da richiedere urgenti ricoveri ospedalieri. L’interessamento articolare e muscolare (tumefazioni e dolori articolari, rigidità, dolori muscolari) rappresenta uno dei sintomi più frequenti e spesso di esordio di tali malattie. Nel caso gli organi interessati siano diversi si va incontro a problematiche aventi i sintomi ed i segni di un danno a livello generale, associato a disturbi in sede di uno o più organi, in maniera diversamente associata e con diversi gradi di severità clinica (ad esempio lesioni articolari artritiche, ulcere o alterazioni circolatorie cutanee, ulcere ed arrossamenti delle mucose, polmoniti, pleuriti, difficoltà respiratorie croniche, trombosi venose od arteriose, alterazioni della funzione renale, disturbi nervosi periferici, cefalee o danni neurologici centrali e persino, aspetti di alterazione psichiatrica con turbe dell’ideazione o dell’umore). In alcune di queste dominano degli aspetti molto particolari, legati ad una maggior selettività di danno d’organo (ad esempio lo stato di particolare ridotta secrezione lacrimale e salivare nella sindrome di Sjögren o lo spiccato danno cutaneo e muscolare nella Dermato-Polimiosite).
Leggi anche: Lupus eritematoso sistemico (LES): cause, sintomi e terapie
Diagnosi
La presenza di un anomalo funzionamento del sistema immunitario viene svelata da indagini di laboratorio specifiche eseguibili a livello del sangue o a livello dei tessuti (da biopsie, ad esempio, di cute o di rene) ed è una corretta valutazione dei sintomi del paziente e del suo stato clinico che deve usualmente portare al corretto impiego di tali analisi; a tal proposito leggi anche:
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
Le patologie autoimmunitarie più diffuse
Tra le patologie reumatiche infiammatorie autoimmuni, la più frequente condizione è rappresentata dall’Artrite Reumatoide, con una presenza media (prevalenza) nell’ambito della popolazione di circa 1%. Di minore incidenza invece sono altre “connettiviti”, tra le quali sono ricordare il Lupus Eritematoso Sistemico, la Sindrome di Sjogren, la Sclerosi Sistemica Progressiva (Sclerodermia), la (Dermato)Polimiosite, la Connettivite Mista, la Sindrome da Anticorpi anti-Fosfolipidi e diverse altre forme di malattie infiammatorie dei vasi arteriosi e venosi che vanno sotto il nome di “Vasculiti”. In diversi casi, soprattutto all’esordio dei disturbi, i sintomi e i dati di laboratorio non sono così dirimenti da poter far inquadrare la malattia in una delle predette patologie, per cui si parla in questi casi di Connettivite Indifferenziata.
Leggi anche: Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
Team di diversi medici
Gran parte di queste patologie non hanno, fortunatamente, andamento grave, ma è compito del medico valutare il paziente nel tempo, istruirlo nella sorveglianza dei sintomi, guidarlo nel corretto e tempestivo uso dei farmaci che hanno il compito di deprimere, in modo talora anche rischioso, se necessario, il livello di risposta immunitaria. Va ricordato, poi, che la collaborazione di diversi specialisti è comunque d’obbligo nella gestione del paziente con malattia autoimmune sistemica. Talune di tali situazioni possono esordire con alterazioni anche a livello delle cellule ematiche, con aspetti di anemia o riduzione evidente dei valori di globuli bianchi o piastrine circolanti.
Leggi anche: Fenomeno di Raynaud: cause, sintomi e trattamento
Trattamento
Il trattamento di una malattia autoimmunitaria prevede la somministrazione di farmaci che sopprimono il sistema immunitario (inclusi i corticosteroidi) e – in alcuni casi – plasmaferesi e somministrazione di immunoglobuline per via endovenosa
Farmaci
Per molte malattie autoimmuni possono essere usati farmaci immunosoppressori (cioè che sopprimono il sistema immunitario) per via orale come azatioprina, clorambucile, ciclofosfamide, ciclosporina, micofenolato e metotressato. Questi farmaci sopprimono non solo la reazione autoimmune, ma anche la capacità dell’organismo di difendersi dalle sostanze estranee, come virus e batteri, quindi aumentano il rischio di determinate infezioni ed anche di alcuni tipi di tumore. Si somministrano corticosteroidi, come il prednisone, che però induce cronicamente alcuni importanti effetti collaterali, quindi si tende a somministrarli solo per un periodo limitato, all’inizio della malattia o se i sintomi e segni peggiorano. Altri farmaci possono essere usati, come etanercept, infliximab e adalimumab bloccano l’azione del fattore di necrosi tumorale (TNF): questi farmaci sono efficaci nel trattare l’artrite reumatoide e alcune altre malattie autoimmuni, ma possono anche aumentare il rischio di infezione e di alcuni tipi di tumori della pelle. Alcuni farmaci sono specificamente diretti contro i globuli bianchi, tra cui abatacept e rituximab.
Plasmaferesi e immunoglobuline per via endovenosa
Per alcune malattie autoimmuni, si utilizza la plasmaferesi: il sangue viene prelevato e filtrato per eliminare gli autoanticorpi, successivamente il sangue filtrato viene reimmesso nel paziente. In alcuni casi si usano immunoglobuline ottenute da persone sane, per via endovenosa.
Leggi anche: Fibromialgia: sintomi, cause, cura e tender points
Prognosi
La prognosi varia in base alla patologia specifica, tuttavia nella maggioranza dei casi le malattie autoimmuni sono croniche e non si risolvono mai, permanendo per tutta la vita e necessitando di trattamento farmacologico senza interruzioni. Alcune malattie autoimmuni si risolvono in modo incomprensibile, così come iniziano.
Leggi anche:
- Nove cose che non sai sul tuo sistema immunitario
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Che significa malattia terminale?
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Terapia con Infrarossi per il dolore
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Differenza tra riproduzione sessuata e asessuata
- Differenza tra vaccini vivi ed attenuati: vantaggi e svantaggi
- Differenza tra immunità specifica ed immunità aspecifica
- Differenza tra linfociti B e T
- Differenza tra immunità umorale e cellulare
- Differenza tra self non self in immunologia
- Differenza tra ciglia e flagelli con esempi
- Differenza tra ciglia e stereociglia: movimento, struttura e funzioni
- Differenza tra ciglia e microvilli: struttura, movimento e funzioni
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- HIV: sintomi iniziali in donne e uomini
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra virus HIV1 e HIV2
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Artrite reumatoide: stadiazione, decorso e trattamenti
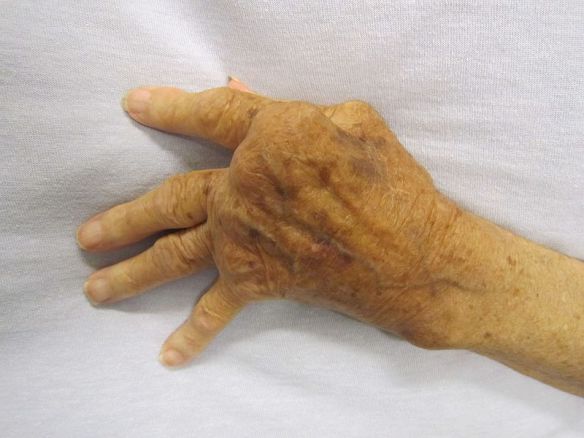 Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, vi consiglio di leggere prima questo articolo: Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
Prima di iniziare la lettura, per meglio comprendere l’argomento trattato, vi consiglio di leggere prima questo articolo: Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
Lo stato dell’artrite reumatoide può essere identificato analizzando il tipo di lesioni sul paziente:
- Stadio 1: È presente un infiltrato di linfociti CD4+ e macrofagi, si notano macroscopicamente tumefazioni simmetriche, non c’è arrossamento, ci sono sintomi sistemici e noduli reumatoidi. In circolo si rileva aumento degli indici di flogosi e del fattore reumatoide
- Stadio 2: Si nota flogosi e proliferazione sinoviale ed endoteliale (neoangiogenesi e formazione del panno sinoviale), il versamento si vede in ecografia come zone ipoecogene; al contrario le zone iperplastiche sono iperecogene. Inoltre sono presenti erosione dell’osso, riassorbimento della cartilagine e rottura dei tendini. Le alterazioni ossee si vedono in radiografia e ancora meglio in ecografia. Da questo stadio l’iperplasia sinoviale è irreversibile.
- Stadio 3: Si rilevano deformazioni ossee, lussazioni e fibrosi evidenti.
Il decorso è assai vario e caratterizzato generalmente da fasi di esacerbazione e remissione. Esistono forme più lievi che rispondono bene alla terapia e forme gravi che decorrono senza fasi di remissione, portando a quadri gravi di anchilosi e impotenza funzionale; in molti casi la malattia è grave non perché metta in pericolo la vita ma perché, impedendo il corretto uso degli arti e soprattutto delle mani, è assai invalidante. Chi ne è colpito può trovare difficoltà non soltanto nell’attività lavorativa ma anche nella cura della propria persona. Tra i fattori prognostici più sfavorevoli vi sono: gli alti titoli di FR, la presenza di noduli o danni vasculitici nonché la scarsa risposta alla terapia.
Leggi anche:
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Sclerodermia: cause, sintomi e cura
Trattamenti
Il trattamento dell’Artrite Reumatoide si basa sull’uso di immunosoppressori, come il methotrexate o la leflunomide; in casi particolari si possono utilizzare anche idrossiclorochina, ciclosporina, sulfasalazina. È previsto inoltre l’uso di cortisone a cicli nelle fasi di maggiore attività di malattia, ad esempio all’esordio o nei flare, per ottenere più rapidamente la risposta clinica, e di FANS per il controllo del dolore. Nei casi non responsivi agli immunosoppressori o in pazienti con malattia particolarmente aggressiva è possibile utilizzare i farmaci biologici, anticorpi monoclonali o recettori che bloccano molecole dell’infiammazione (es anti-TNFalpha, anti-IL6, anti-IL1) o cellule dell’infiammazione come i linfociti B (anti-CD20) e i linfociti T (CTLA4).
I migliori prodotti per la cura delle ossa e dei dolori articolari
Qui di seguito trovate una lista di prodotti di varie marche per il benessere di ossa, legamenti, cartilagini e tendini e la cura dei dolori articolari. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Crema gel all’arnica per gonfiori e dolori articolari: http://amzn.to/2AY5qmo
- Integratore di curcuma: http://amzn.to/2CDFhd1
- Integratore di glucosamina: http://amzn.to/2ki2BX2
- Integratore di glucosamina e condroitina: http://amzn.to/2BdJmII
- Integratore di glucosamina, condroitina, selenio, zinco e selenio: http://amzn.to/2CFJa0W
- Estratto di cozze GreenShell per il dolore articolare: http://amzn.to/2BIsgC5
- Integratore di cinorrodo di rosa canina: http://amzn.to/2D22OFB
- Integratore di vitamina D: http://amzn.to/2AYmsko
- Integratore di calcio e vitamina D: http://amzn.to/2kkxRoe
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Integratore di calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Integratore di omega 3: http://amzn.to/2AdJXtx
- Ginocchiera per la compressione ed il sostegno del ginocchio: http://amzn.to/2BLxU6D
Leggi anche:
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Differenza tra anticorpo ed autoanticorpo
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Differenza tra gotta ed artrite reumatoide
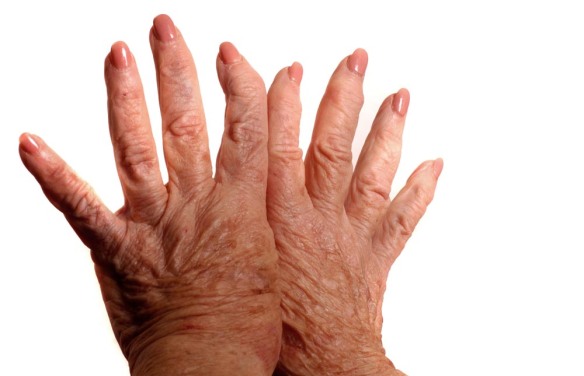 L’artrite reumatoide è una poliartrite infiammatoria cronica, anchilosante e progressiva a patogenesi autoimmunitaria e di eziologia sconosciuta, principalmente a carico delle articolazioni sinoviali. Può provocare deformazione e dolore che possono portare fino alla perdita della funzionalità articolare.
L’artrite reumatoide è una poliartrite infiammatoria cronica, anchilosante e progressiva a patogenesi autoimmunitaria e di eziologia sconosciuta, principalmente a carico delle articolazioni sinoviali. Può provocare deformazione e dolore che possono portare fino alla perdita della funzionalità articolare.
La gotta è una malattia del metabolismo caratterizzata da attacchi ricorrenti di artrite infiammatoria acuta con dolore, arrossamento e gonfiore delle articolazioni, causati dal deposito di cristalli di acido urico in presenza di iperuricemia. L’articolazione più frequentemente colpita è, in circa il 50% dei casi, la metatarso-falangea dell’alluce, da cui il nome di podagra. L’acido urico può inoltre depositarsi nei tendini e nei tessuti circostanti, generando i cosiddetti tofi, anche a livello renale, inducendo la comparsa di nefropatia gottosa.
Sintomi
L’artrite reumatoide può presentare anche segni e sintomi in organi diversi. Si differenzia dall’osteoartrosi perché interessa inizialmente la membrana sinoviale e non la cartilagine, colpisce con meno frequenza e in età più giovane rispetto all’osteoartrosi; sono più colpite le donne (rapporto 3:1). Interessa l’1-2% della popolazione e il numero dei casi aumenta con l’età, infatti è colpito il 5% delle donne oltre i 55 anni. L’esordio si osserva prevalentemente al termine della adolescenza o tra 4º e 5º decennio di vita; un secondo picco si osserva tra i 60 e 70 anni. Una variante precoce dell’AR è costituita dall’artrite reumatoide dell’infanzia.
La gotta si può presentare in vari modi, anche se il più frequente è l’attacco ricorrente di artrite infiammatoria acuta (con gonfiore, arrossamento e irritazione all’articolare). Più spesso viene colpita la base dell’alluce, rappresentando questa la metà dei casi, altre articolazioni, come il tallone, il ginocchio, il polso e le dita, possono essere colpite. Il dolore articolare inizia solitamente durante la notte e dura da 2 a 4 ore. La spiegazione dell’insorgenza notturna è data dal fatto che la temperatura corporea è più bassa. I primi segni in genere si manifestano in individui maschi fra i 30 e i 60 anni. Nelle donne questa affezione compare di solito più tardi, dopo la menopausa. La comparsa di un accesso di gotta in un paziente più giovane impone la ricerca di un difetto enzimatico. Altri sintomi possono verificarsi raramente insieme con il dolore articolare, tra questi la stanchezza e la febbre elevata. Livelli elevati per lungo tempo di acido urico (iperuricemia) possono provocare altre condizioni, compresi i tofi: depositi duri e dolorosi di cristalli di acido urico. Ampi tofi possono portare ad artrite cronica dovuta a erosione ossea. L’entità della formazione dei tofi dipende dalla durata e dal grado dell’iperuricemia, che è a sua volta effetto della gravità dell’interessamento renale. I tofi possono essere morbidi o duri, solidi o fluttuanti, lisci o ruvidi e in genere si localizzano nelle parti cartilaginee delle articolazioni colpite dalla gotta, o anche in corrispondenza dell’elice del padiglione auricolare. Se i tofi sono superficiali, tendono ad aprirsi liberando un liquido lattiginoso nel quale con l’esame microscopico si possono rilevare i cristalli di urato. Talvolta la perforazione della pelle porta a un’infezione secondaria, che richiede cure attente in quanto i tofi guariscono lentamente.[50] Prima dell’introduzione di trattamenti farmacologici efficaci, i tofi si presentavano nel 60% dei pazienti, percentuale ora ridotta a meno del 25%.
Cause
La causa di insorgenza dell’artrite reumatoide non è completamente nota. Vi è una risposta infiammatoria della sinovia con rigonfiamento delle cellule sinoviali, eccesso di liquido sinoviale e sviluppo di tessuto fibroso nella sinovia. Colpisce anche l’osso sottostante e la cartilagine, con assottigliamento e distruzione. La condizione può anche manifestarsi con infiammazioni diffuse nei polmoni, nel pericardio, nella pleura, nella sclera dell’occhio e con lesioni nodulari diffuse nel tessuto sottocutaneo. La diagnosi viene principalmente fatta sulla base dei sintomi e con la radiografia. L’analisi del liquido sinoviale può contribuire alla diagnosi differenziale.
La causa della gotta è l’iperuricemia: la condizione può verificarsi per una serie di motivi, tra cui dieta, predisposizione genetica o la ipoescrezione renale di urato, il sale dell’acido urico.[20] L’ipoescrezione è la causa primaria di iperuricemia, verificandosi in circa il 90% dei casi, mentre la sovrapproduzione è causa nel restante 10%.[5] Circa il 10% delle persone con iperuricemia sviluppano, a un certo punto della vita, la gotta.[27] Il rischio, tuttavia, varia a seconda del grado di iperuricemia. Quando i livelli sono compresi tra 415 e 530 micromol/l (7 e 8,9 mg/dL), il rischio è dello 0,5% all’anno, mentre in quelli con un livello superiore a 535 mmol/l (9 mg/dL), il rischio è di 4,5% all’anno.
Diagnosi
È importante una diagnosi precoce – relativamente all’artrite reumatoide – perché proprio nei primi mesi di malattia si osserva l’insorgenza di danni sostanziali e irreversibili. Inoltre nei primi due anni di malattia successivi alla diagnosi, i danni risultano particolarmente severi. La compromissione delle articolazioni comporta una limitazione della mobilità che può sfociare in invalidità e successiva morte prematura. La diagnosi precoce inoltre permette un efficace e precoce trattamento farmacologico. E’ necessaria la presenza di almeno 4 di questi criteri per poter formulare una diagnosi di probabilità di artrite reumatoide:
- rigidità mattutina della durata di almeno 1 ora,
- artrite a livello di 3 o più articolazioni,
- artrite delle articolazioni della mano,
- artrite simmetrica,
- noduli reumatoidi cutanei,
- positività al test Fattore Reumatoide (FR),
- alterazioni radiologiche.
I test più utili per la diagnosi di artrite reumatoide sono: anticorpi anti citrullina (CCP), Fattore reumatoide, Ves, PCR. La ricerca degli anticorpi anticitrullina ha una elevatissima specificità diagnostica.
La diagnosi di gotta può essere confermata dalla rilevazione di caratteristici cristalli aghiformi nel liquido sinoviale. Il trattamento con farmaci antinfiammatori non steroidei (FANS), colchicina o steroidi, è in grado di migliorare i sintomi. Una volta che l’attacco acuto è risolto, i livelli di acido urico vengono generalmente tenuti bassi adottando delle modifiche dello stile di vita e nei pazienti che accusano attacchi frequenti, con l’assunzione di allopurinolo o probenecid, in grado di fornire una profilassi a lungo termine.
Trattamento
Il trattamento dell’artrite reumatoide comprende sia la prescrizione di farmaci sia altre misure al fine di controllare l’infiammazione articolare e prevenire il danno articolare e la conseguente disabilità. Il trattamento non farmacologico consiste nella terapia fisica, nella terapia occupazionale e cambiamenti nell’alimentazione. Farmaci antidolorifici e antinfiammatori, tra cui gli steroidi, sopprimono i sintomi ma non fermano la progressione della condizione. Farmaci antireumatici modificanti la malattia (DMARD) possono rallentare o arrestare la progressione della malattia. Il ricorso a tecniche di medicina alternativa non è supportato da alcuna prova scientifica.
Relativamente alla gotta invece, l’obiettivo iniziale del trattamento è quello di risolvere i sintomi dell’attacco acuto. Il ripetersi di tali attacchi può essere prevenuto con l’utilizzo di farmaci che riducono i livelli sierici di acido urico. L’applicazione di ghiaccio, per la durata di 20-30 minuti più volte al giorno, può far diminuire il dolore. Le opzioni per il trattamento acuto comprendono la somministrazione di farmaci antinfiammatori non steroidei (FANS), la colchicina e gli steroidi, mentre i farmaci utilizzati a scopo preventivo sono l’allopurinolo, il febuxostat e il probenecid. Il solo abbassamento dei livelli di acido urico è sufficiente a curare la malattia, mentre il trattamento delle comorbidità risulta altrettanto importante.
Leggi anche:
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Sclerodermia: cause, sintomi e cura
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Differenza tra legamento ed articolazione con esempi
- Differenza tra legamento e tendine con esempi
- Legamenti: cosa sono, dove si trovano ed a che servono?
- Articolazioni mobili, semimobili, sinoviali e fisse: struttura e funzioni
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare?
- Quante ossa ed articolazioni abbiamo nel nostro corpo?
- Differenza tra rotula e menisco
- Femore: anatomia, funzioni e muscoli in sintesi
- Quante ossa ci sono nella mano e come si chiamano?
- Quante ossa ha il piede e come si chiamano?
- Quanto pesano scheletro ed ossa?
- Scoperto un nuovo legamento nel ginocchio
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Quanti litri e percentuale di acqua sono presenti nel nostro corpo?
- Differenza tra femore e anca
- Differenza tra frattura composta, composta, esposta e patologica
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Osso omero: anatomia e funzioni in sintesi
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Quanti muscoli abbiamo nel nostro corpo?
- Differenza tra muscoli volontari, involontari, scheletrici e viscerali
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Muscoli respiratori volontari ed involontari
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Pubalgia in gravidanza: cause e rimedi del dolore all’osso pubico
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Differenza tra pube e inguine
- Glucomannano per dimagrire: nel tuo stomaco aumenta di 100 volte il proprio volume, ti sazia e ti impedisce di mangiare troppo
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
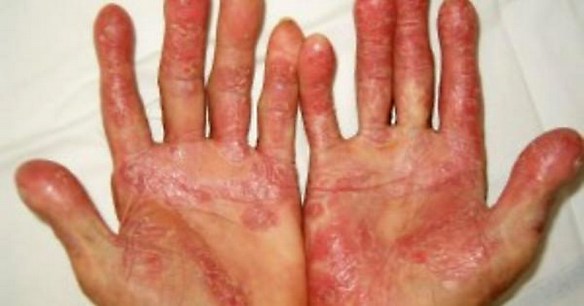 L’artrite psoriasica (AP) è una malattia infiammatoria articolare cronica che si associa una malattia cutanea chiamata psoriasi. Questa malattia è classificata tra le spondiloartriti sieronegative che sono un gruppo di malattie comprendenti anche la spondilite anchilosante, le artriti legate a malattie infiammatorie intestinali (Crohn e colite ulcerosa), le forme indifferenziate (che non rientrano cioè nelle precedenti ).
L’artrite psoriasica (AP) è una malattia infiammatoria articolare cronica che si associa una malattia cutanea chiamata psoriasi. Questa malattia è classificata tra le spondiloartriti sieronegative che sono un gruppo di malattie comprendenti anche la spondilite anchilosante, le artriti legate a malattie infiammatorie intestinali (Crohn e colite ulcerosa), le forme indifferenziate (che non rientrano cioè nelle precedenti ).
Le spondiloartriti sieronegative
Queste malattie hanno in comune aspetti clinici, radiologici e genetici che le distinguono nettamente da altre malattie infiammatorie in particolare dalla artrite reumatoide. Le caratteristiche in comune sono rappresentate dall’impegno della colonna con la presenza di lombalgia infiammatoria, dall’impegno infiammatorio delle entesi (entesiti), che sono i punti in cui i legamenti e le capsule si attaccano all’osso, dalla presenza di infiammazione delle sacroiliache (sacroileite), dalla presenza di artrite specie periferica con caratteristiche di asimmetria (o da un lato o dall’altro) e di pauciarticolarità (massimo 4 articolazioni colpite).
Per approfondire:
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
- Differenza tra anticorpo ed autoanticorpo
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
Diagnosi e sintomi delle spondiloartriti sieronegative
La diagnosi delle singole malattie poggia su criteri precisi. I criteri diagnostici per classificare un reumatismo in questo gruppo prevedono la presenza di dolore infiammatorio di colonna e/o di artrite asimmetrica specie agli arti inferiori, associate ad uno delle seguenti manifestazioni: sciatica mozza alterna (una sciatica che è presente a dx o a sx e che va fino al ginocchio), infiammazione delle sacroiliache, entesite, storia famigliare di queste malattie, psoriasi personale o famigliare, malattie infiammatorie dell’intestino, uretrite o diarrea acuta insorta nel mese precedente l’esordio dei sintomi.
Le spondiloartriti hanno diversa espressione clinica nei singoli pazienti con possibile combinazione nello stesso paziente di problemi di colonna (spondilite e sacroileite), di artrite, di entesite, di dattilite (infiammazione “a salsicciotto” di uno o più dita) o con la presenza di una sola manifestazione clinica. Un’altra caratteristica è la possibile associazione con manifestazioni extra-articolari come infiammazioni oculari, cutanee, infiammazioni intestinali, impegni polmonare e cardiaco. Queste malattie, in particolare la spondilite anchilosante, hanno inoltre una forte associazione con un marcatore genetico che è l’HLA B27. Il termine sieronegative sta a significare che in queste malattie non è presente il fattore reumatoide che è invece un riscontro di laboratorio che caratterizza in particolare l’artrite reumatoide.
Quanto è frequente l’artrite psoriasica?
La prevalenza, fra i pazienti psoriasici, è del 5-8% con dati di prevalenza anche maggiore in alcuni studi. I dati di prevalenza dell’artrite psoriasica nella popolazione generale oscillano tra il 0.5 e 1%. Maschi e femmine sono colpiti in eguale misura (nei maschi è più frequente il coinvolgimento vertebrale). Il riscontro dell’antigene HLA B 27 è più frequente nella varietà con spondilite.
Quando si manifesra l’artrite psoriasica?
La artrite psoriasica può manifestarsi ad ogni età, anche se il picco di incidenza massimo è tra i 20 e i 40 anni.
Come si manifesta?
L’artrite psoriasica ha una espressività clinica eterogenea: può interessare solo il rachide, il rachide e le articolazioni periferiche, le sole articolazioni periferiche, le sole entesi o sia il rachide che le entesi che le articolazioni. L’impegno articolare periferico coinvolge in genere poche articolazioni (anche una sola o meno di 4), spesso in modo asimmetrico e con preferenza per gli arti inferiori, ma può coinvolgere anche numerose articolazioni; in quest’ultimo caso l’impegno articolare è più spesso simmetrico (forma simil-reumatoide). Alcuni pazienti hanno solo artralgie. La psoriasi precede lo sviluppo della artrite nel 70% dei casi, è concomitante nel 15%; negli altri casi l’artrite precede l’esordio della psoriasi. Certe articolazioni, come le interfalangee distali, sono tipicamente compromesse; similmente la dattilite (infiammazione a salsicciotto del dito) è tipica; la spondilite è spesso asimmetrica contrariamente a quanto succede nella spondilite anchilosante. Non c’è corrispondenza stretta tra gravità della psoriasi ed artrite. Spesso. In molti pazienti la severità della psoriasi è minore nei pazienti con artrite rispetto ai pazienti che non hanno artrite.
Sulla base di queste diverse espressività cliniche nel 1973 Moll e Wright hanno suddiviso l’artrite psoriasica in 5 forme:
- Forma classica con coinvolgimento delle piccole articolazioni inter-falangee distali (9% dei casi);
- Artrite mutilante (1%);
- Artrite simil-reumatoide (poliartrite simmetrica) (17%);
- Oligoartrite asimmetrica (grandi e piccole articolazioni coinvolte) con dattilite (65%);
- Spondilite anchilosante con o senza coinvolgimento periferico (8%) .
Non frequente ma caratteristico, come già detto, è l’impegno delle articolazioni interfalangee distali (IFD); queste articolazioni non sono mai coinvolte nella artrite reumatoide. La diagnosi differenziale dell’impegno delle IFD va fatta con l’osteoartrosi erosiva. I pazienti che hanno un coinvolgimento delle IFD presentano spesso coinvolgimento delle unghie; studi con eco-color-doppler hanno dimostrato una ipervascolarizzazione della matrice ungueale avvalorando l’ipotesi che il coinvolgimento ungueale nella psoriasi porti alla flogosi della vicina IFD per contiguità.
Nella forma mutilante, rara, vi è una marcata erosione ossea delle ossa lunge della mano (falangi e metacarpi) e, talvolta, del piede (falangi e metatarsi).
La forma oligoarticolare, che come abbiamo visto è la più comune, coinvolge prevalentemente le grandi articolazioni degli arti inferiori: anche, ginocchia, caviglie. Spesso si associa alle entesiti. Le entesi che maggiormente vengono colpite nella AP sono quelle attraverso le quali il tendine d’Achille si attacca al calcagno e le entesi della fascia plantare anch’essa attaccata al calcagno. La flogosi di una od entrambe di queste entesi determina il dolore al tallone (talalgia) o alla pianta del piede (fascite) che spesso descrive il paziente con AP. Numerose sono peraltro le sedi di infiammazione delle entesi, strutture anatomiche ubiquitarie. Le entesiti sono il substrato anatomico del dolore pubico, del dolore a livello dei grandi trocanteri, del dolore a livello delle creste iliache, della tuberosità ischiatica, dell’epicondilo (gomito del tennista), del torace, della spalla, della colonna.
La dattilite, altra espressione clinica caratteristica, è l’infiammazione di tutto un dito e si manifesta con dito gonfio, arrossato e dolente. Questa manifestazione clinica non è legata ad una flogosi articolare ma alla infiammazione dei tendini flessori del dito interessato.
Un altro aspetto caratteristico dell’AP è il coinvolgimento delle articolazioni sacro iliache, queste sono interessate in 1/3 dei malati e giustificano il dolore lombo-sacrale che si irradia agli arti inferiori a dx o a sx fin sopra il ginocchio (sciatica mozza alterna).
Le caratteristiche della lombalgia flogistica, presente se c’è spondilite e sacroileite, sono l’esordio in giovane età, la sua persistenza e ricorrenza, la risposta pronta agli anti infiammatori, l’insorgenza notturna, con il riposo, con miglioramento con il movimento, la presenza eventuale di sciatica mozza alterna. Queste sono caratteristiche che differenziano nettamente tale lombalgia dalla lombalgia meccanica (tipica della sciatica e dei problemi degenerativi della colonna).
Come si diagnostica?
La diagnosi della artrite psoriasica è una diagnosi clinica che si basa sulla presenza delle manifestazioni cliniche e delle caratteristiche anamnestiche che caratterizzano le spondiloartriti associate alla presenza di psoriasi cutanea nel soggetto malato o in un famigliare di primo grado. Alcune manifestazioni tipiche (dattilite, impegno delle IFD) possono orientare la diagnosi anche se non è ancora presente la psoriasi e se non c’è famigliarità. Gli esami di laboratorio non sono orientativi. Caratteristica è l’assenza del FR e degli anticorpi anti-citrullina, anche se in alcuni pazienti entrambi gli anticorpi possono essere presenti a basso titolo. In questo caso il reumatologo valuterà se siamo in presenza di artrite reumatoide in psoriasico, se c’è associazione delle due malattie o se c’è solo artrite psoriasica. La PCR e la VES possono essere anche normali. Sono elevate specie se c’è impegno poliarticolare o se c’è coinvolgimento di grosse articolazioni.
Quali sono le caratteristiche radiologiche?
Nella AP il coinvolgimento del rachide porta alla formazioni di sindesmofiti primari (ossificazione delle parti più esterne del disco intervertebrale) e di sindesmofiti secondari (ossificazione del legamento longitudinale); i primi sono detti anche marginali in quanto originano in corrispondenza dell’angolo del corpo vertebrale i secondi iniziano invece a metà del corpo vertebrale dove il legamento longitudinale ha il suo ancoraggio. Va sottolineato che mentre i sindesmofiti primari sono caratteristici della spondilite anchilosante dove non si trovano i sindesmofiti secondari o pseudosindesmofiti, nella AP sono più frequenti questi ultimi.
Altro aspetto radiologico che va ricercato nel sospetto della AP è la sacroileite (perdita di definizione della rima articolare seguita da sclerosi dell’osso subcondrale, da erosioni e da fusione articolare) che spesso è asimmetrica.
Nella AP, a differenza delle altre malattie articolari infiammatorie, vi è una iperproduzione dell’osso che conferisce un aspetto “cotonoso” alla corticale (periostite), aspetto che si nota bene a livello delle ossa lunge della mano e dei piedi.
Con la radiografia convenzionale si mettono bene in evidenza anche le alterazioni entesitiche (immagini radiopache a livello delle entesi) come ad esempio lo sperone calcaneare.
Qual è la prognosi?
La prognosi della artrite psoriasica varia molto in relazione al tipo di impegno clinico presente. Ci sono forme molto leggere che si risolvono con breve ciclo di terapia anti infiammatoria; ci sono forme che coinvolgono una sola articolazione, forme pauci e poliarticolari. Il più delle volte la malattia ha decorso intermittente con periodi più o meno lunghi di inattività. L’evoluzione aggressiva non è la più comune. Sicuramente, come nell’artrite reumatoide, una diagnosi precoce, con una precisa definizione del tipo di interessamento, una precisa “stadiazione” della attività di malattia ed una adeguata terapia favoriscono una prognosi migliore. La valutazione dei fattori prognostici negativi per evoluzione sfavorevole al fine di predisporre la migliore terapia è importante. Vengono considerati prognosticamente negativi sulla evolutività dell’artrite, i seguenti fattori: giovane età all’esordio, presenza di determinati marcatori genetici, poliarticolarità, interessamento delle anche, HIV positività, persistenza di elevati indici di flogosi, spondilite attiva.
Quale la terapia?
Anche nella AP, come nella artrite reumatoide, possiamo fare una distinzione tra farmaci sintomatici e farmaci di fondo. I primi appartengono al gruppo dei FANS (farmaci antinfiammatori non steroidei); spesso questi farmaci vengono prescritti per un tempo limitato: cicli di 15-20 giorni che vengono ripetuti periodicamente in base alla entità della flogosi e della sintomatologia dolorosa. Il loro razionale di utilizzo è il controllo del dolore e della infiammazione. Vengono preferiti i FANS ad emivita breve (come la nimesulide) per non dare accumulo a livello delle chiazze di psoriasi. Nella AP, se è possibile, vanno evitati gli steroidi per la possibile riacutizzazione dell’impegno cutaneo alla loro sospensione. Se c’è necessità del loro uso vanno usati a dosi medie e per breve periodo. E’ possibile l’uso degli steroidi per via locale (infiltrazioni) specie per il trattamento delle monoartriti o delle entesiti localizzate. Una singola articolazione non dovrebbe, in generale, essere infiltrata per più di tre volte nell’arco dell’anno.
I farmaci di fondo sono invece farmaci che vanno assunti regolarmente e hanno la proprietà di modificare il decorso della malattia agendo sulle cause della infiammazione; la loro efficacia è dimostrata per quanto riguarda le articolazioni periferiche. I farmaci di fondo tradizionali non hanno infatti dimostrato una efficacia significativa nell’impegno del rachide. I farmaci più usati di questo gruppo sono la salazopirina, il metotressato, la ciclosporina e la leflunomide; gli ultimi tre sono efficaci anche sull’impegno cutaneo. Questo significa che ci sono farmaci che agiscono solo sull’impegno articolare come la salazopirina ed altri che agiscono sia sulla psoriasi che sulle articolazioni (metotressato, ciclosporina, leflunamide).
Un ultimo gruppo di farmaci, di recente introduzione, sono i farmaci biologici; sono farmaci che agiscono efficacemente sia sull’impegno articolare periferico che su quello assiale. Questi farmaci antagonizzano una citochina molto importante nei processi infiammatori chiamata TNF alfa (tumor necrosis factor alfa). Attualmente sono disponibili l’infiximab (uso endovena con periodicità di somministrazione di 4-8 settimane), l’adalimumab (uso sotto cute ogni 15 giorni) e l’etanercept (uso sotto cute due volte settimana). Tali farmaci hanno efficacia anche nel trattamento della psoriasi.
Come già detto la terapia va personalizzata a seconda del tipo di manifestazione clinica e della sua gravità. Rispetto alla artrite reumatoide peraltro molte artriti psoriasiche hanno un decorso più favorevole e controllabile con la terapia. .
Quando vengono usati i farmaci biologici?
Esistono delle precise linee guida per l’utilizzo dei farmaci biologici nella artrite psoriasica. Questi farmaci, per i loro rischi di effetti collaterali e per il loro alto costo, vanno usati sostanzialmente se le altre terapie tradizionali falliscono. Possono essere utilizzati anche nel trattamento della psoriasi grave senza artrite.
Le linee guida diversificano la loro possibilità d’uso a seconda del tipo di manifestazione clinica.
Per quanto riguarda la artrite psoriasica con impegno articolare periferico possono essere usati se non c’è risposta (o non tolleranza o controindicazioni) ad una terapia con almeno due farmaci anti infiammatori usati a dosi piene per tre mesi, ad almeno due infiltrazioni con steroide in caso di mono-oligoartrite e ad almeno due farmaci di fondo efficaci nella artrite psoriasica (salazopirina, metotressato, ciclosporina, leflunamide) . La mancata risposta è valutata da una attività di malattia giudicata elevata da un esperto reumatologo secondo parametri clinici e scale di attività definite.
Per quando riguarda la artrite psoriasica con entesite deve esserci non risposta a due FANS a dosi piene per almeno tre mesi, ad almeno due farmaci di fondo tradizionali e ad almeno due infiltrazioni locali. Anche in questo caso l’attività di malattia è definita da precise scale di valutazione valutate da un esperto.
Infine per quanto riguarda la forma spondilitica valgono le raccomandazioni proposte per la spondilite anchilosante che prevedono una non risposta ad almeno due FANS alle massime dosi per un periodo di almeno tre mesi con scale di attività definite indicative di malattia attiva secondo parametri definiti, valutate da un esperto reumatologo.
Il controllo della terapia deve essere poi preciso, affidato a reumatologi di centri esperti nel trattamento con questi farmaci, secondo scale di valutazione definite per il tipo di impegno. In linea generale il miglioramento deve essere molto significativo (50%) dopo 12 settimane di terapia e persistente nel tempo.
Tali farmaci vanno preceduti da uno screenig per valutarne nel singolo paziente la possibilità d’uso e poi monitorati per i loro possibili effetti collaterali oltre che per la loro efficacia. In particolare va monitorata la possibile insorgenza di infezioni, compresa la TBC, la possibile insorgenza di autoimmunità (insorgenza di altre malattie autoimmuni come il LES), la possibile insorgenza di tumori (linfomi) e di malattie neurologiche demielinizzanti. Sono quindi farmaci molto efficaci ma che richiedono esperienza nel loro uso e monitoraggio attento. Tali farmaci, come abbiamo detto, possono essere usati anche per la terapia della psoriasi grave.
Leggi anche:
- Terapia con Infrarossi per il dolore
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- HIV: sintomi iniziali in donne e uomini
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra virus HIV1 e HIV2
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
 L’artrite reumatoide (AR) è una poliartrite infiammatoria cronica, anchilosante e progressiva a patogenesi autoimmunitaria e di eziologia sconosciuta, principalmente a carico delle articolazioni sinoviali. Può provocare deformazione e dolore che possono portare fino alla perdita della funzionalità articolare.
L’artrite reumatoide (AR) è una poliartrite infiammatoria cronica, anchilosante e progressiva a patogenesi autoimmunitaria e di eziologia sconosciuta, principalmente a carico delle articolazioni sinoviali. Può provocare deformazione e dolore che possono portare fino alla perdita della funzionalità articolare.
L’artrite psoriasica è un tipo di artrite infiammatoria cronica, associata spesso, ma non sempre, a psoriasi che precede generalmente il processo artritico. Normalmente colpisce solo alcune articolazioni ma in forme gravi si manifesta nella colonna vertebrale, ricordando come quadro clinico quello della spondilite anchilosante. Fa parte del gruppo delle spondiloartriti sieronegative.
Entrambe sono patologie autoimmunitarie, entrambe con eziologia ancora non del tutto chiara, tuttavia esistono molte differenze tra esse, a cominciare dall’epidemiologia: mentre l’artrite reumatoide colpisce maggiormente le donne (rapporto 3:1) e la malattia esordisce di solito tra i 40 e i 50 anni di età, nella psoriasica il picco di incidenza è tra i 20 e i 40 anni senza distinzione tra i sessi.
Leggi anche:
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Differenza tra anticorpo ed autoanticorpo
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
Sintomi
Nell’artrite reumatoide i segni sono principalmente: dolore, tumefazione calda ma non arrossata, impotenza funzionale e rigidità (specie al mattino) delle articolazioni: tipicamente interfalangea prossimale (IFP) e/o metacarpofalangea (MCF). La psoriasica è un’oligoartrite, cioè che interessa poche articolazioni, che colpisce solamente le interfalangee distali (IFD) che appaiono tumefatte e doloranti, impossibili da distendere o piegare completamente. Può essere mutilante (molto aggressiva), simmetrica o predominare il danno alla colonna vertebrale (spondilite).
Differenze
Una sostanziale differenza tra le due è che nel caso dell’artrite psoriasica sono presenti, nell’individuo, anche le manifestazioni cutanee della psoriasi, mentre nell’artrite reumatoide non è rilevabile clinicamente nessuna lesione cutanea riconducibile alla psoriasi.
Importante differenza tra le due patologie è la presenza del fattore reumatoide: l’artrite psoriasica è classificata tra le spondiloartriti sieronegative, cioè un gruppo di malattie in cui non è presente il fattore reumatoide che è invece un riscontro di laboratorio che caratterizza in particolare l’artrite reumatoide (la positività al fattore reumatoide indica artrite reumatoide nell’80% dei casi). Per avere ulteriori informazioni su fattore reumatoide e sui suoi valori normali e patologici, leggi questi aricoli:
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
Per approfondire l’argomento, leggi gli articoli sulle rispettive patologie:
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
I migliori prodotti per la cura delle ossa e dei dolori articolari
Qui di seguito trovate una lista di prodotti di varie marche per il benessere di ossa, legamenti, cartilagini e tendini e la cura dei dolori articolari. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Crema gel all’arnica per gonfiori e dolori articolari: http://amzn.to/2AY5qmo
- Integratore di curcuma: http://amzn.to/2CDFhd1
- Integratore di glucosamina: http://amzn.to/2ki2BX2
- Integratore di glucosamina e condroitina: http://amzn.to/2BdJmII
- Integratore di glucosamina, condroitina, selenio, zinco e selenio: http://amzn.to/2CFJa0W
- Estratto di cozze GreenShell per il dolore articolare: http://amzn.to/2BIsgC5
- Integratore di cinorrodo di rosa canina: http://amzn.to/2D22OFB
- Integratore di vitamina D: http://amzn.to/2AYmsko
- Integratore di calcio e vitamina D: http://amzn.to/2kkxRoe
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Integratore di calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Integratore di omega 3: http://amzn.to/2AdJXtx
- Ginocchiera per la compressione ed il sostegno del ginocchio: http://amzn.to/2BLxU6D
Leggi anche:
- Terapia con Infrarossi per il dolore
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
- Differenza tra osso compatto e spugnoso
- Differenza tra osso fibroso e lamellare
- I tipi di tessuto osseo: cellule, matrice, formazione e struttura
- Differenza tra osso e cartilagine: funzioni, composizione e durezza
- Differenza tra osso sacro e coccige
- Osso sacro e coccige: dove si trovano ed a che servono?
- Differenza ossa umane e animali
- Differenza tra ossa pari, impari e mediane con esempi
- Differenza tra midollo osseo e spinale
- A cosa serve il midollo osseo?
- Differenza tra midollo giallo e rosso
- Differenza tra midollo osseo e cellule staminali
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Differenza tra osso ed avorio: come distinguerli
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
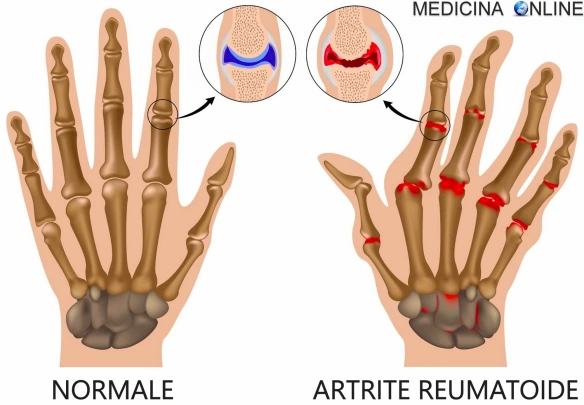 L’artrite reumatoide (abbreviato “AR”; in inglese “rheumatoid arthritis”, da cui l’acronimo “RA”) è una poliartrite infiammatoria cronica, anchilosante e progressiva a patogenesi autoimmunitaria e di eziologia sconosciuta, principalmente a carico delle articolazioni sinoviali. Le articolazioni interessate diventano dolenti, tumefatte e vanno deformandosi con il tempo. Può coinvolgere anche altri organi e apparati come il polmone, le sierose, l’occhio, la cute e i vasi. Si differenzia dall’osteoartrosi perché interessa inizialmente la membrana sinoviale e non la cartilagine, colpisce con meno frequenza e in età più giovane rispetto all’osteoartrosi; sono più colpite le donne (rapporto 3:1). Interessa l’1-2% della popolazione e il numero dei casi aumenta con l’età, infatti è colpito il 5% delle donne oltre i 55 anni. L’esordio si osserva prevalentemente al termine della adolescenza o tra 4º e 5º decennio di vita; un secondo picco si osserva tra i 60 e 70 anni. Una variante precoce dell’AR è costituita dall’artrite reumatoide dell’infanzia.
L’artrite reumatoide (abbreviato “AR”; in inglese “rheumatoid arthritis”, da cui l’acronimo “RA”) è una poliartrite infiammatoria cronica, anchilosante e progressiva a patogenesi autoimmunitaria e di eziologia sconosciuta, principalmente a carico delle articolazioni sinoviali. Le articolazioni interessate diventano dolenti, tumefatte e vanno deformandosi con il tempo. Può coinvolgere anche altri organi e apparati come il polmone, le sierose, l’occhio, la cute e i vasi. Si differenzia dall’osteoartrosi perché interessa inizialmente la membrana sinoviale e non la cartilagine, colpisce con meno frequenza e in età più giovane rispetto all’osteoartrosi; sono più colpite le donne (rapporto 3:1). Interessa l’1-2% della popolazione e il numero dei casi aumenta con l’età, infatti è colpito il 5% delle donne oltre i 55 anni. L’esordio si osserva prevalentemente al termine della adolescenza o tra 4º e 5º decennio di vita; un secondo picco si osserva tra i 60 e 70 anni. Una variante precoce dell’AR è costituita dall’artrite reumatoide dell’infanzia.
Leggi anche: Malattie reumatiche: cosa sono, come si curano, sono pericolose?
Che cos’è l’artrite reumatoide?
L’artrite reumatoide è una malattia infiammatoria cronica sistemica che colpisce le articolazioni sia piccole che grandi, che diventano dolenti, tumefatte e con il tempo deformate, ma che può coinvolgere anche altri organi e apparati come il polmone, le sierose, l’occhio, la cute e i vasi.
Esistono due varianti particolari e rare di artrite reumatoide:
- il morbo di Felty, caratterizzato da ingrandimento della milza, riduzione dei granulociti neutrofili all’emocromo e febbre;
- la sindrome di Kaplan: una pneumoconiosi polmonare.
L’artrite reumatoide colpisce più frequentemente le donne, soprattutto fra i 40 e i 50 anni. La prevalenza è stimata intorno all’1% della popolazione generale adulta e possono verificarsi casi di familiarità, ma più spesso è una malattia sporadica.
Leggi anche: Differenze tra artrite ed artrosi: sintomi comuni e diversi
Quali sono le cause dell’artrite reumatoide?
L’Artrite Reumatoide non ha una causa unica e ben determinata: si ritiene che un fattore ambientale possa ingannare il sistema immunitario (mimetismo molecolare) o modificare alcuni antigeni che dovrebbero essere visti come propri dal sistema immunitario (self), ciò interrompe la tolleranza immunologica nei confronti di alcune proteine umane, come il collagene articolare, provocando una disregolazione dei linfociti T e dei linfociti B e conseguente produzione di citochine infiammatorie, come il TNF alpha e l’IL17. In un’alta percentuale di soggetti affetti da Artrite Reumatoide, specie in quelli portatori dell’HLA DR4 o DR1, sono presenti il fattore reumatoide e gli anticorpi anti-proteine citrullinate (anti-CCP), questi ultimi sono altamente specifici di malattia.
Leggi anche:
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Differenza tra anticorpo ed autoanticorpo
Quali sono i sintomi e segni dell’artrite reumatoide?
Le articolazioni vengono generalmente interessate in maniera simmetrica e aggiuntiva; a essere colpite sono in genere le piccole articolazioni delle mani e dei piedi, ma qualsiasi articolazione diartrodiale (cioè dotata di membrana sinoviale) può essere coincolta. Più frequentemente l’infiammazione è poliarticolare, ossia interessa più di quattro articolazioni, e, se non trattata o non responsiva ai trattamenti, può provocare erosioni ossee e deformità. Una delle caratteristiche cliniche della malattia è la rigidità articolare prevalentemente al mattino, che può durare anche per molte ore. L’interessamento della colonna vertebrale non è tipico dell’artrite reumatoide sebbene tardivamente ci possa essere un coinvolgimento del rachide cervicale con impegno del dente dell’epistrofeo e possibile interessamento del midollo spinale. Per quanto concerne l’interessamento sistemico la malattia può causare fibrosi polmonare, sierositi, vasculiti, nodulosi cutanea e degli organi interni, episcleriti e scleriti, amiloidosi.

Diagnosi
Le indagini per la diagnosi di malattia e per la ricerca e stadiazione dell’impegno d’organo comprendono, oltre all’esecuzione di esami ematici per la ricerca del Fattore Reumatoide e degli anticorpi anti-CCP, anche il dosaggio degli indici di infiammazione come la velocità di eritrosedimentazione (VES) e della proteina C reattiva (PCR). Inoltre:
- per evidenziare versamento articolare, ipertrofia sinoviale, borsiti/tenosinoviti, erosioni ossee:
- ecografia articolare;
- radiografia articolare;
- risonanza magnetica articolare;
- per lo studio della densità minerale ossea:
- mineralometria ossea computerizzata (MOC).
Per approfondire:
- Osteoporosi: cos’è la Mineralometria Ossea Computerizzata (MOC), a cosa serve, come si interpretano i risultati?
- Radiografia della mano di una paziente con artrite reumatoide
In caso di interessamento extra-articolare:
- spirometria, DLCO, TC torace ad alta risoluzione per lo studio dei polmoni;
- ecocardiogramma per lo studio del cuore.
Relativamente al fattore reumatoide ed ai test che si usano per valutarlo, ti consiglio di leggere anche:
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
Criteri classificativi
I criteri classificativi sono stati recentemente rivisti da un gruppo internazionale di esperti e richiedono un punteggio maggiore o uguale a 6 per fare diagnosi considerando:
- coinvolgimento articolare:
- coinvolgimento di una grossa articolazione (0 punti),
- coinvolgimento da 2 a 10 grandi articolazioni (1 pt),
- coinvolgimento da 1 a 3 piccole articolazioni (2 pt),
- coinvolgimento da 4 a 10 piccole articolazioni (3 pt),
- coinvolgimento di più di 10 articolazioni (5 pt),
- fattore reumatoide e anti-CCP:
- negatività del fattore reumatoide e degli anti-CCP (0 pt),
- bassa positività del fattore reumatoide o degli anti-CCP (2 pt),
- alta positività del fattore reumatoide o degli anti-CCP (3 pt,
- indici infiammatori:
- indici di flogosi normali (0 pt),
- indici di flogosi alterati (1 pt),
- durata dei sintomi:
- durata dei sintomi inferiore a sei settimane (0 pt),
- durata dei sintomi maggiore di sei settimane (1 pt).
Stadiazione, decorso e trattamenti
Lo stato della malattia può essere identificato analizzando il tipo di lesioni sul paziente; il decorso è assai vario; sono possibili vari trattamenti farmacologici: a tale proposito leggi: Artrite reumatoide: stadiazione, decorso e trattamenti
Prognosi e mortalità
La compromissione delle articolazioni comporta una limitazione della mobilità che può sfociare in invalidità e successiva morte prematura. Un caso tristemente famoso è quello della popolare attrice e scrittrice Anna Marchesini, affetta da artrite reumatoide, morta ad appena 62 anni. Il decorso della malattia varia notevolmente da caso a caso. Alcuni pazienti presentano sintomi lievi a breve termine, ma nella maggior parte di essi la malattia progredisce per tutta la vita. Circa il 20%-30% dei casi svilupperà noduli sottocutanei (noti come noduli reumatoidi).
I fattori prognostici negativi includono:
- Sinovite persistente.
- Malattia erosiva precoce.
- Reperti extra-articolari (compresi noduli reumatoidi sottocutanei).
- Risultati sierologici positivi per artrite reumatoide.
- Positività sierologica agli anticorpi anti-CCP.
- Storia familiare di artrite reumatoide.
- Stato funzionale scadente.
- Basso status socio-economico.
- Elevata risposta della fase acuta (velocità di sedimentazione eritrocitaria, la proteina C-reattiva).
- Aumento rapido della gravità clinica.
- Scarsa risposta ai farmaci ed alla fisioterapia.
- Vita sedentaria.
- Uso di droghe, alcolismo, tabagismo.
- Alimentazione scorretta.
- Età avanzata.
- Presenza di altre patologie (cardiopatie, diabete, coagulopatie, obesità…).
Uno studio del 2006, sostiene che l’artrite reumatoide riduca la durata della vita delle persone da circa 3 a 12 anni. Uno studio del 2005 della Mayo Clinic ha osservato che gli affetti da tale condizione hanno un rischio raddoppiato di incorrere in malattie cardiache indipendente da altri fattori di rischio come il diabete, l’abuso di alcol, colesterolo elevato, pressione arteriosa e un indice di massa corporea elevati. Il meccanismo attraverso il quale l’artrite reumatoide causa questo aumento del rischio rimane sconosciuto; la presenza di una infiammazione cronica è stata proposta come un fattore, almeno in parte, responsabile. Risposte positive alla terapia possono certamente indicare una prognosi migliore.
Leggi anche: Lupus eritematoso sistemico (LES): cause, sintomi e terapie
I migliori prodotti per la cura delle ossa e dei dolori articolari
Qui di seguito trovate una lista di prodotti di varie marche per il benessere di ossa, legamenti, cartilagini e tendini e la cura dei dolori articolari:
- Olio di Arnica Montana: http://amzn.to/2Fmsdem
- Crema per dolori muscolari e articolari: http://amzn.to/2FmPOvd
- Cerotti per dolori muscolari e articolari: http://amzn.to/2CZFoUT
- Nastro kinesiologico per alleviare i dolori muscolari e sostenere i muscoli: http://amzn.to/2AL2B7n
- Elettrostimolatore muscolare e nervoso digitale: http://amzn.to/2CYyf6I
- Terapia ad infrarossi sotto i 20 euro: http://amzn.to/2CJWQZu
- Terapia ad infrarossi sotto i 70 euro: http://amzn.to/2Fn9QGf
- Terapia ad infrarossi professionale: http://amzn.to/2Flxlzw
- Integratore di curcuma: http://amzn.to/2CDFhd1
- Integratore di glucosamina: http://amzn.to/2ki2BX2
- Integratore di glucosamina e condroitina: http://amzn.to/2BdJmII
- Integratore di glucosamina, condroitina, selenio, zinco e selenio: http://amzn.to/2CFJa0W
- Estratto di cozze GreenShell per il dolore articolare: http://amzn.to/2BIsgC5
- Integratore di cinorrodo di rosa canina: http://amzn.to/2D22OFB
- Integratore di vitamina D: http://amzn.to/2AYmsko
- Integratore di calcio e vitamina D: http://amzn.to/2kkxRoe
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Integratore di calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Integratore di omega 3: http://amzn.to/2AdJXtx
- Ginocchiera per la compressione ed il sostegno del ginocchio: http://amzn.to/2BLxU6D
Leggi anche:
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Terapia con Infrarossi per il dolore
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- HIV: sintomi iniziali in donne e uomini
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra virus HIV1 e HIV2
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
Differenze tra artrite ed artrosi: sintomi comuni e diversi

La mano di un paziente con artrite reumatoide
Artrite ed artrosi sono due patologie che rientrano nella categoria delle reumatologia (in inglese “rheumatology”), entrambe interessano le articolazioni ed entrambe sono caratterizzate da dolore accompagnato da rigidità e limitazione nei movimenti delle articolazioni colpite. Sono proprio queste somiglianze a generare talvolta la confusione tra artrosi e artrite, a volte scambiate l’una per l’altra. Eppure sono due malattie ben distinte che si differenziano in diversi punti: l’artrite è una patologia infiammatoria cronica di origine autoimmune che può svilupparsi in soggetti di ogni età, anche nei bambini, mentre l’artrosi è una malattia degenerativa che insorge soprattutto dopo i 60 anni.
Leggi anche:
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Fenomeno di Raynaud: cause, sintomi e trattamento
Artrite
L’artrite (in inglese “arthritis”) si manifesta con l’infiammazione articolare caratterizzata da:
- gonfiore,
- tumefazione,
- arrossamento,
- rigidità,
- aumento della temperatura nell’area colpita,
- dolori che comportano anche la perdita della capacità motoria delle articolazioni interessate.
Le forme più severe possono deformare le articolazioni, compromettendo la capacità di svolgere anche i più semplici compiti quotidiani. Possono esserne colpite persone di ogni età e con il passare degli anni l’infiammazione tende a peggiorare se non riconosciuta e curata adeguatamente. Esistono diversi tipi di artrite, tra cui l’artrite reumatoide (anche nella forma giovanile), la gotta, e l’artrite nell’ambito di malattie del connettivo quali il lupus eritematoso sistemico. Le cause possono essere di origine metabolica, traumatica, infettiva o idiopatica.
Leggi anche:
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
- Differenza tra anticorpo ed autoanticorpo
Classificazione eziologica delle artriti
- Artrite Reumatoide
- Spondilo artriti o marker negative:
- Spondilite anchilosante
- Spondilite psoriasica
- Intestinali (Entesoartrite enteropatica)
- Reattive
- Indifferenziate
- Del bambino (idiopatica giovanile)
- Da cristalli (dismetaboliche)
- Settiche (da agenti infettivi)
Leggi anche:
- Crollo vertebrale nell’anziano da osteoporosi e tumore: sintomi, diagnosi e terapia
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
Artrosi
L’artrosi (o osteoartrosi, in inglese “Osteoarthritis”) a differenza dell’artrite, non è una malattia infiammatoria, ma una forma degenerativa cronica. È una delle cause più comuni di disturbi dolorosi, colpisce circa il 10% della popolazione adulta generale, e il 50% delle persone che hanno superato i 60 anni di età. Costituiscono fattori predisponenti l’obesità, il sesso femminile, parenti affetti da tale malattia, traumi articolari, stress continuo, umidità. I sintomi e i segni clinici che si presentano sono tutti localizzati nell’articolazione interessata:
- dolore,
- limitazione del movimento,
- rigidità,
- deformità articolare.
Durante il manifestarsi di tale patologia nascono nuovo tessuto connettivo e nuovo osso attorno alla zona interessata. Colpisce soprattutto le persone più avanti con gli anni perché è connessa all’usura delle articolazioni. Le strutture articolari più frequentemente colpite sono quelle maggiormente sollecitate dal peso e dall’attività, tra cui ginocchia, anche, spalle, mani, piedi e colonna vertebrale. Con il processo degenerativo dell’artrosi si assiste a un assottigliamento della cartilagine articolare e in seguito a deformità ossee che causano il dolore e i sintomi specifici dell’artrosi, particolarmente evidenti a livello delle falangi distali delle mani. L’articolazione interessata presenta caratteristiche alterazioni della cartilagine, con assottigliamento, fissurazione, formazione di osteofiti marginali e zone di osteosclerosi subcondrale nelle aree di carico. La membrana sinoviale si presenta iperemica e ipertrofica, la capsula è edematosa e fibrosclerotica.
Leggi anche:
- Ti piace scrocchiare le dita? Ecco cosa succede alle tue ossa e i danni che rischi
- Terapia con Infrarossi per il dolore
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- La sciatalgia ti blocca? ecco i rimedi e gli esercizi che ti salveranno!
- Mal di schiena in zona lombare (lombalgia): esercizi e cosa fare per il dolore
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Lo stretching: benefici e le 6 regole per eseguirlo bene
- Dolore muscolare il giorno dopo l’allenamento: cause, cure e prevenzione
Terapie
Riguardo alla terapia dell’artrosi, i cambiamenti nello stile di vita, specialmente la perdita di peso e l’attività fisica, uniti alla terapia analgesica, rappresentano il perno del trattamento. Il paracetamolo rappresenta il farmaco di prima linea, mentre gli antinfiammatori non steroidei (FANS) sono indicati solo nel caso il sollievo dal dolore non sia sufficiente, in relazione alla minore incidenza di effetti collaterali del primo nella terapia cronica.
Allo stato attuale non esiste una cura universale e definitiva in grado di debellare le forme più diffuse di artrite, come l’artrite reumatoide. Attraverso un trattamento appropriato, mirato alla riduzione del dolore, alla rivisitazione delle proprie abitudini comportamentali ed alla prevenzione delle lesioni articolari, è comunque possibile convivere con la malattia e mantenere una buona qualità di vita.
Leggi anche:
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
