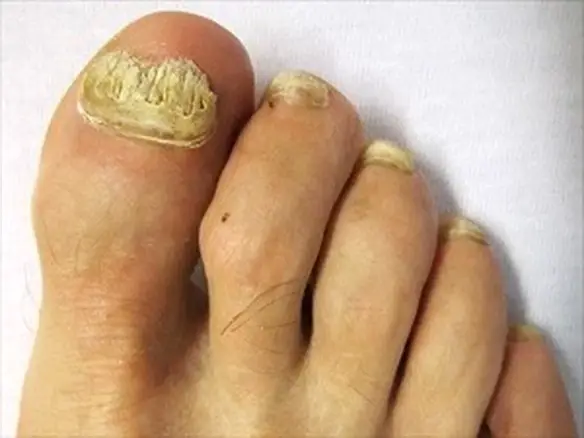
Onicomicosi
Onicomicosi
Con “onicomicosi” (o “micosi dell’unghia“) si indica un tipo particolare di micosi che interessa le unghie, causata generalmente da Continua a leggere


Onicomicosi
Con “onicomicosi” (o “micosi dell’unghia“) si indica un tipo particolare di micosi che interessa le unghie, causata generalmente da Continua a leggere
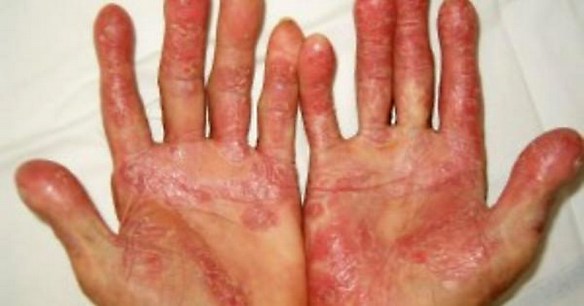 La psoriasi è una patologia infiammatoria della pelle, che in genere si caratterizza per essere cronica e soggetta a delle recidive. Non è contagiosa, colpisce sia gli uomini che le donne, anche se queste ultime sembrano essere più colpite in modo più precoce. Inoltre i soggetti dalla pelle chiara sono sempre più colpiti da questo disturbo rispetto a quelli dalla pelle scura. Tra le zone maggiormente colpite: le mani, le unghie, il gomito, i piedi e la testa, in particolare il cuoio capelluto.
La psoriasi è una patologia infiammatoria della pelle, che in genere si caratterizza per essere cronica e soggetta a delle recidive. Non è contagiosa, colpisce sia gli uomini che le donne, anche se queste ultime sembrano essere più colpite in modo più precoce. Inoltre i soggetti dalla pelle chiara sono sempre più colpiti da questo disturbo rispetto a quelli dalla pelle scura. Tra le zone maggiormente colpite: le mani, le unghie, il gomito, i piedi e la testa, in particolare il cuoio capelluto.
La psoriasi è caratterizzata dalla presenza su alcune parti del corpo di zone tondeggianti di pelle arrossata, ispessita e ricoperta da squame bianco-argentee. Oltre ai sintomi più evidenti, le manifestazioni cutanee, è possibile che la persona interessata avverta un anomalo senso di prurito e fastidio, che può essere di varia entità e intensità. Una caratteristica tipica della psoriasi, anche se non esclusiva della malattia, è il fenomeno di Koebner, la comparsa di lesioni nei punti interessati da un trauma di tipo fisico, come cicatrici o bruciature. Tra le complicazioni e le conseguenze della psoriasi dobbiamo citare l’artrite psoriasica, una malattia infiammatoria le cui cause sono sconosciute e che si manifesta solitamente per lo più sui soggetti che hanno sofferto di psoriasi. Esistono, poi, diverse tipologie di psoriasi e ognuna di esse ha dei sintomi specifici che la caratterizzano e che aiutano anche nella diagnosi, come le placche, una sorta di eritema con prurito e gonfiore o le unghie bucherellate.
Leggi anche:
Secondo gli esperti, esiste una predisposizione ad ammalarsi di psoriasi di tipo genetico. Infatti, secondo gli studi epidemiologici, la presenza della malattia in un genitore aumenta il rischio, di contrarre la stessa, per il figlio di ben 19 volte. Esistono comunque dei fattori di rischio per la psoriasi. Oltre alla predisposizione genetica, hanno una certa influenza:
Alcuni soggetti si ammalano di psoriasi dopo essere stati colpiti da un’infezione virale o batterica, come le infezioni da streptococco ß-emolitico di Gruppo A. Si pensa che, in soggetti predisposti, la psoriasi compaia in seguito ad una risposta eccessiva del sistema immunitario a certe infezioni.
La diagnosi della psoriasi si basa in genere sull’aspetto delle chiazze, le quali si presentano come caratteristiche. Tuttavia non sempre è facile giungere ad una corretta diagnosi, in quanto anche altre malattie presentano un quadro clinico simile a quello della psoriasi. Basti pensare in questo senso all’eczema o alla dermatite atopica. Il medico per la diagnosi si serve di dati dell’anamnesi e di indagini di laboratorio. L’anamnesi tiene conto di diversi parametri, come durata, localizzazione ed estensione della patologia, ma anche della familiarità con la malattia. Fra le indagini di laboratorio si fa ricorso alla biopsia della cute e alla tipizzazione linfocitaria. La gravità della psoriasi viene distinta in base all’osservazione delle zone colpite dalla psoriasi. I livelli di psoriasi possono essere lievi, moderati, moderato – grave e grave.
La scelta della dieta contro la psoriasi non è paragonabile a quella di una terapia, ma, per la gestione dei sintomi, riveste un ruolo da non sottovalutare. Per quanto riguarda l’alimentazione, i cibi sconsigliati sono quelli più grassi:
Meglio prediligere invece:
Fondamentale anche l’apporto idrico: almeno due litri di acqua al giorno, in modo da idratare l’organismo e la pelle.
Per ciò che riguarda la cura della psoriasi, attualmente non esistono vere e proprie terapie risolutive, in grado di debellare completamente la malattia, ma sono disponibili diversi tipi di trattamento, in grado di attenuarne i sintomi e rendere la convivenza con la psoriasi più tollerabile. Le pomate per la psoriasi sono l’alleato più “sfruttato” in questi casi, soprattutto per rimuovere le squame e favorire l’idratazione della cute. Quando si tratta di forme di psoriasi più gravi, il trattamento consigliato è sistemico, da assumere per via orale, con farmaci specifici, con effetto immunosoppressivo, che ostacolano la risposta del sistema immunitario. Gli ultimi arrivati sono i farmaci biologici, capaci di sopprimere la risposta autoimmune dell’organismo, agendo in modo mirato su alcuni processi bio-chimici all’origine della psoriasi. Inoltre si parla spesso di rimedi naturali anche per la psoriasi, indicati soprattutto per i casi più leggeri. In particolare è la medicina ayurvedica, quella tradizionale indiana, che consiglia una terapia naturale e l’impiego di alcuni oli, oltre alla pratica dello yoga e della meditazione.
Leggi anche:
La psoriasi più diffusa è quella che viene denominata “volgare” o “a placche” e si presenta per lo più su gomiti, ginocchia, testa e schiena. E’ caratterizzata dai tipici sintomi delle chiazze rosse e della pelle secca e squamata, di un colore bianco argentato. Tali chiazze provocano prurito e risultano molto fastidiose.
Altra tipologia frequente (soprattutto nei giovani e bambini) è, invece, la psoriasi guttata, che prende il nome dalla parola latina “gutta”, che vuol dire goccia. In questo caso le chiazze della psoriasi sono simili a gocce e tendono a scomparire in un paio di settimane.
Questa tipologia di disturbo si sviluppa solo nelle pieghe cutanee (viene infatti detta anche psoriasi delle pieghe) e si manifesta per lo più nei soggetti con problemi di obesità o negli anziani.
Tra le varie forme di psoriasi non possiamo dimenticare anche la psoriasi eritrodermica, che coinvolge quasi tutto il corpo. Tante zone vengono infatti colpite da una sorta di eritema che provoca fastidio e prurito oltre che un certo gonfiore. Si tratta di una tipologia di disturbo più grave delle altre e che spesso richiede il ricovero ospedaliero.
Leggi anche:
La psoriasi del cuoio capelluto si può concentrare anche sulla testa, sul collo e sulla fronte. Spesso viene anche confusa con altri disturbi come la forfora o la dermatite e ha tra i suoi sintomi anche il prurito localizzato sui vari punti colpiti.
Teniamo presente che, per valutare le lesioni cutanee esiste un determinato indice, mentre, nel caso della psoriasi alle unghie, le manifestazioni non sono spesso distinte con sicurezza, appellandosi al termine generico di onicomicosi o di onicodistrofia. Le manifestazioni ungueali della psoriasi sono molte e differenti e possono presentarsi sia singolarmente che in maniera combinata nel paziente, il quale ne ricava un certo disagio. Il polimorfismo delle lesioni alle unghie causate dalla psoriasi dipende da vari fattori: dal letto ungueale, dalla matrice ungueale e, in generale, dalla sede in cui si manifesta il problema.
Altra forma grave e invalidante di psoriasi è la psoriasi pustolosa, che ha come sintomi delle pustole piene di pus e che porta spesso anche altri malesseri come la febbre e una sensazione di bruciore diffuso. Può localizzarsi in particolare su mani e piedi e spesso è causata dall’interruzione di trattamenti e terapie di corticosteroidi.
In alcuni casi oltre alla psoriasi cutanea si può presentare anche la psoriasi articolare, questa si presenta per lo più dopo quella cutanea, solo in pochi casi entrambe le forme si sviluppano contemporaneamente o quella articolare si presenta prima della cutanea. La psoriasi articolare può colpire, ad esempio, la colonna vertebrale oppure le articolazioni periferiche.
Secondo alcuni studi le donne che soffrono di psoriasi notano un miglioramento durante la gravidanza. Le chiazze diventano meno evidenti e numerose, ciò è dovuto probabilmente all’azione del cortisolo. Soltanto per una piccola percentuale di donne la psoriasi ha maggiori effetti durante la gestazione. In ogni caso, comunque, la psoriasi non può portare complicazioni alla gravidanza. L’unico accorgimento importante, per le donne in attesa, è quello di chiedere il parere del medico prima di utilizzare qualunque tipo di farmaco per la cura della psoriasi, anche quelli biologici.
Per approfondire:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
 L’artrite psoriasica (AP) è una malattia infiammatoria articolare cronica che si associa una malattia cutanea chiamata psoriasi. Questa malattia è classificata tra le spondiloartriti sieronegative che sono un gruppo di malattie comprendenti anche la spondilite anchilosante, le artriti legate a malattie infiammatorie intestinali (Crohn e colite ulcerosa), le forme indifferenziate (che non rientrano cioè nelle precedenti ).
L’artrite psoriasica (AP) è una malattia infiammatoria articolare cronica che si associa una malattia cutanea chiamata psoriasi. Questa malattia è classificata tra le spondiloartriti sieronegative che sono un gruppo di malattie comprendenti anche la spondilite anchilosante, le artriti legate a malattie infiammatorie intestinali (Crohn e colite ulcerosa), le forme indifferenziate (che non rientrano cioè nelle precedenti ).
Le spondiloartriti sieronegative
Queste malattie hanno in comune aspetti clinici, radiologici e genetici che le distinguono nettamente da altre malattie infiammatorie in particolare dalla artrite reumatoide. Le caratteristiche in comune sono rappresentate dall’impegno della colonna con la presenza di lombalgia infiammatoria, dall’impegno infiammatorio delle entesi (entesiti), che sono i punti in cui i legamenti e le capsule si attaccano all’osso, dalla presenza di infiammazione delle sacroiliache (sacroileite), dalla presenza di artrite specie periferica con caratteristiche di asimmetria (o da un lato o dall’altro) e di pauciarticolarità (massimo 4 articolazioni colpite).
Per approfondire:
Diagnosi e sintomi delle spondiloartriti sieronegative
La diagnosi delle singole malattie poggia su criteri precisi. I criteri diagnostici per classificare un reumatismo in questo gruppo prevedono la presenza di dolore infiammatorio di colonna e/o di artrite asimmetrica specie agli arti inferiori, associate ad uno delle seguenti manifestazioni: sciatica mozza alterna (una sciatica che è presente a dx o a sx e che va fino al ginocchio), infiammazione delle sacroiliache, entesite, storia famigliare di queste malattie, psoriasi personale o famigliare, malattie infiammatorie dell’intestino, uretrite o diarrea acuta insorta nel mese precedente l’esordio dei sintomi.
Le spondiloartriti hanno diversa espressione clinica nei singoli pazienti con possibile combinazione nello stesso paziente di problemi di colonna (spondilite e sacroileite), di artrite, di entesite, di dattilite (infiammazione “a salsicciotto” di uno o più dita) o con la presenza di una sola manifestazione clinica. Un’altra caratteristica è la possibile associazione con manifestazioni extra-articolari come infiammazioni oculari, cutanee, infiammazioni intestinali, impegni polmonare e cardiaco. Queste malattie, in particolare la spondilite anchilosante, hanno inoltre una forte associazione con un marcatore genetico che è l’HLA B27. Il termine sieronegative sta a significare che in queste malattie non è presente il fattore reumatoide che è invece un riscontro di laboratorio che caratterizza in particolare l’artrite reumatoide.
Quanto è frequente l’artrite psoriasica?
La prevalenza, fra i pazienti psoriasici, è del 5-8% con dati di prevalenza anche maggiore in alcuni studi. I dati di prevalenza dell’artrite psoriasica nella popolazione generale oscillano tra il 0.5 e 1%. Maschi e femmine sono colpiti in eguale misura (nei maschi è più frequente il coinvolgimento vertebrale). Il riscontro dell’antigene HLA B 27 è più frequente nella varietà con spondilite.
Quando si manifesra l’artrite psoriasica?
La artrite psoriasica può manifestarsi ad ogni età, anche se il picco di incidenza massimo è tra i 20 e i 40 anni.
Come si manifesta?
L’artrite psoriasica ha una espressività clinica eterogenea: può interessare solo il rachide, il rachide e le articolazioni periferiche, le sole articolazioni periferiche, le sole entesi o sia il rachide che le entesi che le articolazioni. L’impegno articolare periferico coinvolge in genere poche articolazioni (anche una sola o meno di 4), spesso in modo asimmetrico e con preferenza per gli arti inferiori, ma può coinvolgere anche numerose articolazioni; in quest’ultimo caso l’impegno articolare è più spesso simmetrico (forma simil-reumatoide). Alcuni pazienti hanno solo artralgie. La psoriasi precede lo sviluppo della artrite nel 70% dei casi, è concomitante nel 15%; negli altri casi l’artrite precede l’esordio della psoriasi. Certe articolazioni, come le interfalangee distali, sono tipicamente compromesse; similmente la dattilite (infiammazione a salsicciotto del dito) è tipica; la spondilite è spesso asimmetrica contrariamente a quanto succede nella spondilite anchilosante. Non c’è corrispondenza stretta tra gravità della psoriasi ed artrite. Spesso. In molti pazienti la severità della psoriasi è minore nei pazienti con artrite rispetto ai pazienti che non hanno artrite.
Sulla base di queste diverse espressività cliniche nel 1973 Moll e Wright hanno suddiviso l’artrite psoriasica in 5 forme:
Non frequente ma caratteristico, come già detto, è l’impegno delle articolazioni interfalangee distali (IFD); queste articolazioni non sono mai coinvolte nella artrite reumatoide. La diagnosi differenziale dell’impegno delle IFD va fatta con l’osteoartrosi erosiva. I pazienti che hanno un coinvolgimento delle IFD presentano spesso coinvolgimento delle unghie; studi con eco-color-doppler hanno dimostrato una ipervascolarizzazione della matrice ungueale avvalorando l’ipotesi che il coinvolgimento ungueale nella psoriasi porti alla flogosi della vicina IFD per contiguità.
Nella forma mutilante, rara, vi è una marcata erosione ossea delle ossa lunge della mano (falangi e metacarpi) e, talvolta, del piede (falangi e metatarsi).
La forma oligoarticolare, che come abbiamo visto è la più comune, coinvolge prevalentemente le grandi articolazioni degli arti inferiori: anche, ginocchia, caviglie. Spesso si associa alle entesiti. Le entesi che maggiormente vengono colpite nella AP sono quelle attraverso le quali il tendine d’Achille si attacca al calcagno e le entesi della fascia plantare anch’essa attaccata al calcagno. La flogosi di una od entrambe di queste entesi determina il dolore al tallone (talalgia) o alla pianta del piede (fascite) che spesso descrive il paziente con AP. Numerose sono peraltro le sedi di infiammazione delle entesi, strutture anatomiche ubiquitarie. Le entesiti sono il substrato anatomico del dolore pubico, del dolore a livello dei grandi trocanteri, del dolore a livello delle creste iliache, della tuberosità ischiatica, dell’epicondilo (gomito del tennista), del torace, della spalla, della colonna.
La dattilite, altra espressione clinica caratteristica, è l’infiammazione di tutto un dito e si manifesta con dito gonfio, arrossato e dolente. Questa manifestazione clinica non è legata ad una flogosi articolare ma alla infiammazione dei tendini flessori del dito interessato.
Un altro aspetto caratteristico dell’AP è il coinvolgimento delle articolazioni sacro iliache, queste sono interessate in 1/3 dei malati e giustificano il dolore lombo-sacrale che si irradia agli arti inferiori a dx o a sx fin sopra il ginocchio (sciatica mozza alterna).
Le caratteristiche della lombalgia flogistica, presente se c’è spondilite e sacroileite, sono l’esordio in giovane età, la sua persistenza e ricorrenza, la risposta pronta agli anti infiammatori, l’insorgenza notturna, con il riposo, con miglioramento con il movimento, la presenza eventuale di sciatica mozza alterna. Queste sono caratteristiche che differenziano nettamente tale lombalgia dalla lombalgia meccanica (tipica della sciatica e dei problemi degenerativi della colonna).
Come si diagnostica?
La diagnosi della artrite psoriasica è una diagnosi clinica che si basa sulla presenza delle manifestazioni cliniche e delle caratteristiche anamnestiche che caratterizzano le spondiloartriti associate alla presenza di psoriasi cutanea nel soggetto malato o in un famigliare di primo grado. Alcune manifestazioni tipiche (dattilite, impegno delle IFD) possono orientare la diagnosi anche se non è ancora presente la psoriasi e se non c’è famigliarità. Gli esami di laboratorio non sono orientativi. Caratteristica è l’assenza del FR e degli anticorpi anti-citrullina, anche se in alcuni pazienti entrambi gli anticorpi possono essere presenti a basso titolo. In questo caso il reumatologo valuterà se siamo in presenza di artrite reumatoide in psoriasico, se c’è associazione delle due malattie o se c’è solo artrite psoriasica. La PCR e la VES possono essere anche normali. Sono elevate specie se c’è impegno poliarticolare o se c’è coinvolgimento di grosse articolazioni.
Quali sono le caratteristiche radiologiche?
Nella AP il coinvolgimento del rachide porta alla formazioni di sindesmofiti primari (ossificazione delle parti più esterne del disco intervertebrale) e di sindesmofiti secondari (ossificazione del legamento longitudinale); i primi sono detti anche marginali in quanto originano in corrispondenza dell’angolo del corpo vertebrale i secondi iniziano invece a metà del corpo vertebrale dove il legamento longitudinale ha il suo ancoraggio. Va sottolineato che mentre i sindesmofiti primari sono caratteristici della spondilite anchilosante dove non si trovano i sindesmofiti secondari o pseudosindesmofiti, nella AP sono più frequenti questi ultimi.
Altro aspetto radiologico che va ricercato nel sospetto della AP è la sacroileite (perdita di definizione della rima articolare seguita da sclerosi dell’osso subcondrale, da erosioni e da fusione articolare) che spesso è asimmetrica.
Nella AP, a differenza delle altre malattie articolari infiammatorie, vi è una iperproduzione dell’osso che conferisce un aspetto “cotonoso” alla corticale (periostite), aspetto che si nota bene a livello delle ossa lunge della mano e dei piedi.
Con la radiografia convenzionale si mettono bene in evidenza anche le alterazioni entesitiche (immagini radiopache a livello delle entesi) come ad esempio lo sperone calcaneare.
Qual è la prognosi?
La prognosi della artrite psoriasica varia molto in relazione al tipo di impegno clinico presente. Ci sono forme molto leggere che si risolvono con breve ciclo di terapia anti infiammatoria; ci sono forme che coinvolgono una sola articolazione, forme pauci e poliarticolari. Il più delle volte la malattia ha decorso intermittente con periodi più o meno lunghi di inattività. L’evoluzione aggressiva non è la più comune. Sicuramente, come nell’artrite reumatoide, una diagnosi precoce, con una precisa definizione del tipo di interessamento, una precisa “stadiazione” della attività di malattia ed una adeguata terapia favoriscono una prognosi migliore. La valutazione dei fattori prognostici negativi per evoluzione sfavorevole al fine di predisporre la migliore terapia è importante. Vengono considerati prognosticamente negativi sulla evolutività dell’artrite, i seguenti fattori: giovane età all’esordio, presenza di determinati marcatori genetici, poliarticolarità, interessamento delle anche, HIV positività, persistenza di elevati indici di flogosi, spondilite attiva.
Quale la terapia?
Anche nella AP, come nella artrite reumatoide, possiamo fare una distinzione tra farmaci sintomatici e farmaci di fondo. I primi appartengono al gruppo dei FANS (farmaci antinfiammatori non steroidei); spesso questi farmaci vengono prescritti per un tempo limitato: cicli di 15-20 giorni che vengono ripetuti periodicamente in base alla entità della flogosi e della sintomatologia dolorosa. Il loro razionale di utilizzo è il controllo del dolore e della infiammazione. Vengono preferiti i FANS ad emivita breve (come la nimesulide) per non dare accumulo a livello delle chiazze di psoriasi. Nella AP, se è possibile, vanno evitati gli steroidi per la possibile riacutizzazione dell’impegno cutaneo alla loro sospensione. Se c’è necessità del loro uso vanno usati a dosi medie e per breve periodo. E’ possibile l’uso degli steroidi per via locale (infiltrazioni) specie per il trattamento delle monoartriti o delle entesiti localizzate. Una singola articolazione non dovrebbe, in generale, essere infiltrata per più di tre volte nell’arco dell’anno.
I farmaci di fondo sono invece farmaci che vanno assunti regolarmente e hanno la proprietà di modificare il decorso della malattia agendo sulle cause della infiammazione; la loro efficacia è dimostrata per quanto riguarda le articolazioni periferiche. I farmaci di fondo tradizionali non hanno infatti dimostrato una efficacia significativa nell’impegno del rachide. I farmaci più usati di questo gruppo sono la salazopirina, il metotressato, la ciclosporina e la leflunomide; gli ultimi tre sono efficaci anche sull’impegno cutaneo. Questo significa che ci sono farmaci che agiscono solo sull’impegno articolare come la salazopirina ed altri che agiscono sia sulla psoriasi che sulle articolazioni (metotressato, ciclosporina, leflunamide).
Un ultimo gruppo di farmaci, di recente introduzione, sono i farmaci biologici; sono farmaci che agiscono efficacemente sia sull’impegno articolare periferico che su quello assiale. Questi farmaci antagonizzano una citochina molto importante nei processi infiammatori chiamata TNF alfa (tumor necrosis factor alfa). Attualmente sono disponibili l’infiximab (uso endovena con periodicità di somministrazione di 4-8 settimane), l’adalimumab (uso sotto cute ogni 15 giorni) e l’etanercept (uso sotto cute due volte settimana). Tali farmaci hanno efficacia anche nel trattamento della psoriasi.
Come già detto la terapia va personalizzata a seconda del tipo di manifestazione clinica e della sua gravità. Rispetto alla artrite reumatoide peraltro molte artriti psoriasiche hanno un decorso più favorevole e controllabile con la terapia. .
Quando vengono usati i farmaci biologici?
Esistono delle precise linee guida per l’utilizzo dei farmaci biologici nella artrite psoriasica. Questi farmaci, per i loro rischi di effetti collaterali e per il loro alto costo, vanno usati sostanzialmente se le altre terapie tradizionali falliscono. Possono essere utilizzati anche nel trattamento della psoriasi grave senza artrite.
Le linee guida diversificano la loro possibilità d’uso a seconda del tipo di manifestazione clinica.
Per quanto riguarda la artrite psoriasica con impegno articolare periferico possono essere usati se non c’è risposta (o non tolleranza o controindicazioni) ad una terapia con almeno due farmaci anti infiammatori usati a dosi piene per tre mesi, ad almeno due infiltrazioni con steroide in caso di mono-oligoartrite e ad almeno due farmaci di fondo efficaci nella artrite psoriasica (salazopirina, metotressato, ciclosporina, leflunamide) . La mancata risposta è valutata da una attività di malattia giudicata elevata da un esperto reumatologo secondo parametri clinici e scale di attività definite.
Per quando riguarda la artrite psoriasica con entesite deve esserci non risposta a due FANS a dosi piene per almeno tre mesi, ad almeno due farmaci di fondo tradizionali e ad almeno due infiltrazioni locali. Anche in questo caso l’attività di malattia è definita da precise scale di valutazione valutate da un esperto.
Infine per quanto riguarda la forma spondilitica valgono le raccomandazioni proposte per la spondilite anchilosante che prevedono una non risposta ad almeno due FANS alle massime dosi per un periodo di almeno tre mesi con scale di attività definite indicative di malattia attiva secondo parametri definiti, valutate da un esperto reumatologo.
Il controllo della terapia deve essere poi preciso, affidato a reumatologi di centri esperti nel trattamento con questi farmaci, secondo scale di valutazione definite per il tipo di impegno. In linea generale il miglioramento deve essere molto significativo (50%) dopo 12 settimane di terapia e persistente nel tempo.
Tali farmaci vanno preceduti da uno screenig per valutarne nel singolo paziente la possibilità d’uso e poi monitorati per i loro possibili effetti collaterali oltre che per la loro efficacia. In particolare va monitorata la possibile insorgenza di infezioni, compresa la TBC, la possibile insorgenza di autoimmunità (insorgenza di altre malattie autoimmuni come il LES), la possibile insorgenza di tumori (linfomi) e di malattie neurologiche demielinizzanti. Sono quindi farmaci molto efficaci ma che richiedono esperienza nel loro uso e monitoraggio attento. Tali farmaci, come abbiamo detto, possono essere usati anche per la terapia della psoriasi grave.
Leggi anche:
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

Che la pelle e il fumo non avessero un feeling particolare era una cosa nota, ma che vi fosse una vera e propria correlazione fra l’insorgenza di acne, cisti sebacee e palpebrali nonché il peggioramento della psoriasi, è una novità significativa che è stata messa chiaramente in evidenza da studi recenti.
Continua la lettura su: http://www.cutis.it/news.asp-ID=40.htm
Leggi anche:
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!