 L’obesità rappresenta una condizione cronica caratterizzata da un eccessivo accumulo di tessuto adiposo che altera in modo significativo l’equilibrio biomeccanico dell’apparato locomotore determinando un sovraccarico progressivo sulle articolazioni portanti in particolare ginocchia anche e colonna vertebrale che si Continua a leggere
L’obesità rappresenta una condizione cronica caratterizzata da un eccessivo accumulo di tessuto adiposo che altera in modo significativo l’equilibrio biomeccanico dell’apparato locomotore determinando un sovraccarico progressivo sulle articolazioni portanti in particolare ginocchia anche e colonna vertebrale che si Continua a leggere
Archivi tag: articolazioni
Spondilite anchilosante: sintomi, immagini, cure, invalidità, complicanze
 Con “spondilite anchilosante” (anche chiamata “morbo di Bechterew” o “pelvispondilite anchilopoietica” o “spondiloartrite anchilosante”, spesso Continua a leggere
Con “spondilite anchilosante” (anche chiamata “morbo di Bechterew” o “pelvispondilite anchilopoietica” o “spondiloartrite anchilosante”, spesso Continua a leggere
Gomito della balia: far dondolare i bambini è pericoloso
 Quante volte i bambini ci hanno chiesto di prenderli per mano e farli dondolare? Ecco, bisogna fare attenzione quando accettiamo la loro richiesta, perché un gesto che può sembrare un semplice gioco, rischia di provocare Continua a leggere
Quante volte i bambini ci hanno chiesto di prenderli per mano e farli dondolare? Ecco, bisogna fare attenzione quando accettiamo la loro richiesta, perché un gesto che può sembrare un semplice gioco, rischia di provocare Continua a leggere
Dito a scatto: cos’è, ecografia, tutore, intervento, guarisce da solo?
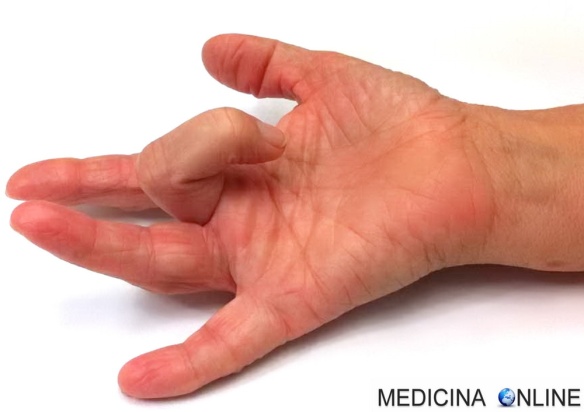 Le tenosinoviti sono frequenti infiammazioni che colpiscono le guaine sinoviali, i tessuti connettivi che hanno il compito di proteggere i tendini. Il “dito a scatto” è un tipo specifico di tenosinovite, infatti prende anche il nome di Continua a leggere
Le tenosinoviti sono frequenti infiammazioni che colpiscono le guaine sinoviali, i tessuti connettivi che hanno il compito di proteggere i tendini. Il “dito a scatto” è un tipo specifico di tenosinovite, infatti prende anche il nome di Continua a leggere
Differenza tra leva di primo, secondo e terzo tipo con esempi
Con “leva” in fisica ci si riferisce ad una macchina semplice che trasforma l’energia, costituita da un’asta rigida capace di muoversi attorno a un punto fisso che prende il nome di Continua a leggere
Articolazioni mobili, semimobili, sinoviali e fisse: struttura e funzioni
 Con il termine “articolazione” (in inglese “joint”) si intende invece strutture giunzionali tra capi ossei, interconnessi tramite i tessuti connettivi. A seconda della loro differente mobilità, cioè della loro escursione, possono essere di tipo:
Con il termine “articolazione” (in inglese “joint”) si intende invece strutture giunzionali tra capi ossei, interconnessi tramite i tessuti connettivi. A seconda della loro differente mobilità, cioè della loro escursione, possono essere di tipo:
- mobile (ad esempio l’articolazione della spalla o del ginocchio);
- semimobile (inter-vertebrale);
- fisso (ossa del cranio).
A che servono le articolazioni?
Nel loro insieme, il compito delle articolazioni è di tenere uniti i vari segmenti ossei, in modo tale che lo scheletro possa espletare la sua funzione di sostegno, mobilità e protezione.
Le articolazioni sono costituite da diversi elementi:
- le superfici articolari di due ossa;
- lo strato di tessuto cartilagineo;
- la capsula articolare;
- la cavità articolare;
- la membrana sinoviale;
- la sinovia;
- i legamenti intrinseci.
Un’articolazione è costituita da due superfici cartilaginee strettamente a contatto, separate da un sottile film di liquido sinoviale, e tenute così dalla capsula, dai legamenti e dalle strutture tendinee che la scavalcano. Una trazione dell’articolazione può provocare una depressione all’interno di essa in seguito alla quale, per il fenomeno di cavitazione, i gas disciolti nel liquido sinoviale formano una bolla che implode provocando un’onda sonora e un effetto meccanico. Questa è l’ipotesi più diffusa sul fenomeno dello “scrocchio” delle articolazioni, ma non esistono studi su di essa e su un possibile effetto meccanico che potrebbe avere effetti negativi sulle superfici cartilaginee.
Le articolazioni si dividono in sinartrosi (che includono le anfiartrosi, separate in altre classificazioni) e diartrosi.
Leggi anche:
- Differenza tra legamento e tendine con esempi
- Legamenti: cosa sono, dove si trovano ed a che servono?
- Differenza tra legamento ed articolazione con esempi
Sinartrosi
Le sinartrosi sono dispositivi giunzionali tra due capi ossei continui. Sono immobili. Possono essere suddivise in tre sottocategorie rispetto al tessuto connettivo che si interpone tra gli stessi capi ossei in sinfibrosi (tessuto fibroso) (esempio particolare: sinfisi pubica che in verità sarebbe una sincondrosi data la presenza di un disco fibrocartilagineo fra i capi ossei, ma che non può andare, o molto raramente, incontro a ossificazione come le normali sincondrosi che diventano sinostosi), sincondrosi (tessuto cartilagineo ialino) e sinostosi (mera unione dei capi ossei, esempio: ossa del cranio individuo adulto).
Sinfibrosi (Anfiartrosi)
Nelle sinfibrosi, o articolazioni fibrose, il tessuto di congiunzione è prevalentemente costituito da connettivo ricco di collagene, e in alcuni casi abbondante in fibre elastiche. Si distinguono all’interno delle articolazioni fibrose tre diverse categorie: suture, gonfosi e sindesmosi. Queste sono articolazioni immobili. Le anfiartrosi includono invece le sinfisi, e sono articolazioni ipomobili, ossia con limitate possibilità di movimento.
Gonfosi
Le gonfosi, o articolazioni a piolo-alveolo o alveolodentarie, sono un tipo di articolazioni fibrose caratteristiche per la fissazione dei denti nelle proprie cavità alveolari. La fissazione avviene grazie al collagene del parodonto che connette il cemento del dente all’osso mandibolare o mascellare. Non viene considerata una vera e propria articolazione in quanto non prevede l’unione di segmenti ossei.
Sindesmosi
Le sindesmosi sono articolazioni fibrose in cui il mezzo congiungente le due ossa che vanno ad articolarsi è un legamento interosseo, una sottile corda fibrosa o una membrana aponevrotica. Ne sono un esempio l’articolazione radio-ulnare media, la tibio-fibulare distale.
Sincondrosi
Le sincondrosi sono caratterizzate dalla presenza di un sottile strato di cartilagine che può, col tempo, essere sostituito da tessuto osseo, determinando la trasformazione della sincondrosi in sinostosi. Classici esempi di sincondrosi sono l’articolazione sterno-costale della prima costa e le varie articolazioni che si instaurano durante lo sviluppo di ossa lunghe tra epifisi e diafisi.
Sinfisi
Le sinfisi presentano un disco fibrocartilagineo di connessione, le superfici articolari delle ossa a contatto con il disco fibrocartilagineo della sinfisi sono rivestite da cartilagine ialina. Esempi sono la sinfisi pubica e mentoniera, l’articolazione tra i corpi delle vertebre (anfiartrosi) e quella tra il manubrio e il corpo dello sterno. La maggior parte delle sinfisi non va incontro a sinostosi, sussistono tuttavia alcune eccezioni.
Diartrosi
Le diartrosi sono dispositivi giunzionali tra due capi ossei contigui. Questo tipo di articolazione permette un certo grado di mobilità alle ossa affrontate. Nelle diartrosi i capi ossei sono rivestiti da cartilagine ialina la quale svolge una funzione motoria di compressibilità ed elasticità. La cartilagine consta di tre strati di collagene (profondo, intermedio e superficiale).
Le diartrosi possono, inoltre, essere armoniche, con capi ossei corrispondenti, e disarmoniche; in tal caso le discordanze sono eliminate tramite i menischi fibrocartilaginei. Questi permettono scambi nutritivi e una maggiore sollecitazione meccanica. Esternamente la capsula articolare, un manicotto fibroso, ricopre l’intera articolazione, fissandosi ai margini della cartilagine.
Profondamente ad essa si trova la membrana sinoviale che può essere: semplice se ridotta ad un esile strato fibroso o complessa se spessa e ricca di cellule, vasi e nervi. L’articolazione è costituita anche da legamenti a distanza o periferici. Infine la cavità articolare è lo spazio presente tra i capi ossei e capsula articolare ripieno di liquido sinoviale (funzione nutritiva) proveniente dal plasma sanguigno e arricchito con sostanze nutritive; attutisce gli urti.
Leggi anche:
- Pubalgia in gravidanza: cause e rimedi del dolore all’osso pubico
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Differenza tra pube e inguine
Le diartrosi possono essere classificate come:
Artrodie
Le due superfici articolari sono pianeggianti e consentono solo movimenti di scivolamento dei due capi articolari, (non consentono movimenti angolari) un esempio sono quelle tra i processi articolari delle vertebre. Poiché la capsula di un’articolazione a superfici piane è sempre tesa, il movimento concesso è limitato ma multidirezionale (uniassiale).
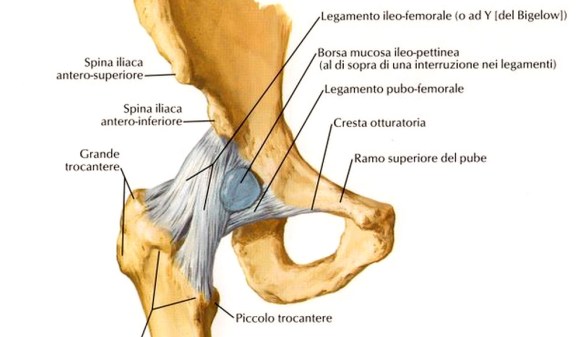
Enartrosi
I due capi ossei sono “sferici”, uno concavo e l’altro convesso e compiono movimenti angolari su tutti i piani, inclusa la rotazione. I capi articolari, sempre a contatto, ruotano reciprocamente e così le relativi diafisi compiono movimenti angolari su tutti i piani. Un esempio è l’articolazione coxo-femorale (articolazione dell’anca) e la gleno-omerale (articolazione della spalla propriamente detta).
Condiloartrosi
Sono ellissoidali uno concavo (cavità glenoidea) e l’altro convesso (condilo) e permettono un movimento angolare su due piani perpendicolari ai due assi dell’ellissoide. Un tipico esempio è l’articolazione temporo-mandibolare. Per precisione l’articolazione temporo mandibolare è una diartrosi doppia formata da due articolazioni sovrapposte con interposto un disco completo che le separa. Sono una superiore (articolazione disco-fossa glenoide) e una inferiore (articolazione disco-condilo).
A sella
I due corpi sono biassiali concavi e convessi a incastro reciproco e permettono una rotazione assiale. Si chiamano così perché le superfici articolari hanno la forma di una sella di cavallo concava longitudinalmente e convessa trasversalmente, come per esempio l’articolazione fra il trapezio e il primo osso metacarpale. Si può parlare di articolazione a sella anche per l’articolazione femoro-rotulea.
Ginglimo laterale o trocoide
I due capi ossei sono cilindri, uno cavo e uno pieno, con l’asse del cilindro parallelo all’asse longitudinale delle ossa. Il movimento è rotatorio, per esempio le articolazioni prossimale e distale tra radio e ulna e l’articolazione atlantoassiale (o atlo-assiale) mediana tra il dente dell’epistrofeo e un anello osteofibroso formato dall’arco anteriore e dal legamento trasverso dell’atlante.
Ginglimo angolare o troclea
In questo caso, una superficie articolare è a forma di puleggia (una sorta di cilindro scavato trasversalmente al centro da una gola), il cui asse è perpendicolare alla diafisi dell’osso; tale puleggia prende il nome di troclea. L’altra superficie articolare è rappresentata da una incavatura percorsa longitudinalmente da una cresta corrispondente alla gola della troclea. Esempi di tale articolazione sono rappresentati dall’articolazione omero-ulnare e dalla articolazione femoro-tibiale.
I migliori prodotti per la cura delle ossa e dei dolori articolari
Qui di seguito trovate una lista di prodotti di varie marche per il benessere di ossa, legamenti, cartilagini e tendini e la cura dei dolori articolari. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Crema gel all’arnica per gonfiori e dolori articolari: http://amzn.to/2AY5qmo
- Integratore di curcuma: http://amzn.to/2CDFhd1
- Integratore di glucosamina: http://amzn.to/2ki2BX2
- Integratore di glucosamina e condroitina: http://amzn.to/2BdJmII
- Integratore di glucosamina, condroitina, selenio, zinco e selenio: http://amzn.to/2CFJa0W
- Estratto di cozze GreenShell per il dolore articolare: http://amzn.to/2BIsgC5
- Integratore di cinorrodo di rosa canina: http://amzn.to/2D22OFB
- Integratore di vitamina D: http://amzn.to/2AYmsko
- Integratore di calcio e vitamina D: http://amzn.to/2kkxRoe
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Integratore di calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Integratore di omega 3: http://amzn.to/2AdJXtx
- Ginocchiera per la compressione ed il sostegno del ginocchio: http://amzn.to/2BLxU6D
Leggi anche:
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare?
- Quante ossa ed articolazioni abbiamo nel nostro corpo?
- Differenza tra rotula e menisco
- Femore: anatomia, funzioni e muscoli in sintesi
- Quante ossa ci sono nella mano e come si chiamano?
- Quante ossa ha il piede e come si chiamano?
- Quanto pesano scheletro ed ossa?
- Scoperto un nuovo legamento nel ginocchio
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Quanti litri e percentuale di acqua sono presenti nel nostro corpo?
- Differenza tra femore e anca
- Differenza tra frattura composta, composta, esposta e patologica
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
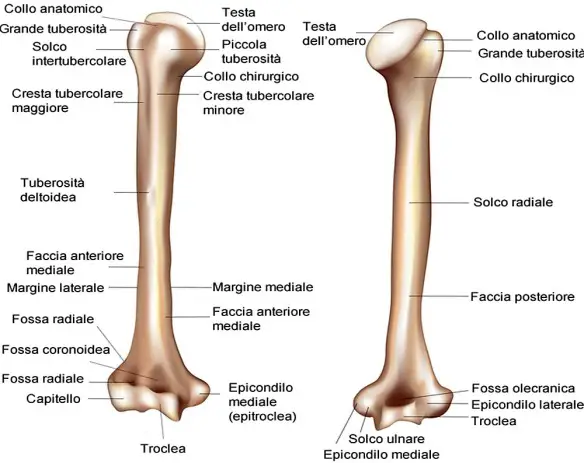
- Osso omero: anatomia e funzioni in sintesi
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Quanti muscoli abbiamo nel nostro corpo?
- Differenza tra muscoli volontari, involontari, scheletrici e viscerali
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Muscoli respiratori volontari ed involontari
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Tendine e muscolo semitendinoso: anatomia, funzioni ed uso chirurgico
- Differenza tra tendine rotuleo e semitendinoso
- Tendine rotuleo: anatomia, funzioni e patologie in sintesi
- Lesione del legamento crociato anteriore: ricostruzione in artroscopia
- Differenza delle lesioni dei legamenti crociato anteriore e posteriore
- Tendinite del rotuleo: cause, sintomi e rimedi dell’infiammazione
- Valgismo di arti inferiori e ginocchio: cause, sintomi e rimedi
- Pubalgia del podista: cause, diagnosi e rimedi
- Differenza tra ginocchio valgo e varo
- Strabismo rotuleo: cause, sintomi e rimedi
- Formicolio alla gamba ed al piede: cause, diagnosi, sintomi e rimedi
- Strappo muscolare a braccio, coscia, schiena: cosa fare?
- Contrattura muscolare a schiena, coscia, polpaccio, collo: cosa fare?
- Stiramento muscolare: cause, sintomi e rimedi
- Differenza tra stiramento, strappo, contrattura, distorsione e distrazione
- Postura sbagliata: come correggerla, specie seduti alla scrivania
- Colpo della strega: cause, sintomi, rimedi e prevenzione
- Muscolo piriforme: anatomia, funzioni e cosa fare se è infiammato
- Encefalopatia traumatica cronica: cos’è e quali sport sono a rischio?
- Differenza tra sciatalgia e finta sciatalgia
- Nervo sciatico (ischiatico): anatomia, funzioni e patologie
- Glucosamina e condroitina: dose, efficacia e controindicazioni
- Differenza tra artrite ed artrosi: come riconoscerle
- Articolazioni: cosa sono, come sono fatte e come funzionano
- Dolori alle articolazioni: cosa fare? Cause e rimedi
- Dolori alle articolazioni: consigli per la prevenzione e cura
- Gotta: sintomi, cause, dieta e rimedi per la malattia
- Differenza tra gotta ed artrite reumatoide
- Differenza tra gotta ed alluce valgo
- Dolore che interessa una singola articolazione: cause e terapia
- Dolore che interessa varie articolazioni (poliarticolare): cause e rimedi
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Quante ossa ed articolazioni abbiamo nel nostro corpo?
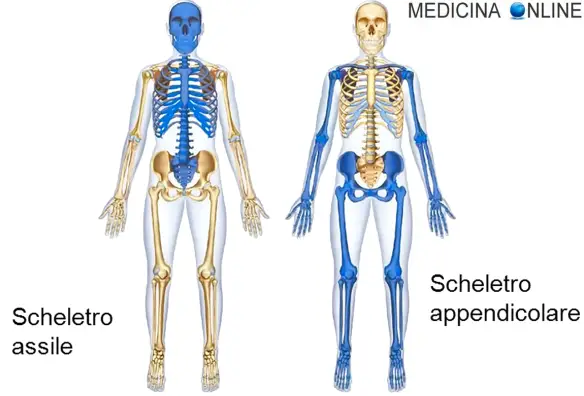
 Lo scheletro umano è formato da una grande quantità di ossa di varie forme e dimensioni e può essere suddiviso in ossa del capo, ossa del tronco e ossa degli arti.
Lo scheletro umano è formato da una grande quantità di ossa di varie forme e dimensioni e può essere suddiviso in ossa del capo, ossa del tronco e ossa degli arti.
Il numero totale di ossa che compongono lo scheletro di un adulto è: 206.
Il numero totale di articolazioni che compongono lo scheletro di un adulto è: 68.
Lo scheletro umano di un neonato presenta 270 ossa, mentre – come abbiamo visto – il numero di ossa di un adulto è 206. Ciò si spiega col fatto che durante lo sviluppo alcune ossa si uniscono tra di loro.
Leggi anche:
- Femore: anatomia, funzioni e muscoli in sintesi
- Quante ossa ci sono nella mano e come si chiamano?
- Quante ossa ha il piede e come si chiamano?
- Quanto pesano scheletro ed ossa?
- Differenza tra legamento e tendine con esempi
- Legamenti: cosa sono, dove si trovano ed a che servono?
- Differenza tra legamento ed articolazione con esempi
- Articolazioni mobili, semimobili, sinoviali e fisse: struttura e funzioni
- Differenza tra osso compatto e spugnoso
- Differenza tra osso fibroso e lamellare
- I tipi di tessuto osseo: cellule, matrice, formazione e struttura
- Differenza tra osso e cartilagine: funzioni, composizione e durezza
- Differenza tra osso sacro e coccige
- Osso sacro e coccige: dove si trovano ed a che servono?
- Differenza ossa umane e animali
- Differenza tra ossa pari, impari e mediane con esempi
- Differenza tra midollo osseo e spinale
- A cosa serve il midollo osseo?
- Differenza tra midollo giallo e rosso
- Differenza tra midollo osseo e cellule staminali
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Differenza tra osso ed avorio: come distinguerli
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Quanti litri e percentuale di acqua sono presenti nel nostro corpo?
- Differenza tra femore e anca
- Differenza tra frattura composta, composta, esposta e patologica
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Osso omero: anatomia e funzioni in sintesi
- Scapola: dove si trova ed a che serve?
- Terapia con Infrarossi per il dolore
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Differenza tra distorsione, lussazione, sublussazione e strappo muscolare
- Quanti muscoli abbiamo nel nostro corpo?
- Differenza tra muscoli volontari, involontari, scheletrici e viscerali
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenze tra muscolo striato, scheletrico, liscio, cardiaco, superficiale e profondo
- Muscoli respiratori volontari ed involontari
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Cosa sono e qual è la differenza tra massa magra e massa grassa? Tutte le percentuali di grasso, ossa e muscoli
- Le 7 fasi della deglutizione (volontarie ed involontarie)
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Ionoterapia: riduce il dolore muscolare-articolare ed accelera la guarigione
 La ionoterapia (o elettroionoterapia) è una terapia non invasiva usata nel campo della medicina riabilitativa a vari scopi, principalmente ridurre il dolore muscolare ed articolare tipico di molte patologie croniche ed accelerare i processi di guarigione di ferite e traumi.
La ionoterapia (o elettroionoterapia) è una terapia non invasiva usata nel campo della medicina riabilitativa a vari scopi, principalmente ridurre il dolore muscolare ed articolare tipico di molte patologie croniche ed accelerare i processi di guarigione di ferite e traumi.
Come funziona la ionoterapia?
Per capirlo serve prima fare un breve ripasso di fisiologia. Il nostro organismo è un complicato sistema di cariche elettriche: anche l’aria che respiriamo e l’ambiente in cui viviamo sono caratterizzati dalla presenza, in diversa percentuale, di ioni positivi e negativi (molecole di gas atmosferici che hanno perso o acquistato una o più cariche elettriche elementari dette elettroni). Ne consegue che una variazione nella quantità di cariche possedute dall’atmosfera in cui siamo immersi determina una variazione nella composizione delle cariche elettriche del nostro organismo. Il dispositivo medico per l’Elettroionoterapia è in grado di creare una ionizzazione dell’aria attraverso l’impiego di un emettitore con punta di carbonio. Orientando l’emettitore verso la cute del paziente, la microcorrente che viene generata attraversa i tessuti biologici, senza che avvenga nessun contatto diretto con la pelle, senza quindi usare mezzi invasivi come gli aghi.
Leggi anche:
- Differenze tra distorsione, lussazione, sublussazione e strappo muscolare
- Lussazione della spalla: cause, tipi, sintomi e cosa fare per guarire
- Rottura della cuffia dei rotatori: dolore alla spalla, deficit di forza, diagnosi e cura
- Differenza tra frattura composta, composta, esposta e patologica
- Gomito del tennista (epicondilite): cos’è, quanto dura e rimedi
Cosa determina nel tessuto bersaglio?
Il flusso di ioni prodotto dall’apparecchio, favorisce numerose modificazioni elettrochimiche. È la membrana cellulare (sottile involucro che delimita la cellula e la separa dall’ambiente esterno) ad essere maggiormente stimolata in modo da favorire la migrazione intra-extra cellulare di tutti gli elementi, ed in particolare del calcio, in grado di produrre una stimolazione di processi di rigenerazione e riparazione dei danni cellulari e tissutali. L’azione a livello cellulare, attraverso la depolarizzazione della membrana, l’attivazione dei canali del calcio e dei meccanismi intracellulari di trasduzione del segnale, determinerebbe una stimolazione e modulazione delle funzioni cellulari.
Tali eventi sarebbero alla base della migliore utilizzazione dell’ossigeno, della stimolazione dei sistemi enzimatici ossido-riduttivi, in particolare i citocromi, della stimolazione della sintesi proteica, di ATP e del DNA cellulare. La stimolazione degli ioni negativi esplica:
- un’attività proliferativa delle cellule epidermiche;
- un incremento della velocità del flusso ematico;
- un miglioramento dei processi di respirazione dei tessuti;
- una riduzione dell’edema infiammatorio.
Per quali condizioni e patologie è indicata la ionoterapia?
Questo sistema terapeutico viene impiegato nella cura di tutte quelle condizioni e patologie per le quali è necessaria:
- una veloce riparazione cutanea (ulcere venose, ulcerazioni cutanee, erosioni cutanee, ferite infette, piaghe da decubito, psoriasi);
- una veloce riabilitazione in caso di danni cronici legati all’apparato osteomuscolare (traumi accidentali e sportivi con lesioni cutanee e muscolari, tendiniti, borsiti, ernia del disco, osteoartrosi e osteoartriti, rachide cervico-dorso-lombare);
- trattamento e riabilitazione dei traumi da sport: i risultati ottenuti nel corso di questi anni ne hanno dimostrato l’efficacia e la rapidità di azione sulla sintomatologia algica e sulla limitazione funzionale.
I tempi di guarigione risultano sensibilmente abbreviati se confrontati con quelli necessari alle terapie farmacologiche o con l’impiego di altri mezzi fisici.
I migliori prodotti per la cura delle ossa e dei dolori articolari
Qui di seguito trovate una lista di prodotti di varie marche per il benessere di ossa, legamenti, cartilagini e tendini e la cura dei dolori articolari. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Crema per dolori muscolari e articolari: http://amzn.to/2FmPOvd
- Olio di Arnica Montana: http://amzn.to/2Fmsdem
- Cerotti per dolori muscolari e articolari: http://amzn.to/2CZFoUT
- Nastro kinesiologico per alleviare i dolori muscolari e sostenere i muscoli: http://amzn.to/2AL2B7n
- Elettrostimolatore muscolare e nervoso digitale: http://amzn.to/2CYyf6I
- Terapia ad infrarossi sotto i 20 euro: http://amzn.to/2CJWQZu
- Terapia ad infrarossi sotto i 70 euro: http://amzn.to/2Fn9QGf
- Terapia ad infrarossi professionale: http://amzn.to/2Flxlzw
- Integratore di curcuma: http://amzn.to/2CDFhd1
- Integratore di glucosamina: http://amzn.to/2ki2BX2
- Integratore di glucosamina e condroitina: http://amzn.to/2BdJmII
- Integratore di glucosamina, condroitina, selenio, zinco e selenio: http://amzn.to/2CFJa0W
- Estratto di cozze GreenShell per il dolore articolare: http://amzn.to/2BIsgC5
- Integratore di cinorrodo di rosa canina: http://amzn.to/2D22OFB
- Integratore di vitamina D: http://amzn.to/2AYmsko
- Integratore di calcio e vitamina D: http://amzn.to/2kkxRoe
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Integratore di calcio, vitamina D3 e vitamina K : http://amzn.to/2BDGeBE
- Integratore di omega 3: http://amzn.to/2AdJXtx
- Ginocchiera per la compressione ed il sostegno del ginocchio: http://amzn.to/2BLxU6D
Leggi anche:
- Terapia con Infrarossi per il dolore
- Femore rotto: tipi di frattura, sintomi, intervento, riabilitazione e conseguenze
- Callo osseo e pseudoartrosi, quando la frattura non guarisce: cause, diagnosi e terapie
- Articolazione del ginocchio: com’è fatta, quali sono le patologie, i sintomi e gli esami da fare ?
- Dismetria degli arti inferiori: una gamba è più corta dell’altra
- Differenza tra femore e anca
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Sindrome del piriforme: sintomi, esercizi, cura e recupero
- Come viene effettuata una ecografia articolare (muscolo tendinea) ed a cosa serve?
- Si rompe il femore a 109 anni: “Ora voglio andare a bere il caffè al bar”
- Differenza tra costola incrinata e rotta
- Frattura costale multipla, volet costale e pneumotorace
- Cos’è una costa? Differenza tra costole e coste
- Gabbia toracica: dove si trova, a che serve e da cosa è composta
- Costola incrinata: sintomi, terapia e tempi di recupero
- Differenza tra costole e vertebre
- Scapola: dove si trova ed a che serve?
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
