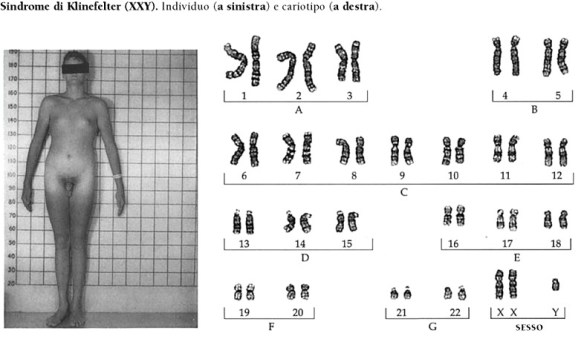
 La sindrome di Klinefelter è una condizione caratterizzata dalla presenza di un cromosoma sessuale X in più nei soggetti di sesso maschile (47,XXY). Questa condizione prende il nome dal medico statunitense Harry Klinefelter, del Massachusetts General Hospital di Boston, che nel 1942 pubblicò i risultati delle sue ricerche su nove uomini che manifestavano testicoli ipotrofici, aumento del volume delle mammelle e diminuzione/mancanza di peli sulla superficie corporea. L’assetto cromosomico dei soggetti aventi tali caratteristiche fisiche fu identificato negli anni Cinquanta; negli anni Settanta, l’istituto statunitense National Institute of Child Health and Human Development avviò uno screening su larga scala per determinare il tipo di cromosomi sessuali presenti in 40.000 neonati, e la frequenza della condizione XXY. Attualmente, sembra che l’incidenza di XXY sia relativamente alta (circa uno su 1000 neonati maschi); in realtà, solo una bassa percentuale di questi individui sviluppano una vera e propria sindrome, cioè un insieme di disturbi correlati al loro particolare assetto cromosomico. Per questo motivo, molti autori hanno preferito abbandonare la vecchia denominazione di sindrome di Klinefelter, e indicano i soggetti in questione semplicemente come “maschi-XXY”.
La sindrome di Klinefelter è una condizione caratterizzata dalla presenza di un cromosoma sessuale X in più nei soggetti di sesso maschile (47,XXY). Questa condizione prende il nome dal medico statunitense Harry Klinefelter, del Massachusetts General Hospital di Boston, che nel 1942 pubblicò i risultati delle sue ricerche su nove uomini che manifestavano testicoli ipotrofici, aumento del volume delle mammelle e diminuzione/mancanza di peli sulla superficie corporea. L’assetto cromosomico dei soggetti aventi tali caratteristiche fisiche fu identificato negli anni Cinquanta; negli anni Settanta, l’istituto statunitense National Institute of Child Health and Human Development avviò uno screening su larga scala per determinare il tipo di cromosomi sessuali presenti in 40.000 neonati, e la frequenza della condizione XXY. Attualmente, sembra che l’incidenza di XXY sia relativamente alta (circa uno su 1000 neonati maschi); in realtà, solo una bassa percentuale di questi individui sviluppano una vera e propria sindrome, cioè un insieme di disturbi correlati al loro particolare assetto cromosomico. Per questo motivo, molti autori hanno preferito abbandonare la vecchia denominazione di sindrome di Klinefelter, e indicano i soggetti in questione semplicemente come “maschi-XXY”.
CAUSE
Le cause che portano allo sviluppo di un maschio-XXY non sono ancora del tutto conosciute. Sembra che vi possa essere una relazione con l’età in cui la madre affronta la gravidanza, ma non vi sono dati che indichino con precisione la correlazione tra età della madre e incidenza di XXY. Qualunque sia la causa, il meccanismo che conduce alla formazione di un embrione XXY è un’errore al momento della meiosi e della formazione dei gameti nei genitori; tale errore è costituito dalla mancata separazione dei cromosomi omologhi, da cui possono derivare cellule uovo con un corredo cromosomico normalmente aploide ma con due cromosomi sessuali (XX), oppure spermatozoi con corredo cromosomico aploide ma due cromosomi sessuali (X e Y). Al momento della fecondazione, la fusione di uno spermatozoo XY con un uovo normale X, oppure di uno spermatozoo normale Y con un uovo XX produce l’individuo XXY.
Leggi anche:
- Le malattie genetiche più diffuse al mondo
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
SINTOMI
I maschi-XXY sono spesso più alti dei loro genitori; tendono all’obesità; sono privi o carenti di barba e di peli; possono presentare mammelle più o meno sviluppate (fenomeno detto ginecomastia), e sviluppare una corporatura con proporzioni di tipo femminile (ad esempio, con fianchi più arrotondati e spalle più strette dei maschi XY). Molti di essi, inoltre, sono colpiti da difficoltà nello sviluppo del linguaggio; iniziano a parlare più tardi rispetto agli altri bambini e in seguito possono incontrare problemi nella lettura e nella scrittura. Raggiunta la pubertà, i maschi XXY sviluppano un pene di dimensioni normali; i testicoli rimangono però di dimensioni ridotte (ipogonadismo). Inoltre, questi individui sono sterili.
DIAGNOSI
La condizione XXY può essere diagnosticata attraverso test di diagnosi prenatale, quali l’amniocentesi e l’ esame dei villi coriali. Può altrimenti passare inosservata fino all’età scolare, in cui i bambini XXY possono manifestare difficoltà di linguaggio e di scrittura, presentano un comportamento piuttosto timido e statura elevata; tali caratteri, comunque, non sono sufficienti a una diagnosi. Nell’adolescenza, può comparire l’ingrossamento mammario, ma solo nel 10% dei casi è tale da creare imbarazzo al ragazzo e da fare pensare alla condizione di Klinefelter. La maggior parte dei pazienti Klinefelter vengono diagnosticati in età fertile, quando, dopo aver tentato il concepimento ed essersi rivolti ad un centro di Andrologia, ricevono una diagnosi di infertilità causata da azoospermia. In seguito a tale riscontro e all’effettuazione del cariotipo da sangue periferico, vengono classificati come maschio-XXY.
TERAPIA
L’ingrossamento delle mammelle dei maschi-XXY, se è particolarmente accentuato, può trovare una risoluzione chirurgica; iniezioni regolari di testosterone e altri ormoni androgeni, praticate dall’inizio della pubertà, possono favorire la crescita dei peli e lo sviluppo di una struttura corporea di tipo maschile. Le difficoltà di linguaggio possono migliorare con l’ausilio di specialisti, tanto più quanto più precocemente inizia il trattamento. L’infertilità dei maschi-XXY, invece, in genere non può essere trattata; sono noti comunque alcuni rari casi di maschi-XXY capaci di procreare con tecniche di fecondazione assistita. Non sono note nascite di bambini 47,XXY da padri Klinefelter.
Leggi anche:
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Anemia falciforme: cosa significa, cause, sintomi e cure
- Differenze tra la distrofia muscolare di Duchenne e di Becker
- Talassemia: cos’è, sintomi, cure, differenti tipi ed alimentazione
- Celiachia: cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Sindrome di Noonan: cause, sintomi nel neonato, aspettative di vita
- Sindrome di Bloom: cause, sintomi, diagnosi e terapia
- Sindrome di Edwards (trisomia 18): cause, sintomi, diagnosi, cure
- Sindrome di Patau (trisomia 13): cause, sintomi, diagnosi, cure
- Consulenza genetica, diagnosi prenatale, amniocentesi, esame dei villi coriali, tri test, screening GUIDA COMPLETA
- Test genetici diagnostici, screening neonatale esteso e test genetici prenatali
- Ecografie 3D e 4D: a cosa servono e quali sono le differenze con l’ecografia standard?
- Duo test in gravidanza: settimana, risultati, rischi, procedura, costo
- Tri test in gravidanza: settimana, risultati, rischi, procedura, costo
- Quad test in gravidanza: settimana, risultati, rischi, procedura, costo
- Translucenza nucale in gravidanza: a cosa serve, quando si fa, a chi è consigliata?
- Test combinato (duo test più translucenza nucale) in gravidanza
- Test integrato in gravidanza: a cosa serve, quando si fa, a chi è consigliato?
- Test integrato sierico: a cosa serve, quando si fa, a chi è consigliato?
- Differenze tra duo test, tri test, quad test, translucenza nucale, amniocentesi, villocentesi, test combinato e integrato
- Analisi del cariotipo, cariotipo normale e patologico, amniocentesi, villocentesi
- Amniocentesi precoce e tardiva: settimana, risultati, rischi, procedura, dolore, costo
- Analisi dei villi coriali (villocentesi): settimana, risultati, rischi, procedura, dolore, costo
- Differenze tra amniocentesi e villocentesi (prelievo dei villi coriali) vantaggi, svantaggi
- Cos’è un cromosoma ed a che serve?
- Differenza tra allele dominante e recessivo
- Differenza tra omozigote ed eterozigote
- Sindrome dell’idiota sapiente: cause, caratteristiche e sintomi
- Sindrome del tramonto o del crepuscolo: cause, sintomi e cura
- Ritardo mentale nei bambini lieve, moderato, grave: si guarisce?
- Che cos’è l’intelligenza umana: definizione, significato e psicologia
- Quoziente d’intelligenza: valori, significato, test ed ereditarietà
- Problem solving: cos’è, caratteristiche, tecniche, fasi ed esempi
- Sindrome di Tourette: cause, sintomi, diagnosi e trattamento
- Sindrome di Tourette: si può guarire definitivamente? Come si guarisce?
- Differenza tra gene e allele
- Differenza tra genotipo e fenotipo
- Quanti cromosomi hanno esseri umani, scimmie, cani, gatti e topi?
- Quanti cromosomi ha chi è affetto da Sindrome di Down?
- Cos’è un gene ed a che serve?
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Organelli (organuli) citoplasmatici della cellula animale: cosa sono ed a che servono?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

 Il lupus eritematoso sistemico (da cui l’acronimo “LES“, o semplicemente “lupus“; in inglese “systemic lupus erythematosus“, da cui l’acronimo “SLE“) è una patologia del connettivo cronica di natura autoimmune, che può colpire diversi organi e tessuti del corpo. Come accade nelle altre malattie autoimmuni, il sistema immunitario produce autoanticorpi che, invece di proteggere il corpo da virus, batteri e agenti estranei, aggrediscono cellule e componenti del corpo stesso, causando infiammazione e danno tissutale. Il meccanismo patogenetico è un’ipersensibilità di III tipo, caratterizzata dalla formazione di immunocomplessi. Il lupus è una patologia caratterizzata da manifestazioni eritematose cutanee e mucose, sensibilità alla luce del sole e coinvolgimento sistemico di quasi tutti gli organi e apparati come il rene, le articolazioni, il sistema nervoso centrale, le sierose e il sistema emopoietico, dovute a deposito di immunocomplessi e complemento. Colpisce più frequentemente le donne, soprattutto fra i 15 e i 40 anni.
Il lupus eritematoso sistemico (da cui l’acronimo “LES“, o semplicemente “lupus“; in inglese “systemic lupus erythematosus“, da cui l’acronimo “SLE“) è una patologia del connettivo cronica di natura autoimmune, che può colpire diversi organi e tessuti del corpo. Come accade nelle altre malattie autoimmuni, il sistema immunitario produce autoanticorpi che, invece di proteggere il corpo da virus, batteri e agenti estranei, aggrediscono cellule e componenti del corpo stesso, causando infiammazione e danno tissutale. Il meccanismo patogenetico è un’ipersensibilità di III tipo, caratterizzata dalla formazione di immunocomplessi. Il lupus è una patologia caratterizzata da manifestazioni eritematose cutanee e mucose, sensibilità alla luce del sole e coinvolgimento sistemico di quasi tutti gli organi e apparati come il rene, le articolazioni, il sistema nervoso centrale, le sierose e il sistema emopoietico, dovute a deposito di immunocomplessi e complemento. Colpisce più frequentemente le donne, soprattutto fra i 15 e i 40 anni.