 La neuropatia diabetica (detta “polineuropatia diabetica” quando vengono colpiti più nervi) è una complicanza frequente del diabete che può interessare sia il sistema nervoso periferico, sia il sistema nervoso autonomo. In generale si distinguono due tipologie: neuropatia periferica e neuropatia autonoma. La neuropatia periferica colpisce le fibre nervose che vanno dalla periferia al midollo spinale, mentre quella autonoma coinvolge i funicoli nervosi che controllano le funzioni autonome del corpo, come il cuore e la circolazione, la digestione, gli ormoni, i reni il fegato. Nel caso di neuropatia periferica, generalmente si tratta di una polineuropatia polidistrettuale, di solito simmetrica, distale e più frequentemente interessa gli arti inferiori, più raramente è prossimale. La neuropatia autonomica invece presenta sintomi del tutto diversi.
La neuropatia diabetica (detta “polineuropatia diabetica” quando vengono colpiti più nervi) è una complicanza frequente del diabete che può interessare sia il sistema nervoso periferico, sia il sistema nervoso autonomo. In generale si distinguono due tipologie: neuropatia periferica e neuropatia autonoma. La neuropatia periferica colpisce le fibre nervose che vanno dalla periferia al midollo spinale, mentre quella autonoma coinvolge i funicoli nervosi che controllano le funzioni autonome del corpo, come il cuore e la circolazione, la digestione, gli ormoni, i reni il fegato. Nel caso di neuropatia periferica, generalmente si tratta di una polineuropatia polidistrettuale, di solito simmetrica, distale e più frequentemente interessa gli arti inferiori, più raramente è prossimale. La neuropatia autonomica invece presenta sintomi del tutto diversi.
Diffusione
La neuropatia diabetica interessa quasi 500 milioni di persone nel mondo con prevalenza in continuo aumento. In Italia il 7% della popolazione con più di 50 anni è affetto da neuropatia diabetica ed il 20% della popolazione con più di 70 anni. La prevalenza della neuropatia nei pazienti con diabete è stimata essere tra circa il 25% e il 50%.
Leggi anche: Retinopatia diabetica: cause, sintomi e terapie
Cause
La neuropatia diabetica può comparire nei pazienti con diabete mellito non trattato. Un livello non controllato ed eccessivo di zuccheri nel sangue danneggia le cellule nervose, causando disfunzioni nervose e sintomi diversi in base ai nervi danneggiati.
Sintomi e segni della neuropatia periferica
Tra i sintomi e segni della neuropatia periferica, vi sono:
- dolore, che può essere molto intenso e compromettere la qualità della vita del paziente
- disturbi della sensibilità (parestesie) soprattutto dolorifica
Sintomi e segni della neuropatia autonomica
Tra i sintomi e segni della neuropatia autonomica, vi sono:
- alterazioni cardiovascolari
- ipotensione ortostatica, quindi un calo pressorio passando dal clinostatismo all’ortostatismo
- tachicardia a riposo
- allungamento del tratto QT all’ECG che predispone all’insorgenza di aritmie o alla morte improvvisa
- alterazioni gastrintestinali
- ritardato svuotamento dello stomaco
- gastroparesi
- alterazioni urologiche
- disfunzioni vescicali
- vescica neurogena.
Leggi anche: Diabete mellito: conseguenze e complicanze a lungo termine
Diagnosi
Per diagnosticare una neuropatia occorre rilevare i sintomi, e per questo esistono dei questionari con delle domande che permettono una diagnosi a punteggio, e che costituiscono un sistema semplice e standardizzato per capire se un paziente ha una soglia di rischio di neuropatia. In ogni caso occorre fare un esame neurologico che valuti la sensibilità, i riflessi, e va fatto al momento della diagnosi, soprattutto se si tratta di un paziente con diabete tipo 2 (i diabetici di tipo 2 sono pazienti che molto probabilmente, a differenza di quelli di tipo 1, presentano al momento della diagnosi una o più complicanze), e poi annualmente valutare l’eventuale insorgenza o evoluzione di tale complicanza. Gli esami di approfondimento che studiano la velocità di conduzione nervosa sensitivo-motoria, hanno utilità limitata ad una piccola percentuale dei casi, mentre nella maggioranza dei casi la presenza di neuropatia diabetica si documenta in base ai sintomi clinici e all’uso di metodi diagnostici più semplici, come lo studio di riflessi e sensibilità termica o dolorifica, lo studio dell’ipotensione ortostatica, oppure l’analisi delle variazioni della frequenza cardiaca mediante un elettrocardiogramma.
Leggi anche: Ulcera diabetica: cause e tipi
Terapia
Non esiste una terapia specifica per la neuropatia diabetica. Il trattamento consiste per prima cosa nell’educare il paziente al rigoso controllo dei livelli di glicemia nel sangue e nell’assunzione di eventuali terapie farmacologiche, in modo da prevenire la neuropatia diabetica o per non far peggiorare la situazione se la neuropatia è già presente. Uno stile di vita salutare con una dieta equilibrata e una moderata attività fisica che aiuti a tenere sotto controllo la glicemia e a mantenere il giusto peso corporeo, escludendo altri fattori di rischio come fumo, eccessivo stress psico-fisico ed alcool, è fondamentale per rallentarne la progressione e prevenirne le complicanze. A seconda dei nervi interessati e quindi dei sintomi, possono essere adottate diverse misure per migliorare la qualità della vita del paziente, tra cui farmaci antinfiammatori per il dolore, uso di plantari e scarpe ortopediache, fisioterapia e – in caso di sintomi psichiatrici come sensazione di forte tristezza e forte ansia – anche la psicoterapia cognitivo-comportamentale e/o la frequentazione di gruppi di auto-aiuto composti da altre persone con le stesse problematiche.
Leggi anche:
- Neuropatia sensitiva distale e altre neuropatie periferiche diabetiche
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Nefropatia diabetica: patogenesi, stadi, sintomi, terapia, dieta
- Trattamento del diabete mellito: esercizio fisico e follow up
- Trattamento farmacologico del diabete mellito
- Trattamento chirurgico del diabete mellito
- Piede di Charcot: quali sono le cause della neuro-osteoartropatia?
- Piede diabetico: gradi di rischio, sintomi, diagnosi e terapia
- Ulcera diabetica: cause e tipi
- Trapianto di cellule pancreatiche e pancreas artificiale per dire addio al diabete
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Differenze tra diabete mellito ed insipido: glicemia, vasopressina, poliuria e polidipsia
- Diabete mellito: diffusione, sintomi, classificazione e diagnosi differenziale
- Diabete mellito: cause e fattori di rischio del tipo 1 e 2
- Diabete mellito: come si forma la malattia?
- Prevenzione del diabete mellito
- Diabete gestazionale: cos’è e quali sono i rischi per il feto e la madre
- Diabete: tutte le diverse tipologie
- Diabete insipido: cause, diagnosi e trattamento
- Diabete mellito gestazionale: cause, diagnosi e trattamento
- Fa più ingrassare la pasta o il riso? Quale scegliere per dimagrire?
- Diabete di tipo 2: cause, fattori di rischio, sintomi e cure
- Diabete di tipo 1: cause, fattori di rischio, sintomi e cure
- Differenza tra dieta ipocalorica, normocalorica ed ipercalorica
- Dieta ipoglucidica: cos’è e cosa mangiare?
- Dieta zero grano senza pane né pasta: cosa mangiare?
- Dieta mima digiuno: cosa mangiare, esempio e menu
- Dieta chetogenica: cosa mangiare, controindicazioni e rischi
- Dieta ipoproteica ed aproteica: cosa mangiare e chi la deve seguire
- Alga bruna o fucus per dimagrire: proprietà e controindicazioni
- Zucchine per dimagrire: proprietà, calorie, e controindicazioni
- Se hai il diabete puoi andare in pensione anticipata
- “Può causare cancro”: procura di Torino avvia inchiesta su farmaco anti-diabete
- Diabete e gengive infiammate: i diabetici rischiano di perdere il sorriso
- Farmaco per diabete ritirato dalle farmacie: ecco i lotti interessati
- Inverti il primo piatto con il secondo: il segreto della dieta anti-diabete
- Contenitori in plastica per il cibo e rischio diabete: studio su mamme e bimbi
- Ecco perché il kiwi è un’ottima scelta per chi soffre di diabete
- I 5 sintomi poco conosciuti del diabete
- Calore sul duodeno: una possibile cura per sconfiggere il diabete
- Diabete: impiantato in Italia nuovo sensore che monitora glicemia
- Pancreas artificiale: monitora e fornisce insulina per il paziente diabetico
- Diabete a Natale: le 10 regole da seguire per tenere sotto controllo la glicemia
- Nuova insulina rapida ‘”2×1″, iniezione più soft e più facile da trasportare
- Il cioccolato fondente protegge il cuore e previene il diabete
- Il diabetico può mangiare il gelato?
- I diabetici possono mangiare i dolci?
- Il diabetico può mangiare la pizza? Quale preferire?
- Il diabetico può bere caffè?
- Diabete: con cosa posso sostituire lo zucchero?
- Il diabetico può mangiare le uova?
- Il diabetico può bere vino?
- I diabetici possono mangiare lo yogurt?
- Il diabetico può mangiare arance, limoni, mandarini, cedro e bergamotto?
- Il diabetico può mangiare lo zucchero di canna? Quanti carboidrati e calorie ha?
- Diabete: le sostituzioni di alcuni alimenti di uso comune
- I diabetici possono mangiare i pop corn?
- Il diabetico può mangiare le carote? Quanti carboidrati e calorie hanno?
- Il diabetico può bere birra?
- Diabete: quale verdura e legumi preferire per controllare la glicemia
- Il diabetico può mangiare le fragole ed altra frutta?
- Il diabetico può bere latte? Quanti carboidrati e calorie ha?
- I diabetici possono mangiare i pomodori?
- I diabetici possono mangiare i kiwi?
- Il diabetico può mangiare il riso integrale?
- Il diabetico può mangiare le ciliegie?
- I diabetici possono mangiare ricotta? Quante calorie ha?
- Il diabetico può mangiare l’uva?
- Il diabetico può mangiare le nespole? Quante calorie hanno?
- Il diabetico può mangiare il melone? Quante calorie ha?
- Il diabetico può mangiare la frutta secca?
- I diabetici possono mangiare i peperoni?
- I diabetici possono mangiare lo yogurt greco?
- Il diabetico può mangiare i wurstel? Quante calorie e carboidrati hanno?
- I diabetici possono mangiare ravanelli?
- Il diabetico può mangiare i broccoli? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare datteri, canditi, fichi e prugne secche?
- Il diabetico può mangiare gli asparagi?
- Il diabetico può mangiare la zucca? Quanti carboidrati e calorie contiene?
- Il diabetico può mangiare le zucchine? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare i carciofi? Quanti carboidrati e calorie hanno?
- Il diabetico può mangiare le bacche di Goji?
- I diabetici possono mangiare le mandorle?
- Il diabetico può mangiare il riso?
- Chi ha il diabete può mangiare l’anguria? In che quantità e quando?
- Il diabetico può mangiare la marmellata o il miele?
- Il diabetico può mangiare le fave ed i piselli?
- Il diabetico può mangiare la polenta?
- Il diabetico può mangiare le banane?
- Diabete: quale frutta mangiare e quale evitare? Guida completa
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

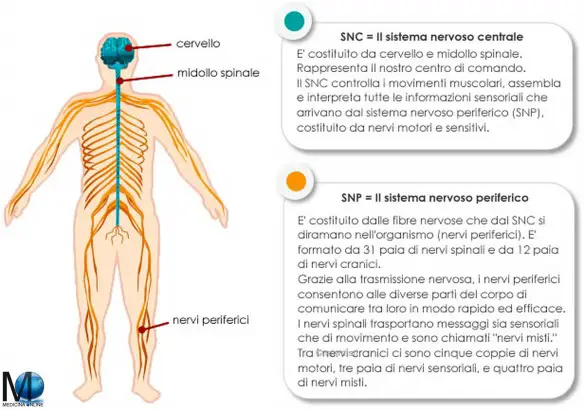 La principale differenza tra il sistema nervoso centrale (SNC) ed il sistema nervoso periferico (SNP) risiede nell’anatomia: Il primo è formato da encefalo (cervello, tronco cerebrale e cervelletto) e midollo spinale, il secondo dai neuroni (sensitivi e motori) i cui assoni si estendono fuori dal sistema nervoso centrale per giungere a tessuti e organi.
La principale differenza tra il sistema nervoso centrale (SNC) ed il sistema nervoso periferico (SNP) risiede nell’anatomia: Il primo è formato da encefalo (cervello, tronco cerebrale e cervelletto) e midollo spinale, il secondo dai neuroni (sensitivi e motori) i cui assoni si estendono fuori dal sistema nervoso centrale per giungere a tessuti e organi.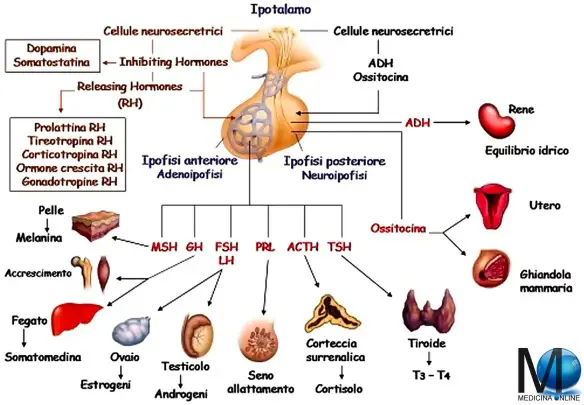 L’ipotalamo è una struttura del sistema nervoso centrale situata nella zona centrale interna ai due emisferi cerebrali. Costituisce la parte ventrale del diencefalo e comprende numerosi nuclei che attivano, controllano e integrano i meccanismi autonomici periferici, l’attività endocrina e molte funzioni somatiche quali la termoregolazione, il sonno, il bilancio idro-salino e l’assunzione del cibo. L’ipotalamo controlla molte attività connesse all’omeostasi e controlla anche l’ipofisi.
L’ipotalamo è una struttura del sistema nervoso centrale situata nella zona centrale interna ai due emisferi cerebrali. Costituisce la parte ventrale del diencefalo e comprende numerosi nuclei che attivano, controllano e integrano i meccanismi autonomici periferici, l’attività endocrina e molte funzioni somatiche quali la termoregolazione, il sonno, il bilancio idro-salino e l’assunzione del cibo. L’ipotalamo controlla molte attività connesse all’omeostasi e controlla anche l’ipofisi.
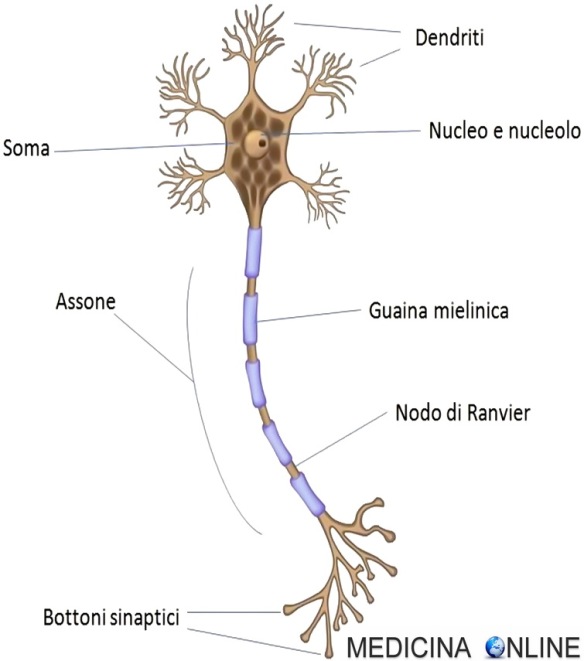 Dal corpo cellulare del neurone (la principale cellula del sistema nervoso) hanno origine prolungamenti citoplasmatici, detti neuriti, che sono i dendriti e l’assone. I dendriti, che hanno diramazioni simili a un albero, ricevono segnali da neuroni afferenti e lo propagano in direzione centripeta (verso il pirenoforo, dove risiede il nucleo del neurone). La complessità dell’albero dendritico rappresenta uno dei principali determinanti della morfologia neuronale e del numero di segnali ricevuti dal neurone. A differenza dell’assone i dendriti non sono dei buoni conduttori dei segnali nervosi i quali tendono a diminuire di intensità. Inoltre i dendriti si assottigliano fino al punto terminale e contengono poliribosomi. L’assone conduce invece il segnale in direzione centrifuga (verso altre cellule). Ha un diametro uniforme ed è un ottimo conduttore grazie agli strati di mielina.
Dal corpo cellulare del neurone (la principale cellula del sistema nervoso) hanno origine prolungamenti citoplasmatici, detti neuriti, che sono i dendriti e l’assone. I dendriti, che hanno diramazioni simili a un albero, ricevono segnali da neuroni afferenti e lo propagano in direzione centripeta (verso il pirenoforo, dove risiede il nucleo del neurone). La complessità dell’albero dendritico rappresenta uno dei principali determinanti della morfologia neuronale e del numero di segnali ricevuti dal neurone. A differenza dell’assone i dendriti non sono dei buoni conduttori dei segnali nervosi i quali tendono a diminuire di intensità. Inoltre i dendriti si assottigliano fino al punto terminale e contengono poliribosomi. L’assone conduce invece il segnale in direzione centrifuga (verso altre cellule). Ha un diametro uniforme ed è un ottimo conduttore grazie agli strati di mielina. Con il termine “neurone” (in inglese “neuron”) si identifica un tipo particolare di cellula che costituisce il tessuto nervoso, il quale concorre alla formazione del sistema nervoso, insieme con le cellule gliali. Grazie alle sue peculiari proprietà fisiologiche e chimiche è in grado di ricevere e trasmettere impulsi nervosi. La parte centrale del neurone è chiamata soma, ed è costituita dal pirenoforo, in cui risiede il nucleo, e dagli altri organelli. Dal corpo cellulare hanno origine prolungamenti citoplasmatici, detti neuriti, che sono i dendriti e l’assone.
Con il termine “neurone” (in inglese “neuron”) si identifica un tipo particolare di cellula che costituisce il tessuto nervoso, il quale concorre alla formazione del sistema nervoso, insieme con le cellule gliali. Grazie alle sue peculiari proprietà fisiologiche e chimiche è in grado di ricevere e trasmettere impulsi nervosi. La parte centrale del neurone è chiamata soma, ed è costituita dal pirenoforo, in cui risiede il nucleo, e dagli altri organelli. Dal corpo cellulare hanno origine prolungamenti citoplasmatici, detti neuriti, che sono i dendriti e l’assone.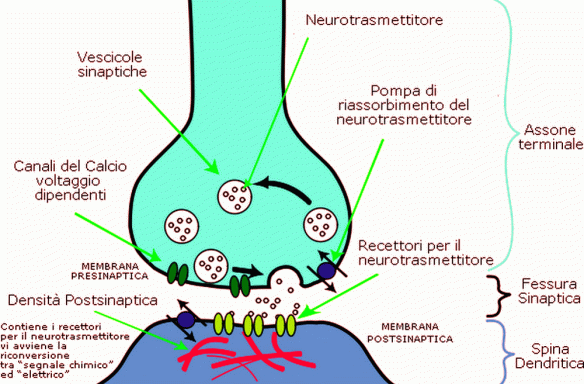 Le sinapsi chimiche hanno caratteristiche morfologicamente diverse da quelle elettriche. A livello delle sinapsi chimiche non esiste continuità citoplasmatica fra le cellule, i neuroni sono separati da una fessura sinaptica. Mentre nelle sinapsi elettrice i esistono particolari canali comunicanti che stabiliscono un ponte tra il citoplasma delle due cellule. La corrente passando in questi canali incontra bassa resistenza ed elevata conduttanza, e quindi la corrente deposita cariche positive sulla membrana della cellula postsinaptica depolarizzandola.
Le sinapsi chimiche hanno caratteristiche morfologicamente diverse da quelle elettriche. A livello delle sinapsi chimiche non esiste continuità citoplasmatica fra le cellule, i neuroni sono separati da una fessura sinaptica. Mentre nelle sinapsi elettrice i esistono particolari canali comunicanti che stabiliscono un ponte tra il citoplasma delle due cellule. La corrente passando in questi canali incontra bassa resistenza ed elevata conduttanza, e quindi la corrente deposita cariche positive sulla membrana della cellula postsinaptica depolarizzandola.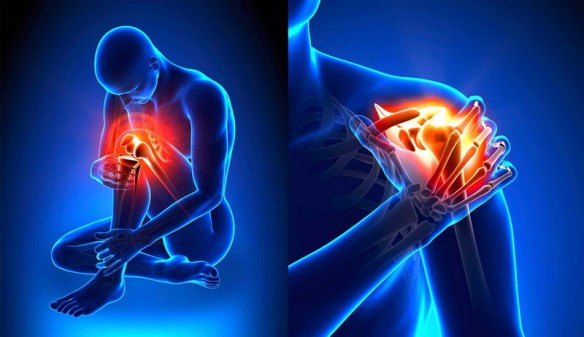 Stimoli meccanici, chimici e termici alterano l’integrità dei tessuti e stimolano i recettori deputati all’identificazione del dolore (nocicettori). La persistenza dello stimolo doloroso porta alla liberazione di sostanze dette endorfine, potenti antidolorifici prodotti dal nostro organismo che, con il protrarsi dello stimolo si esauriranno. Attraverso particolari sensori nervosi lo stimolo percorre il midollo spinale situato dentro la colonna vertebrale e raggiunge la corteccia cerebrale. Quest’ultima interviene nell’esperienza e nella memoria del dolore, permettendo di sentire lo stimolo come dolore e di capire che si ha il dolore. Il dolore è importante perché ci segnala che nel nostro organismo, qualcosa non sta funzionando bene o è danneggiato, e ci permette di intervenire prontamente.
Stimoli meccanici, chimici e termici alterano l’integrità dei tessuti e stimolano i recettori deputati all’identificazione del dolore (nocicettori). La persistenza dello stimolo doloroso porta alla liberazione di sostanze dette endorfine, potenti antidolorifici prodotti dal nostro organismo che, con il protrarsi dello stimolo si esauriranno. Attraverso particolari sensori nervosi lo stimolo percorre il midollo spinale situato dentro la colonna vertebrale e raggiunge la corteccia cerebrale. Quest’ultima interviene nell’esperienza e nella memoria del dolore, permettendo di sentire lo stimolo come dolore e di capire che si ha il dolore. Il dolore è importante perché ci segnala che nel nostro organismo, qualcosa non sta funzionando bene o è danneggiato, e ci permette di intervenire prontamente.