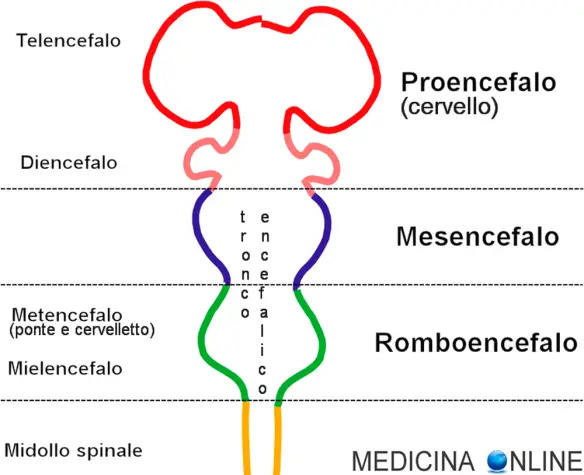
 L’anatomia macroscopica del sistema nervoso può essere a volte difficile da capire, specie per i giovani studenti che tendono a fare confusione tra vari termini che si somigliano tra loro. Cerchiamo oggi di fare chiarezza con uno schema sintetico e di facile comprensione.
L’anatomia macroscopica del sistema nervoso può essere a volte difficile da capire, specie per i giovani studenti che tendono a fare confusione tra vari termini che si somigliano tra loro. Cerchiamo oggi di fare chiarezza con uno schema sintetico e di facile comprensione.
Il sistema nervoso umano è diviso in due parti fondamentali:
- il sistema nervoso centrale (SNC);
- il sistema nervoso periferico (SNP) diviso in sistema motorio e sensoriale, quest’ultimo suddiviso a sua volta in somatico e autonomo (l’autonomo ancora diviso in sistema simpatico e sistema parasimpatico).
Il sistema nervoso centrale è a sua volta diviso in due parti fondamentali:
- l’encefalo posto nella scatola cranica;
- il midollo spinale situato nel canale vertebrale.
L’encefalo è virtualmente diviso dal midollo spinale tramite un piano convenzionale passante subito sotto la decussazione delle piramidi. Molti usano le parole “encefalo” e “cervello” come sinonimi, ma ciò è un errore, in quanto il cervello propriamente detto è solo una parte dell’encefalo. L’encefalo (anche chiamato “proencefalo”, “prosencefalo” o “cerebro”) è infatti costituito da tre parti fondamentali:
- cervello: a sua volta diviso in telencefalo e diencefalo;
- tronco encefalico: costituito da mesencefalo e romboencefalo;
- cervelletto.
Il tronco encefalico (anche chiamato “tronco cerebrale”) è quindi quella parte dell’encefalo costituita dal mesencefalo e dal romboencefalo. Il romboencefalo è a sua volta diviso in due parti:
- metencefalo: composto da ponte di Varolio (o più semplicemente “ponte”) e cervelletto;
- mielencefalo: composto dal midollo allungato (o “bulbo”).
Il tronco encefalico viene quindi ad essere formato da 3 segmenti che sono, dall’alto verso il basso:
- mesencefalo (a sua volta diviso in tetto e tegmento);
- ponte di Varolio (o ponte);
- midollo allungato (o “bulbo”).
Il cervelletto, pur facendo parte del romboencefalo assieme al ponte, non è invece considerato parte del tronco encefalico.
Più in basso il tronco encefalico, nella sua parte più inferiore (il midollo allungato) si continua col midollo spinale che, al contrario di quello che abbiamo visto fino ad ora, non è “encefalo”.
Leggi anche:
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Tronco cerebrale (mesencefalo, ponte e bulbo) anatomia e funzioni in sintesi
- Differenza tra metencefalo e mielencefalo
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- Differenza tra midollo spinale e allungato
- Differenza tra cervello e encefalo: anatomia e funzioni in sintesi
- Differenza tra sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Differenze tra atrofia muscolare progressiva e sclerosi laterale amiotrofica
- Differenza tra midollo osseo e spinale
- A cosa serve il midollo osseo?
- Differenza tra midollo giallo e rosso
- Differenza tra midollo osseo e cellule staminali
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Coma da emorragia cerebrale: quanto può durare?
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Segno di Babinski positivo nel neonato e nel bambino: che significa?
- Segno di Babinski positivo: quali patologie può indicare?
- Segno di Babinski bilaterale: cos’è e che patologia indica?
- Segno di Babinski nella sclerosi multipla e nella SLA
- Segno di Babinski ed alluce muto: cosa significa?
- Segno di Hoffman positivo in SLA e sclerosi multipla
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Differenza tra emiparesi ed emiplegia
- Differenza tra emiplegia destra e sinistra
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Paraplegia: erezione, disfunzione erettile ed eiaculazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Differenza tra paraplegico e tetraplegico
- Diplegia: definizione, cause e sintomi
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra paraplegia e diplegia
- Classificazione generale delle paresi e delle plegie
- Differenza tra paralisi e paresi
- Mandibola GH, ormone della crescita e doping nello sport
- Ormone della crescita (GH) a che serve e da cosa è prodotto?
- Ormone della crescita (GH): body building e doping in palestra
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!

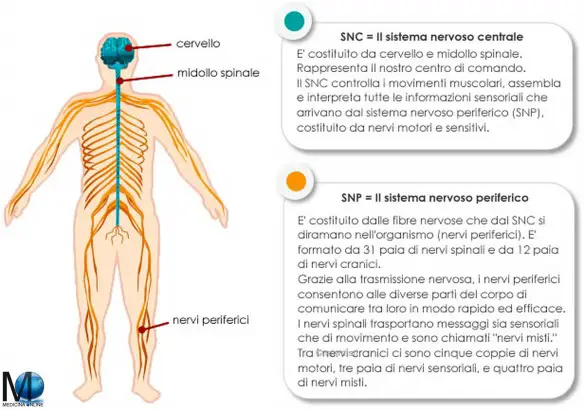 La principale differenza tra il sistema nervoso centrale (SNC) ed il sistema nervoso periferico (SNP) risiede nell’anatomia: Il primo è formato da encefalo (cervello, tronco cerebrale e cervelletto) e midollo spinale, il secondo dai neuroni (sensitivi e motori) i cui assoni si estendono fuori dal sistema nervoso centrale per giungere a tessuti e organi.
La principale differenza tra il sistema nervoso centrale (SNC) ed il sistema nervoso periferico (SNP) risiede nell’anatomia: Il primo è formato da encefalo (cervello, tronco cerebrale e cervelletto) e midollo spinale, il secondo dai neuroni (sensitivi e motori) i cui assoni si estendono fuori dal sistema nervoso centrale per giungere a tessuti e organi. Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere:
Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere:  Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere:
Prima di iniziare la lettura, per meglio comprendere l’argomento, vi consiglio di leggere: 
 Per meglio comprendere l’argomento, leggi prima:
Per meglio comprendere l’argomento, leggi prima:  Per meglio comprendere l’argomento, leggi prima:
Per meglio comprendere l’argomento, leggi prima: